Sr. Director:
La reducción del número de casos de sífilis observados desde la llegada de los antibióticos ha disminuido el conocimiento de esta entidad. Sin embargo, «La Gran Simuladora» permanece entre nosotros y es preciso mantener un alto grado de sospecha diagnóstica1. Además de las formas de presentación clínica habituales, pueden aparecer manifestaciones cutáneas extremadamente infrecuentes que dificultan su diagnóstico, como el caso que presentamos.
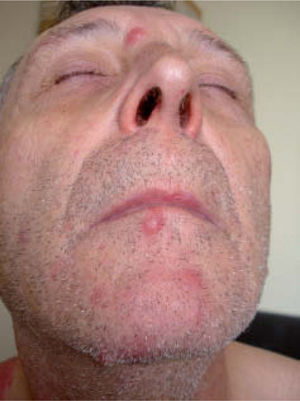
Un varón de 58 años de raza blanca, sin antecedentes personales de interés, consultó por una erupción asintomática en la cara y el tronco de 4 semanas de evolución (fig. 1). No refería astenia, fiebre, pérdida de peso, sudoración nocturna ni otra sintomatología clínica. A la exploración física se apreciaba un varón de apariencia saludable, con múltiples nódulos indoloros de consistencia firme y coloración rosada intensa de aproximadamente 1cm de diámetro, localizados en la cara y el tronco. No existía ulceración de las lesiones. Las palmas, plantas y membranas mucosas estaban respetadas. El cabello y las uñas no mostraban alteraciones. Presentaba múltiples adenopatías indoloras simétricas en la región cervical y axilar, pero no se evidenció hepato-esplenomegalia.
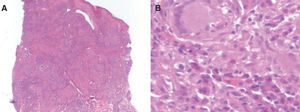
El estudio histológico de una de las lesiones mostraba una epidermis conservada con un denso infiltrado nodular dérmico, granulomatoso, con presencia de histiocitos epitelioides, numerosas células gigantes multinucleadas tipo Langhans acompañadas de un denso infiltrado de predominio plasmocitario. El infiltrado presentaba una marcada distribución perivascular, observándose la presencia de vasos capilares de pequeño tamaño y paredes edematosas (fig. 2).
Las pruebas no treponémicas fueron positivas a título 1/32, la inmunoglobulina G específica para Treponema pallidum así como las pruebas treponémicas (hemaglutinación) también resultaron positivas. La serología para el virus de la inmunodeficiencia humana fue negativa en dos determinaciones. El paciente fue diagnosticado de sífilis secundaria nodular y tratado con penicilina G benzatina 2,4 millones de unidades intramusculares semanales durante tres semanas. Presentó una evolución favorable, sin reacciones secundarias, con una completa desaparición de las lesiones.
Las lesiones de sífilis secundaria corresponden a la fase de infección caracterizada por una amplia diseminación de espiroquetas que pueden desarrollar múltiples manifestaciones clínicas. La erupción papuloescamosa generalizada no pruriginosa (roseola sifilítica) es la afectación cutánea más frecuente, pudiendo acompañarse de fiebre, artromialgias, pérdida de peso o linfadenopatías. Las pruebas serológicas (reagínicas y treponémicas) son siempre positivas en los pacientes con sífilis secundaria2.
La presentación nodular de la sífilis secundaria es extremadamente infrecuente, fue descrita hace algo más de 20 años con solo unos pocos casos publicados en la literatura3. Clínicamente las lesiones se presentan como placas o nódulos rojo-violáceos parcialmente infiltrados2, simulando en ocasiones un pseudolinfoma o incluso una paniculitis4,5. La erupción nodular puede ser localizada, existiendo predilección por la afectación facial, de membranas mucosas, y de palmas y plantas6. La presencia de ulceraciones o nódulos suele corresponder a un estadio secundario tardío e indicar el paso hacia un estadio terciario, con una potencial morbimortalidad asociada7. Los hallazgos histológicos pueden mostrar una inflamación granulomatosa2. El diagnóstico diferencial histológico debería incluir diversas entidades como micobacteriosis atípicas, infecciones fúngicas profundas, lepra, tuberculosis, leishmaniasis, sarcoidosis, linfomas, granulomas a cuerpo extraño y erupciones farmacológicas, entre otras8.
Se han postulado diversas hipótesis patogénicas para explicar la formación de las lesiones granulomatosas nodulares de la sífilis secundaria. Entre las más aceptadas destacarían la presencia de una reacción específica de hipersensibilidad a la infección por el treponema o la larga duración de la enfermedad con evolución hacia un estadio terciario9,10.
En nuestro paciente destacaba la presencia de nódulos difusos en la cara y el tronco, sin las lesiones palmo-plantares o mucosas típicas de la sífilis secundaria. Los hallazgos obtenidos tras una correcta anamnesis, con una historia clínica completa, incluyendo vida sexual, examen físico, resultados serológicos, datos histológicos y una buena respuesta terapéutica, pueden ser necesarios para el diagnóstico de sífilis secundaria nodular y permitir un tratamiento precoz de estos casos8.
A pesar de lo que afirmaba Sir William Osler11, pensamos que la sífilis no es la única enfermedad que es necesario conocer para convertirse en un experto dermatólogo. Pero el hecho de que pueda simular cualquier enfermedad nos obliga a ser cautos y tener presente este diagnóstico incluso cuando debute con manifestaciones clínicas poco frecuentes.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.