Se revisa el estado actual de un nuevo proceso y los avances que han ido apareciendo en la literatura respecto a su estudio, posibilidades terapéuticas y controvertida etiología, tras justo una década de su descripción inicial. Hemos encontrado 44 publicaciones al respecto, con 69 casos. Predomina en mujeres (76,8%), con edades entre los 42 y 84 años para toda la casuística en el momento de la consulta, siendo el rango más frecuente de aparición de las lesiones entre los 51 y 70 años. La gran mayoría de las veces fueron lesiones únicas y se localizaron predominantemente en la palma derecha, preferentemente en la región tenar, con 44/79 lesiones (55,7%) y luego en la hipotenar, con 11/79 lesiones (13,9%). Solo en 8 casos se obtuvo el antecedente de un traumatismo previo. Los estudios mediante PCR en búsqueda de papiloma virus humano han sido negativos la gran mayoría de las veces. Las lesiones consistieron en una depresión focalizada de la epidermis producida por una brusca disminución de espesor de la capa córnea, delimitando un singular concepto histolopatológico. En la actualidad puede ser considerada como un trastorno focalizado de la queratinización, que afecta zonas con un estrato córneo grueso, cuya causa precipitante es desconocida y su tratamiento definitivo aún por dilucidar. Se produciría por un fallo clonal localizado de los queratinocitos hacia una diferenciación hiperqueratósica normal, de tipo palmo-plantar.
This review of the literature on palmoplantar hypokeratosis, a process that was first indentified only 10 years ago, discusses the current state of our understanding, the therapeutic options available, and the debate about etiology. Forty-four publications reporting 69 cases were found. Palmar or plantar hypokeratosis occurs mainly in women (76.8%) and age at the time of a first visit to a physician ranges from 42 to 84 years. Most cases present between the ages of 51 and 70 years. The majority of patients have had solitary lesions usually located on the right palm, particularly in the regions of the thenar (in 44/79 lesions [55.7%]) or hypothenar eminences (in 11/79 lesions [13.9%]). In only 8 cases was there a history of prior trauma at the site. Studies using polymerase chain reaction techniques to identify human papillomavirus involvement were negative in most cases. These hypokeratotic lesions are localized epidermal depressions formed by an abrupt thinning of the stratum corneum, providing a singular histopathologic feature. This condition can currently be considered a localized keratinization disorder affecting zones where there is a thick stratum corneum. The precipitating cause is unknown and a definitive treatment remains to be found. The mechanism would be the localized failure of a clone of keratinocytes during differentiation toward normal palmoplantar hyperkeratinization.
El aumento de espesor de la capa córnea, o hiperqueratosis, es un término que aparece posiblemente en todos los índices analíticos de textos de dermatopatología o dermatología, no así el de hipoqueratosis, acuñado hace una década para describir una disminución brusca del espesor de la capa córnea en una zona circunscrita de la palma o de la planta1. Su origen se remonta al año 2002, habiendo sido empleado para describir una serie de 10 casos reunidos por Pérez et al.2, procedentes de Alemania, Chile y España.
Posteriormente han aparecido nuevos casos en otras partes del mundo, incluyendo Austria, Corea, Estados Unidos, Francia, Italia, Japón, Malta, Nueva Zelanda y Perú, con idénticas características clínicas e histopatológicas, delimitando paulatinamente una nueva entidad.
El propósito de este artículo es revisar los avances del proceso tras una década de su descripción, con desinteresados aportes procedentes de países diferentes y distantes —sin que sus autores se conocieran—, su estado actual y los avances que han ido apareciendo en la literatura respecto a su estudio, posibilidades terapéuticas y controvertida etiología.
Cuadro clínicoA la fecha del envío de este artículo hemos encontrado 44 publicaciones al respecto, tras revisar diversas bases de datos. Ya hay descritos 69 casos, cuyas características clínicas aparecen reunidas en la tabla 12–44 y su resumen en la tabla 2. El proceso es adquirido y se presenta predominantemente en mujeres, con una relación mujer/varón de 3,3/1, y con edades que han fluctuado entre los 42 y los 84 años en el momento de la consulta, con una media de 64,6 años, excluyéndose del cálculo un caso con lesiones presentes desde el nacimiento44, pues se aleja mucho de la media. La gran mayoría de las veces (60 casos) las lesiones fueron únicas —solamente 8 casos con 2 lesiones3,11,13,20,21,27,29, uno con 331 y un caso excepcional con 13 lesiones de distribución lineal21 también excluido de los cálculos, pues se aleja de la media— y se localizaron predominantemente en la palma derecha, mayoritariamente en la región tenar, con 44/79 lesiones. En casos aislados las lesiones se presentaron en los dedos2,11,16,24,27,31,34,38,41, principalmente en el pulgar2,11,16,27,31,34, y solo en una ocasión afectando el dorso del dedo índice24; también se han descrito lesiones en la palma26, en el pie o en su borde24,34,44 o en la planta2,7,21,22,26. La duración de las lesiones ha sido de 12,8 años en promedio (rango entre 1 y 50 años aproximadamente, dado un caso con 64 años de edad2 y lesiones presentes desde la infancia que establecimos arbitrariamente hacia los 14 años para esta paciente), calculado en función de solo aquellos casos que aportaron una cifra definida en años o que se podía aproximar.
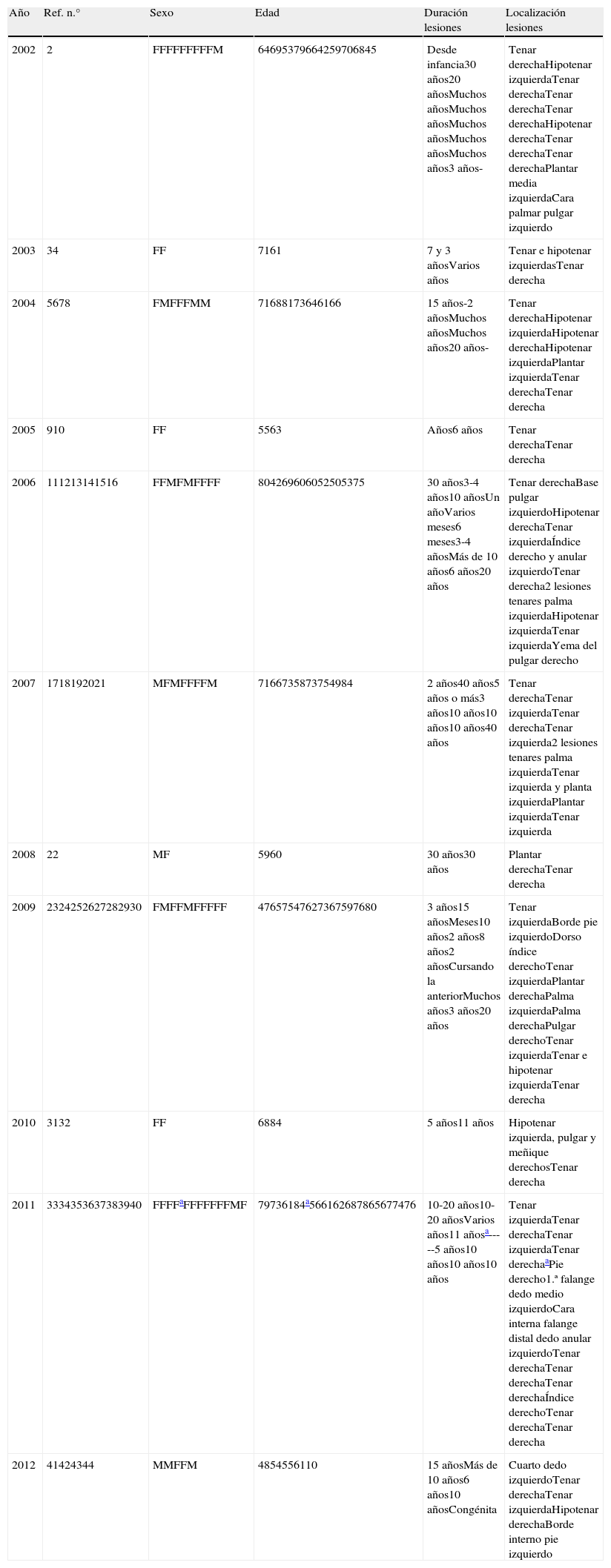
Características clínicas de 69 casos de hipoqueratosis circunscrita palmar o plantar según el año de publicación
| Año | Ref. n.° | Sexo | Edad | Duración lesiones | Localización lesiones |
| 2002 | 2 | FFFFFFFFFM | 64695379664259706845 | Desde infancia30 años20 añosMuchos añosMuchos añosMuchos añosMuchos añosMuchos años3 años- | Tenar derechaHipotenar izquierdaTenar derechaTenar derechaTenar derechaHipotenar derechaTenar derechaTenar derechaPlantar media izquierdaCara palmar pulgar izquierdo |
| 2003 | 34 | FF | 7161 | 7 y 3 añosVarios años | Tenar e hipotenar izquierdasTenar derecha |
| 2004 | 5678 | FMFFFMM | 71688173646166 | 15 años-2 añosMuchos añosMuchos años20 años- | Tenar derechaHipotenar izquierdaHipotenar derechaHipotenar izquierdaPlantar izquierdaTenar derechaTenar derecha |
| 2005 | 910 | FF | 5563 | Años6 años | Tenar derechaTenar derecha |
| 2006 | 111213141516 | FFMFMFFFF | 804269606052505375 | 30 años3-4 años10 añosUn añoVarios meses6 meses3-4 añosMás de 10 años6 años20 años | Tenar derechaBase pulgar izquierdoHipotenar derechaTenar izquierdaÍndice derecho y anular izquierdoTenar derecha2 lesiones tenares palma izquierdaHipotenar izquierdaTenar izquierdaYema del pulgar derecho |
| 2007 | 1718192021 | MFMFFFFM | 7166735873754984 | 2 años40 años5 años o más3 años10 años10 años10 años40 años | Tenar derechaTenar izquierdaTenar derechaTenar izquierda2 lesiones tenares palma izquierdaTenar izquierda y planta izquierdaPlantar izquierdaTenar izquierda |
| 2008 | 22 | MF | 5960 | 30 años30 años | Plantar derechaTenar derecha |
| 2009 | 2324252627282930 | FMFFMFFFFF | 47657547627367597680 | 3 años15 añosMeses10 años2 años8 años2 añosCursando la anteriorMuchos años3 años20 años | Tenar izquierdaBorde pie izquierdoDorso índice derechoTenar izquierdaPlantar derechaPalma izquierdaPalma derechaPulgar derechoTenar izquierdaTenar e hipotenar izquierdaTenar derecha |
| 2010 | 3132 | FF | 6884 | 5 años11 años | Hipotenar izquierda, pulgar y meñique derechosTenar derecha |
| 2011 | 3334353637383940 | FFFFaFFFFFFFMF | 79736184a566162687865677476 | 10-20 años10-20 añosVarios años11 añosa-----5 años10 años10 años10 años | Tenar izquierdaTenar derechaTenar izquierdaTenar derechaaPie derecho1.ª falange dedo medio izquierdoCara interna falange distal dedo anular izquierdoTenar derechaTenar derechaTenar derechaÍndice derechoTenar derechaTenar derecha |
| 2012 | 41424344 | MMFFM | 4854556110 | 15 añosMás de 10 años6 años10 añosCongénita | Cuarto dedo izquierdoTenar derechaTenar izquierdaHipotenar derechaBorde interno pie izquierdo |
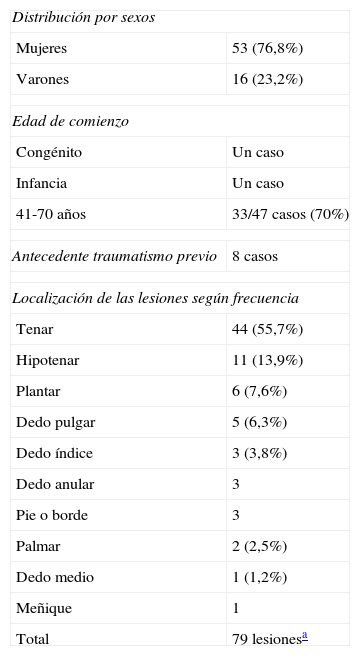
Resumen de la presentación clínica de 69 casos de hipoqueratosis circunscrita palmar o plantar
| Distribución por sexos | |
| Mujeres | 53 (76,8%) |
| Varones | 16 (23,2%) |
| Edad de comienzo | |
| Congénito | Un caso |
| Infancia | Un caso |
| 41-70 años | 33/47 casos (70%) |
| Antecedente traumatismo previo | 8 casos |
| Localización de las lesiones según frecuencia | |
| Tenar | 44 (55,7%) |
| Hipotenar | 11 (13,9%) |
| Plantar | 6 (7,6%) |
| Dedo pulgar | 5 (6,3%) |
| Dedo índice | 3 (3,8%) |
| Dedo anular | 3 |
| Pie o borde | 3 |
| Palmar | 2 (2,5%) |
| Dedo medio | 1 (1,2%) |
| Meñique | 1 |
| Total | 79 lesionesa |
Llama la atención la larga duración del proceso antes de consultar, la gran mayoría de las veces, posiblemente por ser considerado como una lesión banal por los propios pacientes. El rango más frecuente de aparición de las lesiones según la edad fue en el intervalo entre los 61 y 70 años (13 casos), siguiéndole en frecuencia de forma decreciente entre los 51 y 60 años (12 casos), 41 y 50 años (8 casos) y 31 y 40 años (6 casos), cálculos obtenidos en función de solo 47 casos en los que se pudieron establecer cifras muy definidas o muy aproximadas en años. En algunas ocasiones existió el antecedente de un traumatismo previo en la zona, especialmente una quemadura5,21,41 o también labores de jardinería o escritura frecuente11, mordedura de pájaro17, un traumatismo menor19 o extensas labores de bordado a mano32 como posible causa precipitante, aunque en la gran mayoría dicho antecedente estuvo ausente y su mecanismo de aparición era desconocido para el propio paciente.
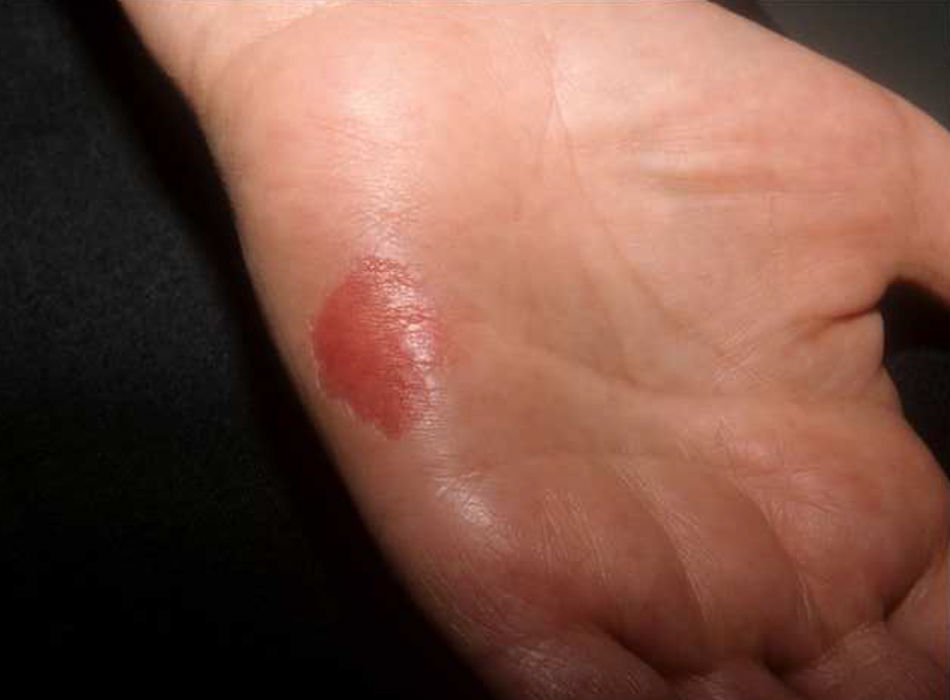
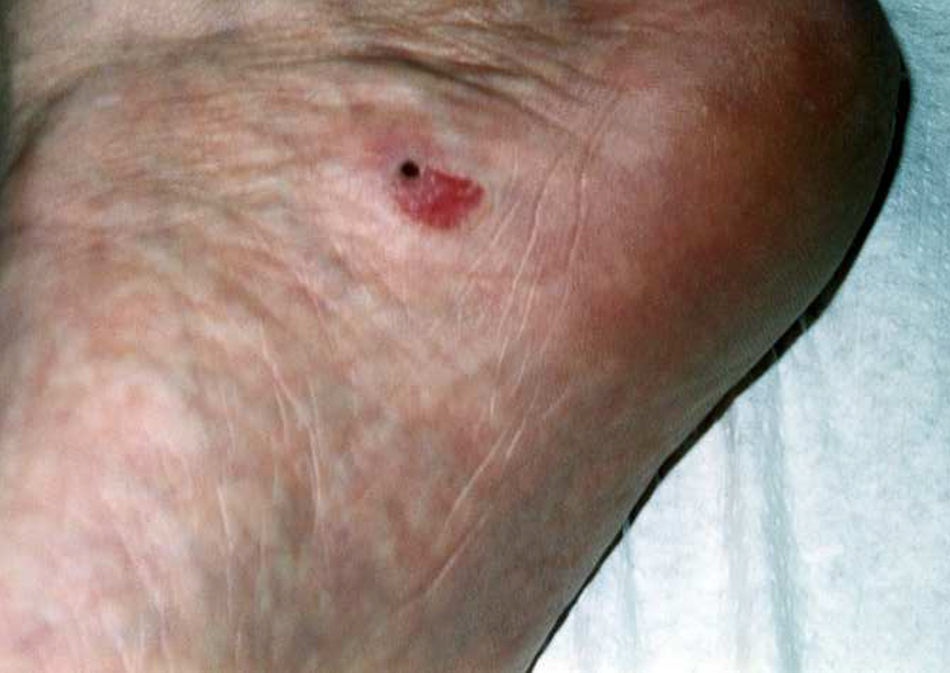
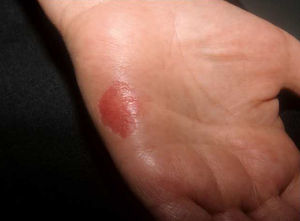
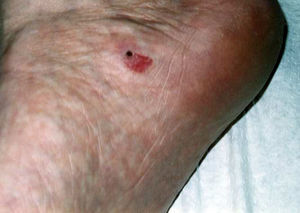
El aspecto clínico de las lesiones ha sido casi idéntico en todos los casos, con una zona deprimida de la palma (fig. 1) o de la planta (fig. 2), de coloración rojiza, bien delimitada, de forma redondeada u ovalada, con un borde levemente descamativo y con un tamaño variable entre unos pocos milímetros11,21,37,43 y 5,5cm10, siendo lo más frecuente alrededor de 1,5cm. Las lesiones fueron generalmente asintomáticas, aunque algunos pacientes referían tener una piel más delicada y sensible en esa zona.
Dado su aspecto se plantea el diagnóstico diferencial esencialmente con la poroqueratosis de Mibelli, la enfermedad de Bowen, la base de una ampolla en etapa de erosión o más raramente con la queratólisis punteada de la palma o de la planta.
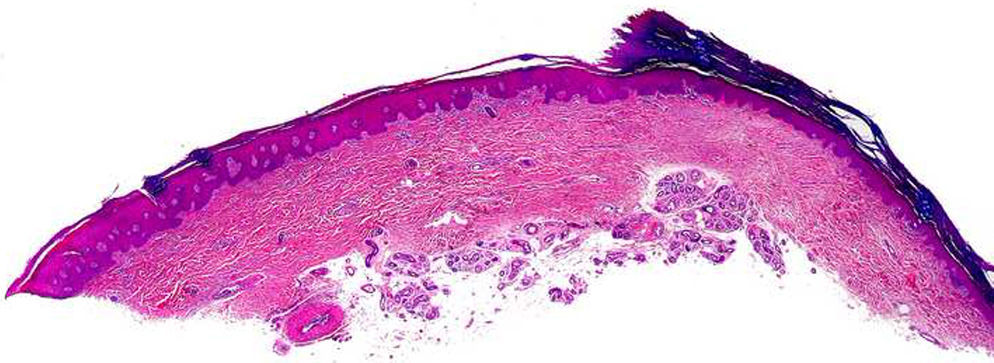
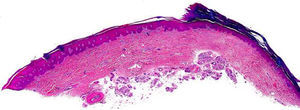
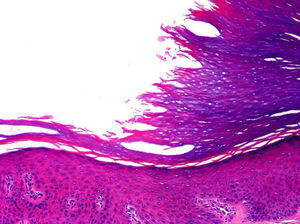
HistopatologíaEl estudio histopatológico de las lesiones ha demostrado hallazgos prácticamente idénticos en todos los pacientes. Consisten en una depresión de la epidermis, muy bien delimitada en sus márgenes laterales, debido a una disminución del espesor de la capa córnea. La transición entre la epidermis normal y la epidermis afectada es brusca, con un marcado escalón desde la capa córnea normal, habitualmente gruesa en las palmas y las plantas, a la capa córnea adelgazada de la lesión (fig. 3). Habitualmente la disminución de la capa córnea se acompaña también de un discreto adelgazamiento de la capa granulosa, por lo que la hipoqueratosis asienta sobre un área de hipogranulosis. Sin embargo, los corneocitos de la lesión muestran una queratinización normal, dando lugar a una capa córnea ortoqueratósica, de estructura hojaldrada y coloración basófila, y los queratinocitos subyacentes no muestran ninguna anomalía morfológica llamativa.
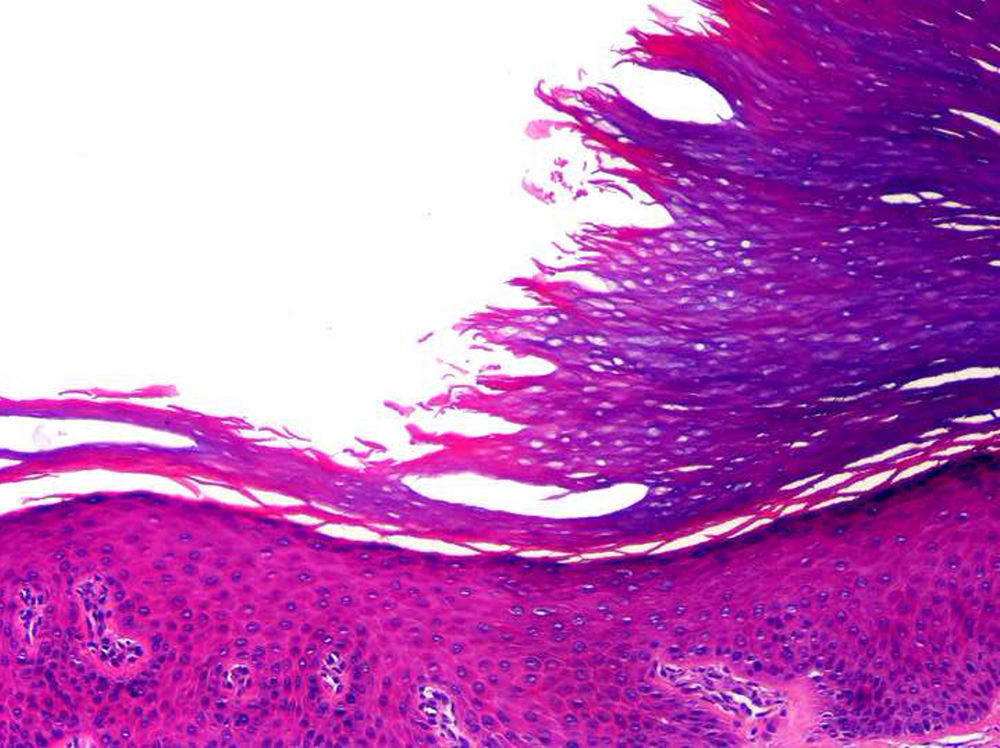
En algunos casos en el borde de transición entre la capa córnea normal de la piel sana adyacente y la capa córnea adelgazada de la lesión se observa que los corneocitos muestran un aspecto desflecado y más eosinófilo que los corneocitos inmediatamente adyacentes (fig. 4). Los cortes seriados de la lesión y las tinciones con PAS no consiguen demostrar indicios de paraqueratosis o laminilla cornoide, lo que constituye el hallazgo histopatológico fundamental para descartar una poroqueratosis. En estos cortes seriados no es posible demostrar una relación de continuidad entre el escalón de la depresión de la capa córnea y alguna de las estructuras intraepidérmicas subyacentes. Más aún, los acrosiringios atravesando la lesión también participan en el proceso, ya que aparecen cubiertos por una capa córnea de menor espesor que los acrosiringios de la piel sana adyacente. La dermis papilar subyacente muestra grados variables de elastosis de unos pacientes a otros en los casos de lesiones que asientan en la región tenar de la palma, pero no suele observarse un infiltrado inflamatorio acompañante. Por lo tanto, parece que el color eritematoso de las lesiones se debe a que la atrofia de la capa córnea determina una mayor transparencia de la epidermis afectada, y la mayor proximidad de los vasos dérmicos es la responsable del eritema.
Diagnóstico diferencial histopatológicoEl diagnóstico diferencial histopatológico más importante de la hipoqueratosis palmar o plantar circunscrita es con la poroqueratosis de Mibelli afectando a palmas o plantas. Sin embargo, las lesiones de poroqueratosis no muestran una disminución del espesor del estrato córneo y la transición entre la piel sana y la piel lesional está marcada por la columna inclinada de paraqueratosis que constituye la laminilla cornoide. Debajo de la laminilla cornoide se observa una desaparición focal de la capa granulosa y los queratinocitos epidérmicos subyacentes aparecen desordenados y con pérdida de su orientación madurativa, con núcleos picnóticos y alguna disqueratosis salpicada. Habitualmente las lesiones de poroqueratosis muestran un infiltrado linfohistiocitario, con algún melanófago, en la dermis inmediatamente subyacente a la laminilla cornoide.
Microscopia electrónicaSe ha detectado resquebrajamiento o disgregación de los corneocitos a través de su citoplasma, pero manteniendo su adhesión intercelular en los bordes de la lesión donde se produce el cambio de espesor de la capa córnea, lo que podría indicar que el proceso se origina por una fragilidad de los corneocitos afectados y no por un fallo en la adhesión celular20; también se han observado alteraciones vacuolares de los corneocitos en los bordes inferiores de las zonas de hipoqueratosis20.
Otro trabajo mostró una disminución en la maduración de los queratinocitos, con una capa granulosa disminuida en la zona de unión de la lesión con la piel normal22. Por el contrario, en otro artículo se menciona un fallo tanto en la adhesión de queratinocitos como de corneocitos —que podría estar inducida por una producción anormal de cuerpos de Odland— originada por factores externos que determinarían una segregación de tapones de corneodesmosomas degenerados desde la capa externa de los corneocitos37; en este mismo trabajo se sugiere que podrían existir 2 formas de hipoqueratosis, una causada por trastornos en la adhesión corneocitaria y otro por una fragilidad del corneocito, sin cambios en las estructuras de adhesión20. Otro estudio con microscopía electrónica realizado tras tratamiento prolongado con calcipotriol tópico y mejoría clínica mostró desmosomas y haces de queratina preservados en la basal, pero algo dispersos y desordenados en la granulosa, con una disminución de los gránulos de queratohialina y un aumento de gotas de lípidos citoplasmáticos en comparación con la piel normal45.
InmunohistoquímicaLa primera publicación al respecto mostró un incremento en la expresión del gen supresor tumoral p53 y del marcador de proliferación celular MIB-1 (Ki-67) en la zona afectada19, al igual que en otro trabajo34, sin que ambos hallazgos fueran confirmados en otro caso26, aunque sí el último en otros estudios20,23. Estos mismos mostraron además una tinción positiva para anticuerpos antipancitoqueratina AE1/AE3 en los queratinocitos lesionales suprabasales, y de anticitoqueratina 1620,23 junto a una expresión disminuida de la citoqueratina 2e20. Estos hallazgos indicarían una proliferación reactiva desencadenada por algún tipo de irritación resultante de la pérdida de la capa córnea, o por una queratinización alterada20. Los anticuerpos antipancitoqueratina AE1/AE3 también aparecieron elevados en otro estudio con lesiones múltiples, con una expresión aumentada pero variable para la citoqueratina K16 dependiendo de la localización de las lesiones, al igual que la citoqueratina K9 que apareció disminuida pero también variable según la localización de las lesiones31. Otra publicación mostró asimismo una leve positividad para citoqueratinas K16 y K6 en un caso de hipoqueratosis palmar, pero negativa en otro de localización plantar26. En este mismo estudio se describió una disminución de la expresión de la citoqueratina K9 y de la conexina Cx26 en la lesión plantar, que sin embargo no mostraban variaciones al nivel de los queratinocitos de los acrosiringios, siendo además ambas normales en aquel caso con lesión de la palma26. Estos hallazgos han llevado a sugerir que existirían al menos 2 subtipos de hipoqueratosis basados en su localización, presencia de eritema y diferente expresión de la citoqueratina K9 y de la conexina Cx26. En el caso de la planta se produciría por un fallo de los queratinocitos lesionales en su orientación hacia una queratinización de tipo plantar, regresando hacia una diferenciación de tipo interfolicular como la del tronco26. En otro estudio se observó positividad para pancitoqueratina AE1/AE3, con disminución de la expresión de las citoqueratinas K2e y K9, sin mostrar diferencias en la citoqueratina K16 ni en el Ki-6733.
En algunos casos de hipoqueratosis palmar circunscrita se ha estudiado la expresión inmunohistoquímica de claudina-1, habiendo observado una notoria disminución o ausencia de esta proteína (que forma parte del complejo de unión entre queratinocitos) en la piel lesional, comparada con la piel sana adyacente, que mostraba una intensa expresión intercelular de esta proteína; desgraciadamente estos hallazgos no han sido constantes en todos los casos estudiados (Requena L, datos no publicados).
Estudios complementariosDermatoscopiaLos hallazgos con esta técnica fueron inicialmente descritos por Ishiko et al.20. Sin aceite de inmersión se observa una «descamación en escalera» en el borde perilesional. Con aceite de inmersión aparece un eritema homogéneo salpicado de diminutas máculas blancas distribuidas regularmente. Estos hallazgos han sido corroborados por otros autores26,43. La correlación histopatológica de estos hallazgos también ha sido definida, y así la «descamación en escalera» en la periferia correspondería al adelgazamiento escalonado de la capa córnea hacia el centro de la lesión43, mientras que el punteado blanco que salpica el eritema correspondería a los acrosiringios20,43. Se ha sugerido que el eritema podría deberse no solo a la transparencia de los vasos a través de una capa córnea disminuida, sino también a la presencia de capilares dilatados en la dermis11,43.
Reacción en cadena de la polimerasaLa posibilidad de una infección por el virus del papiloma humano (HPV) como causa etiológica de esta entidad fue investigada mediante reacción en cadena de la polimerasa (PCR) en 2 de los 10 casos iniciales, con resultados negativos2. La presencia de hallazgos histológicos como acantosis, gránulos de queratohialina engrosados y capilares tortuosos hizo pensar a Boer y Falk12 en aquella etiología. Estos autores demostraron la presencia de HPV4 en su único paciente y sugirieron que la hipoqueratosis circunscrita es una manifestación clínica rara en el espectro de las verrugas vulgares localizadas en las palmas o las plantas. Por otra parte, el HPV-6 fue detectado en una paciente de 49 años con una lesión plantar diagnosticada de hipoqueratosis circunscrita de 10 años de evolución21; en su infancia la paciente había sido tratada con «láser» por verrugas vulgares en la misma localización. Posteriormente se ha investigado esta posibilidad en diversas ocasiones, algunas de ellas con análisis exhaustivos de HPV no genital y genital de alto y bajo riesgo22, siendo negativos los resultados en todos los casos15,20,21,24,31,32,34,36,41.
El análisis de genes bacterianos mediante PCR no ha mostrado diferencias respecto a la existencia de bacterias diferentes en la piel sana o lesional20.
TratamientoEn la actualidad no existe un tratamiento específico para la hipoqueratosis circunscrita de la palma o de la planta. Su evolución natural es habitualmente prolongada y solo se ha descrito un caso con resolución espontánea a los 2 años11. La extirpación quirúrgica completa de la lesión7,9,15,21,31,41, si bien es una alternativa en lesiones pequeñas, puede plantear problemas en la técnica o en el resultado en lesiones mayores, siendo preferible otras modalidades terapéuticas, dado que se trata aparentemente de una condición benigna. La crioterapia con nitrógeno líquido fue beneficiosa en un caso, sin recurrencias en controles posteriores hasta el año; su efectividad podría deberse a la destrucción de un clon anormal de queratinocitos y repoblación con células epidérmicas normales, en opinión de los autores17; en otro caso fue inefectiva24. La terapia fotodinámica, empleada en un caso, solo logró una reducción parcial de la lesión, postulándose que podría ser útil como terapia inicial, previa a una extirpación completa posterior19.
Respecto a los tratamientos tópicos, el empleo de corticoides no ha sido beneficioso en ningún caso9,10,17,21,26,27,33,35, incluyendo su asociación con retinoides tópicos3. En una paciente se obtuvo mejoría completa y sin recaída en una lesión en el dedo índice, tras un seguimiento de más de 4 años, con empleo de 5-fluorouracilo de una a 2 veces al día durante 9 meses; sin embargo, no se describe biopsia previa38. La misma paciente desarrolló 3 nuevas lesiones de forma posterior, 2 tenares y una en el dedo medio; fue tratada nuevamente en forma similar, sin ninguna mejoría en la lesión del dedo y con mejoría transitoria en las lesiones tenares tras 18 meses de tratamiento, recurriendo 3 meses después de cesada la terapia; en esta ocasión se realizó biopsia de una lesión tenar, que mostró los hallazgos propios de la hipoqueratosis circunscrita38. En otras casuísticas no se ha observado mejoría tras el uso de 5-fluorouracilo tópico en 2 pacientes21,24. El calcipotriol tópico fue efectivo en un caso, con regresión completa tras uso prolongado durante más de 4 años; la paciente mostró una mejoría lenta y progresiva, documentada fotográficamente, de una lesión presente y estable en tamaño y forma desde hacía 30 años45; hacia el final de su terapia, por no disponer de calcipotriol se le indicó tacalcitol, con lo que la lesión se irritó y presentó un empeoramiento transitorio, mejorando al reiniciar el calcipotriol (Urbina F, datos no publicados). No obstante este alentador resultado, en otras publicaciones el calcipotriol tópico no ha sido efectivo, aunque solo fue empleado durante algunos meses9,10,20,21,25,28,34. Otras terapias tópicas que no han demostrado utilidad incluyen urea al 10%, vitamina A, tacrolimus, maxacalcitol20, ácido salicílico, isotretinoína al 0,05%2, ketoconazol42, imiquimod24, antibióticos26, vendajes con hidrocoloides32,34 y tazaroteno28.
DiscusiónSi bien el término hipoqueratosis ya había sido empleado con anterioridad —solamente en un caso— para describir lesiones epidérmicas atróficas en palmas y plantas, posiblemente en el contexto de una displasia meso-ectodérmica junto a otras diversas alteraciones en un niño46, su acuñación ha tenido éxito en el proceso que nos ocupa, dando forma a un singular concepto histopatológico y delineando una nueva entidad con características distintivas. Algunos autores han sugerido denominarla «hipoqueratosis acral»7,21,24,44, un buen término, pero que desafortunadamente involucra otras zonas acras o distales como la nariz y las orejas, que decididamente no participan en este proceso, delimitado hasta la fecha primordialmente a las palmas o las plantas.
La histogénesis de esta lesión es desconocida. Los estudios mediante PCR investigando la presencia de material genómico de los HPV han proporcionado resultados negativos en prácticamente todos los casos, excepto en 2 en que se identificó ADN del HPV4 o 6 en la piel lesional12,21.
Los estudios inmunohistoquímicos han mostrado un inmunofenotipo anormal en la expresión de citoqueratinas de la piel lesional20 cuando se la compara con la epidermis normal adyacente, lo que habla a favor de que este proceso es en realidad un trastorno de la queratinización epidérmica y no una lesión debida a traumatismos, como han postulado algunos autores5,11,17,19,21,32,41. La existencia de un caso congénito de hipoqueratosis palmar circunscrita también habla a favor de que se trate de un trastorno de la queratinización, más que de un proceso traumático adquirido44.
En un caso se ha descrito la asociación de hipoqueratosis circunscrita palmar con poroqueratosis actínica superficial diseminada, pudiendo ser una relación puramente casual o indicar un origen etiopatogénico común, en el que clones de queratinocitos anómalos, en sujetos genéticamente predispuestos, podrían inducir uno o ambos procesos36.
Si bien hasta la fecha la hipoqueratosis circunscrita ha seguido un curso benigno, sin descripciones de malignización pese a su prolongada evolución en muchos casos, en una publicación reciente se ha descrito su asociación con queratosis actínica sobreimpuesta en la zona de hipoqueratosis, en una paciente con exposición solar prolongada y sin antecedente de arsenicismo34. Los autores concluyen que la disminución de la capa córnea haría que los queratinocitos subyacentes fueran más susceptibles a fotocarcinogénesis, alertando sobre una posible premalignidad del proceso y a su debido seguimiento34.
ConclusiónEn función de los hallazgos de los diversos estudios realizados a una década de su descripción, la hipoqueratosis circunscrita palmar o plantar puede ser considerada actualmente como un trastorno focalizado de la queratinización, no inflamatorio, que afecta zonas con un estrato córneo grueso, cuya causa precipitante es desconocida y su tratamiento definitivo está aún por dilucidar. Se produciría por un fallo clonal y localizado de los queratinocitos, que no logran diferenciarse correctamente hacia una epidermis hiperqueratósica normal, de tipo palmo-plantar. Quedan otros grandes interrogantes acerca de su notoria inexistencia a 10 años atrás o cuantos sean y el porqué de su aparición gradual en distintas partes del mundo, si no consideramos la publicación por novedad.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.
Al Prof. Evaristo Sánchez Yus (Madrid, España), por haber sido quien propuso acertadamente la denominación del proceso como hipoqueratosis de la palma, tras estudiar las primeras láminas histopatológicas.