La pustulosis exantemática generalizada aguda, el síndrome de Stevens-Johnson, la necrólisis epidérmica tóxica y el síndrome de hipersensibilidad a fármacos con síntomas sistémicos y eosinofilia son reacciones de hipersensibilidad grave a fármacos. Aunque cada una de ellas se describe como una entidad bien constituida con criterios diagnósticos propios, en la práctica clínica se encuentran algunos casos que manifiestan características de 2 de estas entidades, abriendo el diálogo ante la posible existencia de formas combinadas. La existencia de estas formas solapadas entre 2 toxicodermias graves es motivo de controversia en los últimos años en diferentes foros de dermatología.
En el artículo se aportan 2 nuevos casos de formas solapadas entre pustulosis exantemática generalizada aguda y síndrome de Stevens-Johnson/necrólisis epidérmica tóxica, se revisan los casos previos publicados y el estado actual de esta controversia en la literatura.
Acute generalized exanthematous pustulosis, Stevens-Johnson syndrome, toxic epidermal necrolysis, and drug reaction with eosinophilia and systemic symptoms are all severe hypersensitivity reactions to medications. While each of these reactions is a well-established entity with specific diagnostic criteria, clinicians see cases that fulfill criteria for more than one form, prompting discussion on the possibility of combined forms. Such overlapping clinical pictures meeting the criteria for 2 conditions have thus become a topic of debate in dermatology in recent years. We describe 2 patients with cutaneous drug reactions having the characteristics of both acute generalized exanthematous pustulosis and Stevens-Johnson syndrome -toxic epidermal necrolysis. We also review previously published cases and current thinking on such overlapping conditions.
Se denomina reacción adversa a un fármaco a aquella manifestación clínica no deseable tras la administración de un medicamento o sustancia química con fines profilácticos, diagnósticos o terapéuticos. Las reacciones secundarias a fármacos se pueden dividir en previsibles o imprevisibles (tabla 1).
Tipos de reacciones adversas a fármacos
| Reacciones previsibles: se observan en un paciente cualquiera con suficiente exposición. Son las más frecuentes | |
| Sobredosis | Toxicidad debida a un exceso de dosis, una alteración en la excreción o ambas (ejemplo: acidosis metabólica por ácido acetil salicílico) |
| Efecto colateral o adverso | Acción diferente al efecto primario del fármaco que se deriva de la acción farmacológica primaria de un medicamento (ejemplo: somnolencia por antihistamínicos) |
| Efecto secundario | Efecto farmacológico indeseable, pero que aparece por la acción del fármaco a las dosis recomendadas (ejemplo: candidiasis por corticoides inhalados) |
| Interacción medicamentosa | Acción de un fármaco en la eficacia o toxicidad de otro (ejemplo entre teofilina y macrólidos) |
| Reacciones imprevisibles: ocurren de forma inesperada en un subgrupo de pacientes, de manera independiente de la dosis | |
| Intolerancia a la medicación | Efecto debido a un nivel de tolerancia bajo a la acción farmacológica de la medicación. Similar a un efecto adverso a dosis subterapéuticas (ejemplo: tinnitus tras una dosis única de ácido acetil salicílico) |
| Idiosincrasia | Reacción a un fármaco cualitativamente anormal relacionada con un déficit metabólico o enzimático (ejemplo: anemia hemolítica por primaquina por déficit de G6PDH) |
| Alergia | Reacción mediada inmunológicamente caracterizada por la especificidad, trasferencia de anticuerpos o linfocitos y recurrente tras la reexposición (ejemplo: SSJ por trimetoprim-sulfametoxazol) |
Fuente: adaptada de Vervloet y Durham1.
Se utiliza el término toxicodermia para denominar a aquellas dermatosis causadas por el efecto de diversas sustancias, en general medicamentos, que entran en contacto con el organismo por diferentes vías y que pueden afectar a la piel, las mucosas y/o los anejos. Las toxicodermias graves son reacciones mediadas inmunológicamente que se clasifican dentro de las reacciones adversas a fármacos como no predecibles.
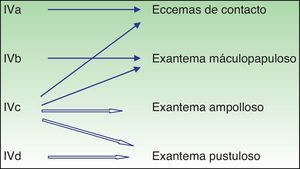
Las reacciones inmunológicas de hipersensibilidad que subyacen en las toxicodermias varían según el tipo de estas (tabla 2)2,3. Así, en las toxicodermias urticariformes se activan reacciones tipo i Ig-E mediadas (fig. 1), que son de aparición clínica muy rápida. En los exantemas máculo-papulosos, que son las toxicodermias más frecuentes, se activan reacciones mediadas por la inmunidad celular (hipersensibilidad tipo iv de Gell y Coombs) (fig. 2).
Mecanismo de hipersensibilidad subyacente a las distintas formas de toxicodermia según la clasificación de Gell y Coombs
| Célula linfocítica implicada | Tipo (Gell y Coombs) | Mediador inmune | Patogenia | Manifestación clínica |
|---|---|---|---|---|
| Linfocito B | I | IgE | Degranulación de mastocitos y basófilos | Urticaria, angioedema, broncoespasmo, anafilaxia |
| II | IgG o IgM | Lisis celular | Citopenias | |
| III | IgG o IgM o complemento | Depósito de inmunocomplejos | Vasculitis, enfermedad del suero, artritis | |
| Linfocito T | IVa | IFN-gamma (Th1) | Activación de monocitos y macrófagos | Eccema |
| IVb | IL 4, IL 5 (Th2) | Activación de eosinófilos | Exantema máculo-papuloso o ampolloso | |
| IVc | Perforina, granzima (linfocitosT citotóxicos) | Citotoxicidad | Exantema máculo-papuloso o ampolloso o pustuloso | |
| IVd | IL 8 | Quimiotaxis y activación de neutrófilos | Exantema pustuloso |
En la publicación de Pichler et al.3 se revisan los mecanismos inmunológicos subyacentes a las distintas formas de toxicodermia.
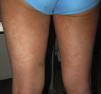
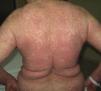
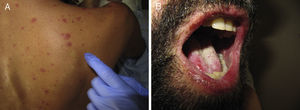
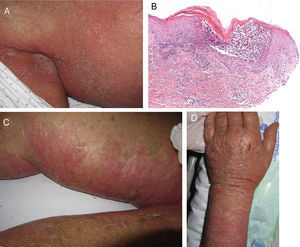
Pustulosis exantemática generalizada agudaLa pustulosis exantemática generalizada aguda (PEGA) es una toxicodermia de instauración rápida, habitualmente 3-5 días tras el inicio del fármaco responsable, que a nivel cutáneo se presenta como un exantema de predominio flexural compuesto por pústulas milimétricas estériles, no foliculares, confluyentes sobre placas intensamente eritematosas (fig. 3A y B). La afectación mucosa es poco frecuente y, cuando aparece, suele ser exclusivamente oral4.
Con frecuencia se acompaña de fiebre y neutrofilia en sangre periférica. La resolución también es rápida tras la suspensión del fármaco, y su pronóstico suele ser bueno5. Es más frecuente en mujeres y entre los fármacos implicados más a menudo se encuentran los antibióticos. En cuanto a su patogenia, el fármaco activa los linfocitos T y estos, a través de la interleucina 8 (vía CXCL-8 y GM-CSF), a los polimorfonucleares (reacción IVd de Gell y Coombs)3. La afectación de órganos internos es poco frecuente en la PEGA. Su diagnóstico diferencial debe incluir la psoriasis pustulosa y otras dermatosis pustulosas subcórneas (tabla 3).
Principales diagnósticos diferenciales de la PEGA
| Psoriasis pustulosa generalizada | Pustulosis subcórnea (Sneddon-Wilkinson) |
| Pénfigo IgA | Intértrigo candidiásico |
| Foliculitis infecciosa | Exantema vírico vesiculopustuloso |
| Síndrome de Sweet | Impétigo ampolloso |
| Infecciones cutáneas por dermatofitos | Eccema de contacto pustuloso |
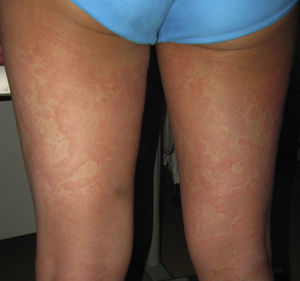
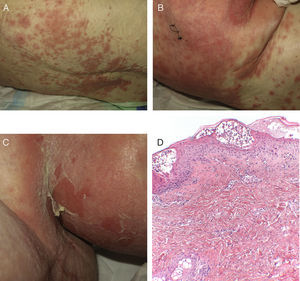
El síndrome de Stevens-Johnson (SSJ) y la necrólisis epidérmica tóxica (NET), aunque independientes en sus primeras descripciones, se consideran hoy en día 2 extremos de un mismo espectro6. Su incidencia es mayor en ciertos grupos (pacientes VIH, HLA determinados)7,8. Una fase prodrómica con fiebre y mal estado general suele preceder a las lesiones cutáneas, que se inician como máculas eritematosas sensibles al tacto en el tronco y los miembros, que progresan rápidamente a lesiones ampollosas o erosivas (fig. 4A y B). La extensión del despegamiento epidérmico (erosiones, ampollas… o zonas con signo de Nikolsky positivo) es la que se utiliza para clasificar a los pacientes en los siguientes 3 grupos (tabla 4)9.
Clasificación del espectro SSJ-NET
| EMM | SSJ | Solapamiento SSJ/NET | NET | |
|---|---|---|---|---|
| Tipo de lesión | ||||
| Dianas típicas | Sí | |||
| Dianas atípicas | ||||
| Sobreelevadas | Sí | |||
| Planas | Sí | Sí | Sí | |
| Máculas | ||||
| Eritematosas | Sí | |||
| Purpúricas | Sí | Sí | Sí | |
| Distribución de las lesiones | ||||
| Localizada | Sí | |||
| Generalizada | Sí | Sí | Sí | |
| Afectación mucosa | Sí | Sí | Sí | Sí |
| Síntomas sistémicos | Frecuentes | Siempre | Siempre | |
| Extensión del despegamiento | <10% | <10% | 10-30% | >30% |
EMM: eritema exudativo multiforme mayor; NET: necrólisis epidérmica tóxica; SSJ: síndrome de Stevens-Johnson.
Fuente: adaptada de Bastuji-Garin et al.9
Las erosiones en mucosas pueden dejar importantes secuelas tras la recuperación de la fase aguda. El diagnóstico diferencial es muy amplio y debe incluir todas las dermatosis ampollosas. La histopatología muestra la necrosis de los queratinocitos. Moléculas citotóxicas como perforina, granzima y la vía FAS/FASL (hipersensibilidad IVC de Gell y Coombs) se han relacionado con este proceso gracias a la enfermedad molecular. Entre los fármacos más frecuentemente implicados se encuentran los antibióticos, los anticonvulsivantes y el alopurinol. La mortalidad del SSJ se estima en 1-5% y la de la NET en 25-35%10. La escala ESCORTEN es la más empleada para estratificar el riesgo de estos pacientes11.
El manejo en unidades de cuidados intensivos y la rápida retirada del fármaco responsable (tabla 5) son cruciales en la evolución12. La utilidad del resto de medidas terapéuticas es aún motivo de discusión en la literatura.
Fármacos con mayor riesgo de inducir una toxicodermia del espectro SSJ/NET
| Trimetoprim/sulfametoxazol | Cefalosporinas | Fenitoína | Fenobarbital | AINE/COXIB |
|---|---|---|---|---|
| Aminopenicilinas | Quinolonas | Carbamacepina | Nevirapina | Alopurinol |
Fuente: adaptado de Harr y French13.
A pesar de tratarse de 2 toxicodermias diferentes en patogenia, presentación y pronóstico, en la práctica clínica encontramos formas solapadas que suponen un reto diagnóstico. Se presentan a continuación 2 casos con características clínicas solapadas:
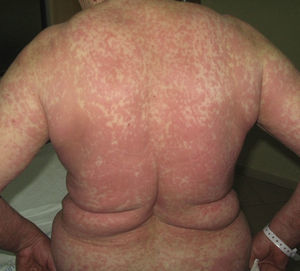
Caso 1Mujer de 87 años con hipersensibilidad a Anisakis que ingresó por infección del tracto urinario y reagudización de insuficiencia renal. Entre sus antecedentes personales destacaban: enfermedad renal crónica, flutter auricular, miocardiopatía dilatada e ictus recuperado sin secuelas hace 7 años. Como tratamiento durante el ingreso recibió furosemida, ceftriaxona, amlodipino y enoxaparina, entre otros. A la semana aproximadamente de comenzar el tratamiento con estos fármacos comenzó a presentar placas eritematosas en las flexuras por las que se añadió fluconazol oral. A las 24h seguían apareciendo placas en el tronco y los miembros (fig. 5A), algunas de centro violáceo, que en horas evolucionaron a despegamiento (figs. 5B y C), con signo de Nikolsky positivo y aparición de lesiones ampollosas en los miembros inferiores. Además presentaba erosiones perilabiales. Con la sospecha de toxicodermia grave tipo NET se realizó una biopsia, se suspendieron amlodipino, fluconazol y furosemida y se inició tratamiento con gammaglobulinas iv. Al 5.° día, ante la mejoría muy lenta, se añadieron al tratamiento corticoides sistémicos. Las lesiones se resolvieron lentamente a lo largo de 2 semanas.
El estudio histológico de 2 placas en forma de diana incipientes (fig. 5D) reveló pústulas subcórneas con un infiltrado dérmico perivascular leve con ocasionales eosinófilos y neutrófilos, con inmunofluorescencia negativa, siendo esta histología característica de las toxicodermias tipo PEGA. En la analítica destacaba una leucocitosis con neutrofilia, leve elevación de transaminasas y ANA 1/320 patrón homogéneo. Tras el alta se perdió el seguimiento de la paciente.
Caso 2Mujer de 75 años, con alergia previa conocida al diclofenaco, que ingresó por infección de herida quirúrgica en la cadera izquierda tras un recambio de cotilo en los 15 días previos. Entre sus antecedentes personales destacaban HTA, litiasis biliar y un carcinoma de mama en remisión completa.
Al ingreso se objetivó fiebre y signos locales de infección con exudado purulento, en el que se aisló S. aureus resistente a meticilina. Presentaba leucocitosis con neutrofilia y elevación de otros reactantes de fase aguda. Se inició al ingreso tratamiento con meropenem, omeprazol, paracetamol, nolotil, tramadol, bemiparina sódica, losartan y amlodipino. A las 48h se suspendió meropenem y se inició teicoplanina. Al día siguiente del cambio comenzó a presentar lesiones eritematosas en el pliegue submamario que progresivamente se hicieron más extensas. Tres días después presentaba un exantema pápulo-pustuloso distribuido por el tronco y las extremidades, con confluencia en los pliegues axilares e inguinales, y con las mucosas preservadas (fig. 6A). Se realizó una biopsia cutánea con sospecha de PEGA, se suspendió el tratamiento con teicoplanina y metamizol, y se inició linezolid y corticoterapia sitémica.
El estudio histológico (fig. 6D) reveló a nivel subcórneo la presencia de una pústula compuesta por neutrófilos y fragmentos de los mismos, con cambios de espongiosis en la periferia de la misma y un denso infiltrado inflamatorio perivascular superficial asociado a neutrófilos en puntos en la dermis, todo ello compatible con una PEGA.
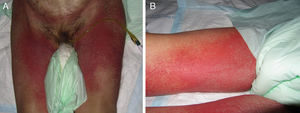
Progresivamente fueron confluyendo las lesiones cutáneas y la paciente volvió a presentar fiebre, que había remitido con el tratamiento antibiótico. En la analítica destacó leucocitosis con neutrofilia, eosinofilia muy leve, elevación de enzimas de colestasis y reactantes de fase aguda. En las siguientes 48h presentaba áreas de despegamiento epidérmico en el 30% de la superficie corporal (figs. 6B y C), con Nikolsky positivo y erosiones en la mucosa labial, que simulaban clínicamente una NET. Al tercer día se estabiliza el cuadro y comienza una mejoría clínica y analítica hasta la resolución completa.
En el estudio de alergología se observó: un test TTL positivo a teicoplanina7,18, pruebas epicutáneas positivas a amlodipino y negativas a teicoplanina, metamizol y omeprazol, pruebas cutáneas negativas a meropenem, PPL y MDM, pruebas de exposición controlada negativas a meropenem, omeprazol y tramadol. Por todo ello el cuadro se puso en relación con una toxicodermia por teicoplanina y/o amlodipino y se descartó alergia a meropenem, omeprazol y tramadol.
DiscusiónDiferenciar entre las toxicodermias graves PEGA y SSJ/NET tiene importancia por su diferente pronóstico y manejo, que en el caso de estas últimas conviene hacerlo en unidades de quemados o cuidados intensivos. Se han publicado casos de solapamiento entre PEGA y SSJ/NET, pero su existencia es motivo de controversia en la literatura.
Se describen 2 nuevos pacientes con cuadros sugestivos de toxicodermia grave con rasgos solapados entre PEGA y NET. La clínica del primer caso fue de SSJ/NET, y sin embargo la histología, a pesar de no ser de una lesión pustulosa, fue de PEGA. En el segundo caso, la clínica e histología inicial fue de PEGA, pero el cuadro clínico completo, por la morfología de las lesiones, extensión a mucosas, despegamiento cutáneo importante y signo de Nikolsky positivo simulaba una NET superpuesta, aunque discutible. La evolución fue más rápida que en las NET clásicas.
Revisamos los casos de solapamiento entre PEGA y NET descritos en la literatura (tabla 6). La mayoría de estos casos se han relacionado con antibióticos. Hemos encontrado 11 artículos14–24 con 15 casos publicados. En 6 de los artículos presentan los casos como PEGA con características de NET14–19, mientras que en 5 de ellos defienden un verdadero solapamiento PEGA/NET20–24.
Casos publicados con características solapadas de PEGA y NET
| Fuente | Fármaco sospechoso | Hallazgos clínicos y de laboratorio | Histología y localización de la biopsia |
|---|---|---|---|
| Cohen et al.16, 2001 | Cefuroxima, paracetamol | Afebril. Leucocitosis. Exantema generalizado con pústulas no foliculares. No lesiones dianiformes. Ampollas y Nikolsky positivo | Pústulas: pústulas espongiformes, edema en dermis papilar, infiltrado mononuclear perivascular, vasculitis leucocitoclástica. No queratinocitos necróticos |
| Scheinfeld et al.17, 2003 | Famotidina | Leucocitosis y neutrofilia. Eritema difuso, erosiones y pústulas. Nikolsky positivo | No especificado: ampollas subcórneas, sin queratinocitos necróticos, espongiosis ni acantólisis |
| Byerly et al.15, 2005 | Valdecoxib | Fiebre. Hipotensión. Leucocitosis. Exantema generalizado con pústulas no foliculares y placas. Nikolsky negativo | No especificado: pústulas espongiformes. Infiltrado neutrofílico y eosinofílico perivascular |
| Meiss et al.21, 2007 | Ampicilina+sulbactam Clindamicina. Amoxicilina(3 casos) | Exantema con edema y múltiples pústulas con Nikolsky positivo. Progresión del exantema pustuloso con mal estado general, formación de ampollas y posterior descamación generalizada | Pústula (solo en uno de los casos disponible): pústula subcórnea, infiltrado neutrofílico y necrosis de algunos queratinocitos basales |
| Goh et al.20, 2008 | Carbamazepina | Fiebre, elevación de enzimas hepáticas. Exantema maculoso eritematoso que evoluciona a pústula no foliculares y ampollas. Nikolsky positivo. Afectación mucosa múltiple | Pústula: pústula subcórnea, necrosis de la epidermis, espongiosis leve, infiltrado linfocítico perivascular. Ampolla: necrosis epidérmica y ampolla subepidérmica |
| Lateef et al.22, 2009 | Hidroxicloroquina | Fiebre, leucocitosis con neutrofilia. Exantema pápulo-pustuloso pruriginoso que evoluciona a lesiones dianiformes y afectación mucosa múltiple | Pústula: espongiosis epidérmica, neutrófilos intraepidérmicos, infiltrado de linfocitos y neutrófilos perivasculares |
| Peermohamed et al.18, 2011 | Piperacillina-tazobactam | Exantema compuesto de pústulas no foliculares, vesículas y ampollas. Nikolsky positivo. No afectación mucosa | Pústula: pústulas intraepidérmicas con neutrófilos. Ampollas intraepidérmicas con neutrófilos, edema en dermis papilar, no necrosis epidérmica |
| Kardaun et al. 14, 2011 | Morfina | Fiebre. Leucocitosis con neutrofilia. Exantema con predominio de afectación flexural y facial, con múltiples pústulas y erosiones superficiales en la confluencia de las pústulas (pseudo-Nikolsky positivo) | Pústula: pústulas espongiformes subcórneas, espongiosis neutrofílica, escasos queratinocitos necróticos, edema dérmico e infiltrado rico en neutrófilos perivascular e intersticial |
| Lee et al.23, 2010 | Ceftriaxona. Cloxacilina. Ceftriaxona (3 casos) | Fiebre. Leucocitosis con neutrofilia. Inicio como un rash eritematoso confluyente con pústulas no foliculares y posterior desarrollo de erosiones y ampollas. Dos de los casos también mucositis | No especificado, caso 1: vesículas neutrofílicas intraepidérmicas con espongiosis y degeneración vacuolar de la basal, infiltrado de linfocitos y eosinófilos. No especificado, caso 2: pústulas subcórneas con acantosis y espongiosis. Infiltrado perivascular superficial con linfocitos, neutrófilos y eosinófilos. No especificado, caso 3: pústula subcórnea con acantosis e infiltrado perivascular de neutrófilos y linfocitos |
| van Hattem et al.19, 2013 | Flucloxacilina | Fiebre. Leucocitosis con neutrofilia. Inestabilidad hemodinámica. Exantema eritematoso con pústulas, ampollas grandes y erosiones superficiales en la confluencia de las pústulas (pseudo-Nikolsky positivo) | Pústulas y eritema: pústulas espongiformes subcórneas con neutrófilos, espongiosis, edema en dermis papilar e infiltrado mixto perivascular e intersticial con eosinófilos |
| Moling et al.24, 2014 | Amoxicilina-clavulánico o cefixima o ibuprofeno o ketoprofeno o paracetamol o metamizol | Leucocitosis. Exantema pustuloso con posterior desarrollo de erosiones, ampollas y mucositis. Pseudo-Nikolsky positivo | No disponible |
| Caso 1 | Ceftriaxona o enoxaparina o amlodipino o furosemida | Fiebre. Leucocitosis con neutrofilia. Elevación de transaminasas. Placas eritematosas en el tronco y los miembros, algunas de centro violáceo, con despegamiento, ampollas y signo de Nikolsky positivo | Placa dianiforme: pústulas subcórneas infiltrado dérmico perivascular leve con ocasionales eosinófilos y neutrófilos |
| Caso 2 | Teicoplanina y/o amplodipino | Fiebre, leucocitosis con neutrofilia y eosinofilia, colestasis. Exantema pápulo-pustuloso de inicio en pliegues. Evolución a despegamiento epidérmico con Nikolsky positivo y erosiones en mucosa labial | Pústula: pústula espongiótica subcórnea, denso infiltrado inflamatorio con neutrófilos perivascular superficial |
En la mayoría de los casos el cuadro clínico muestra en sus comienzos características de PEGA, y el hecho de que este no remita tras la suspensión del fármaco sospechoso, sino que progrese hacia formas clínicas NET-like, es lo que les hace clasificarlo como un solapamiento. Algunos autores prefieren denominarlas como PEGA que evolucionan a NET en lugar de hablar de solapamiento. El estudio histopatológico ha sido realizado de las lesiones iniciales en la mayoría de los casos, y muestra pústulas subcórneas o intraepidérmicas compatibles con el diagnóstico de PEGA.
En un estudio retrospectivo de 216 toxicodermias graves25 en 9 de 64 casos de PEGA se sospechó inicialmente un solapamiento con SSJ/NET y en 19 con DRESS, y en 25 de 97 casos de SSJ/NET se sospechó un solapamiento con DRESS. No obstante, en el estudio a posteriori, con los criterios del grupo RegiSCAR, solo en 3 casos se mantuvo la posibilidad de un solapamiento SSJ/NET y DRESS y ninguno entre PEGA y NET.
Los autores que señalan la independencia de estas entidades, en todos los casos justifican la existencia de síntomas sistémicos y la severidad del cuadro cutáneo de las formas clínicamente solapadas en la presencia de una neutrofilia periférica elevada26, y relacionan las erosiones aparecidas con una coalescencia de las pústulas (signo pseudo-Nikolsky).
Algunos autores18,19 defienden que el estudio histológico permite clasificar como PEGA o NET aquellos casos con características clínicas de ambos. La presencia de pústulas subcórneas y edema dérmico se vería en los casos de PEGA, y en estos casos no se observaría la necrosis epidérmica característica de los casos de NET/SSJ. La confluencia de pústulas en la PEGA puede dar lugar a áreas de despegamiento, pero la histología es diferente a los despegamientos por necrosis epidérmica. No obstante, dado que los hallazgos patológicos dependen del momento y lugar de la biopsia, deberían estudiarse tanto las lesiones iniciales como las evolucionadas para evaluar los casos sugestivos de solapamiento. En algunos casos publicados las biopsias sí presentan características de ambas entidades PEGA y NET20.
En el primero de los casos que aquí aportamos la biopsia se realizó de una placa eritematosa en forma de diana, sin pústulas clínicas, y la biopsia sin embargo mostró una histología típica de PEGA. Se trataría por tanto de un caso de solapamiento en el que una clínica típica del espectro de las toxicodermias SSJ/NET se manifiesta histológicamente como una PEGA. En el segundo caso, en cambio, sí se biopsió un pliegue con pústulas incipientes, por lo que lo llamativo no fue encontrar de nuevo una histología tipo PEGA, sino la evolución clínica posterior a una forma SSJ/NET, con erosiones mucosas, despegamiento y signo de Nikolsky positivo. No obstante, al no disponer de histología de las lesiones evolucionadas, el verdadero solapamiento es discutible.
Otro criterio de diferenciación que proponen algunos autores19 es la positividad a posteriori de la prueba de los parches, ya que se ha publicado que es mucho más frecuentemente positiva en los casos de PEGA que en los SSJ/NET27,28. Sin embargo, puesto que se trata de una cuestión de frecuencias, y depende no solo del tipo de reacción, sino también del fármaco implicado28, las pruebas epicutáneas no se han validado para diferenciar entre una reacción de hipersensibilidad y otra20,21,23.
En las toxicodermias tipo PEGA las pruebas epicutáneas tienen una sensibilidad intermedia, que aumenta realizando una lectura adicional a las 96 y 120h, además de las habituales 48 y 72h. Debe esperarse al menos un mes tras la toxicodermia para colocar los parches, y en la lectura de estos puede observarse la formación de pústulas. La posibilidad de desencadenar una pustulosis generalizada por las pruebas epicutáneas se considera baja. En casos negativos o dudosos de las pruebas epicutáneas, la sensibilidad de las pruebas puede aumentarse realizando test ex-vivo como el test de liberación de linfocitos (LLT). Estas pruebas deben realizarse en laboratorios con experiencia por la dificultad en su realización e interpretación13.
En los casos de SSJ-NET las pruebas intradérmicas o la reexposición están contraindicadas por el riesgo de inducir de nuevo una reacción grave. El papel de las pruebas epicutáneas en estos casos está en discusión, aunque no suelen hacerse de forma habitual. Los que más se utilizan en estos casos son los test ex-vivo, como el LLT, a pesar de que tienen una sensibilidad baja en estas toxicodermias. Su sensibilidad puede aumentarse realizando dicha prueba en el plazo de una semana tras la reacción grave, o añadiendo posteriormente un test citotóxico13.
La diversidad fenotípica de las toxicodermias por hipersensibilidad retardada se explica por el reclutamiento de diferentes linfocitos T fármaco-específicos y la expresión de un patrón de citoquinas diferente (fig. 7). Las biopsias de estadios iniciales de toxicodermias graves han mostrado en las PEGA una vesiculación inicial mediada por citoquinas queratinocitolíticas (incluyendo granzima, perforina…) producidas por linfocitos T citotóxicos específicos del fármaco, con posterior expresión de IL8 que lleva a la formación de pústulas y cúmulo de neutrófilos. En el SSJ/TEN también hay citólisis inicial por granzimas y perforinas producidas por linfocitos T específicos, que se continúa con una apoptosis masiva de queratinocitos por activación del R FAS/FAS-L y el factor de necrosis tumoral alfa (TNFα). Se desconocen los mecanismos que desencadenan que la queratinocitólisis inicial continúe por una vía u otra20.
Mecanismos de hipersensibilidad en los exantemas farmacológicos
Fuente: adaptada de Pichler3 y Lerch y Pichler30.
En la PEGA, además de aumentar la IL-8, se ha demostrado una expresión variable de TNFα. En la NET la expresión aumentada de TNFα se ha relacionado con la apoptosis de los queratinocitos. Es posible que niveles aumentados de TNFα en un subgrupo de pacientes con PEGA faciliten el despegamiento epidérmico y la formación de ampollas. Apoyando esta afirmación encontramos que Meiss et al. demostraron un aumento en los niveles de TNFα en pacientes con clínica de solapamiento PEGA/NET, y que se ha descrito una buena respuesta a tratamientos con antiTNF en casos de solapamiento PEGA/NET y las NET23.
Además de los casos descritos de solapamiento entre PEGA y SSJ/NET, se han publicado otros casos con sospecha de solapamiento entre toxicodermias graves, como entre PEGA y DRESS29. En estos casos se encuentra tanto eosinofilia como neutrofilia en sangre periférica13, y suponen otro motivo de controversia, ya que hasta en el 20% de los casos de DRESS pueden observarse pústulas como manifestación cutánea y puede haber casos que cumplan criterios diagnósticos de ambas entidades25.
ConclusiónPresentamos 2 nuevos casos de toxicodermia grave con clínica solapada de PEGA y NET y revisamos la literatura existente. Si este tipo de cuadros son una entidad aparte solapada o 2 formas de reacción cutánea consecutivas es difícil de demostrar. Su diferenciación tiene importancia por su diferente manejo y pronóstico. En el caso de asumir la existencia de formas combinadas, estas deberían ser manejadas como un SSJ/NET, dada su mayor gravedad. Hacen falta más estudios para completar la interpretación de estas presentaciones combinadas.
Conflicto de interesesLos autores declaran que no hay conflicto de intereses.
A las Dras. Juncal Ruiz Rivero, Virna Rodríguez Soria y Verónica Parra Blanco por su colaboración con la iconografía del artículo.