Las mastocitosis constituyen un grupo heterogéneo de enfermedades caracterizadas por la proliferación clonal de mastocitos en distintos órganos, siendo la localización cutánea la más frecuente. La Organización Mundial de la Salud (OMS) clasifica las mastocitosis cutáneas en mastocitomas, mastocitosis máculo-papulosas y mastocitosis cutánea difusa, mientras que las formas sistémicas incluyen las mastocitosis indolentes, las agresivas, las asociadas a otra hematopatía monoclonal y la leucemia mastocitaria; el sarcoma mastocitario y el mastocitoma extracutáneo son variantes muy poco frecuentes. Aunque la evolución de la enfermedad en los niños es impredecible, con frecuencia las lesiones desaparecen durante la infancia; en los adultos la enfermedad tiende a persistir. El tratamiento se dirige a controlar las manifestaciones clínicas debidas a la acción de los mediadores mastocitarios, mientras que las formas agresivas requerirán de tratamientos dirigidos a reducir la masa mastocitaria.
Mastocytosis is a term used to describe a heterogeneous group of disorders characterized by clonal proliferation of mast cells in different organs. The organ most often affected is the skin. The World Health Organization classifies cutaneous mastocytosis into mastocytoma, maculopapular cutaneous mastocytosis, and diffuse mastocytosis. The systemic variants in this classification are as follows: indolent systemic mastocytosis (SM), aggressive SM, SM with an associated clonal hematological non-mast cell lineage disease, mast cell leukemia, mast cell sarcoma, and extracutaneous mastocytoma. The two latest systemic variants are rare. Although the course of disease is unpredictable in children, lesions generally resolve by early adulthood. In adults, however, the disease tends to persist. The goal of treatment should be to control clinical manifestations caused by the release of mast cell mediators and, in more aggressive forms of the disease, to reduce mast cell burden.
De acuerdo con la OMS y las reuniones de consenso se distinguen las categorías de mastocitosis que quedan recogidas en la tabla 11–4. Para su desarrollo vamos a dividirlas en formas cutáneas y sistémicas.
Clasificación de las mastocitosis
| Mastocitosis cutánea | Urticaria pigmentosa | |
| Mastocitosis cutánea difusa | ||
| Mastocitoma cutáneo | ||
| Mastocitosis sistémica | Mastocitosis sistémica indolente | |
| Mastocitosis sistémica latentea | ||
| Mastocitosis asociada a otra hemopatía monoclonal | Síndrome mielodisplásicoSíndrome mieloproliferativoLeucemia mieloide agudaLinfoma no Hodgkin | |
| Mastocitosis sistémica agresiva | ||
| Leucemia de MC | ||
| Sarcoma de MC | ||
| Mastocitoma extracutáneo | ||
MC: mastocitos.
Desde un punto de vista dermatológico, y aunque todavía no se ha establecido una clasificación ideal que correlacione el tipo de lesión con el pronóstico, entendido con tendencia a involucionar o con riesgo de afectación sistémica, se han descrito 5 morfologías para las lesiones cutáneas presentes en las mastocitosis5,6.
- 1)
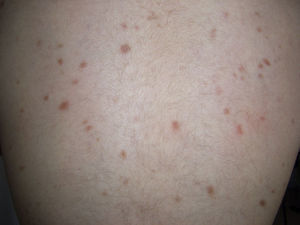
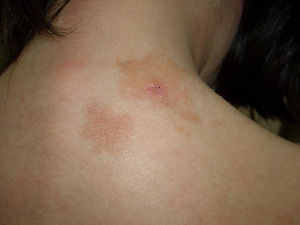
Máculo-papulosa. Es la forma clínica cutánea más común, clásicamente conocida como urticaria pigmentosa, caracterizada por máculas y pápulas de coloración eritematosa, o con una pigmentación marrón más o menos intensa, de tamaño y número variable y de localización preferencial en el tronco2,7 (fig. 1).
Las lesiones tienden a persistir en los adultos mientras que en los casos pediátricos se produce una regresión parcial o completa en 2/3 de los casos8.
- 2)
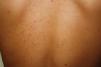
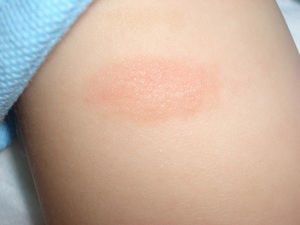
En placas, típica de la infancia y con evolución habitualmente favorable (fig. 2).
- 3)
Mastocitoma o mastocitosis nodulares (lesión única o varias lesiones) (fig. 3). El mastocitoma cutáneo solitario aparece preferentemente en la infancia, aunque se han descrito casos aislados en adultos9,10. En una serie de 33 pacientes el 60% de los mastocitomas eran congénitos y más de la mitad de los casos se localizaban en las extremidades, aunque no en las palmas ni en las plantas11. Las manifestaciones clínicas suelen ser cutáneas y limitadas a la lesión: prurito discreto, con episodios de urticación tras la fricción de la misma (el conocido como signo de Darier12, patognomónico de las lesiones de mastocitosis, pero que puede desencadenar síntomas agudos sistémicos secundarios a la liberación de mediadores mastocitarios, sobre todo en las lesiones de mayor tamaño11) y la formación de vesículas o ampollas tras la fricción, esta última manifestación solo en lactantes o niños pequeños. Presentan una evolución benigna, con tendencia a la desaparición a lo largo de la infancia2,11.
- 4)
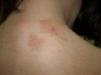
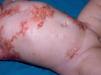
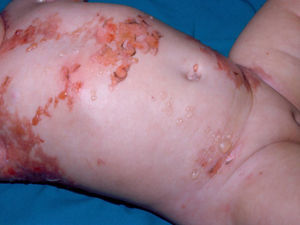
Mastocitosis cutánea difusa. Es una forma cutánea poco frecuente, con presentación neonatal o en los primeros meses de vida, y caracterizada por una sintomatología intensa secundaria a una mayor infiltración mastocitaria de la piel. La primera manifestación puede ser la presencia de ampollas, incluso hemorrágicas, que plantean un amplio diagnóstico diferencial en el neonato (fig. 4). Suelen presentar una sintomatología intensa secundaria a la liberación de mediadores, incluso con compromiso vital, sobre todo en los primeros 18 meses desde el inicio, que sin embargo se va atenuando durante la evolución de la enfermedad8,13.
Este término se ha empleado para referirse a lesiones de mastocitosis con amplia afectación cutánea, de modo que se han incluido formas máculo-papulosas y/o nodulares muy extensas, así como las formas eritrodérmicas generalizadas14. Sin embargo, debería reservarse para las formas eritrodérmicas14.
- 5)
Mastocitosis cutánea telangiectásica. Forma clínica presente en adultos, y solo de forma ocasional en la infancia. Se caracteriza por la presencia de telangiectasias eritematosas y/o parduzcas de predominio en el tronco (fig. 5). En esta clasificación se presenta como una forma individualizada, en lugar de incluirla como una variante de la máculo-papulosa. Sería la conocida en clasificaciones anteriores como telangiectasia macular eruptiva persistente (telangiectasia macularis eruptiva perstans)4,5.
Como en otros procesos cutáneos, se han descrito formas clínicas con lesiones cutáneas limitadas a un segmento o área corporal, publicadas como nevoides, lineales o unilaterales15–17. De acuerdo con Happle18 serían la expresión en mosaico de la enfermedad (mosaicismo tipo 1), en las que el evento mutacional, si bien no se ha confirmado, estaría limitado a esa zona. En cualquier caso son excepcionales.
Esta clasificación de las lesiones cutáneas de mastocitosis se encuentra bastante limitada tanto desde el aspecto clínico (las lesiones en las formas pediátricas tienen mayor heterogeneidad que en adultos) como en el pronóstico (tendencia a regresar o evolucionar hacia una forma sistémica), y se encuentra actualmente sometida a revisión.
Mastocitosis sistémicasLas formas sistémicas indolentes (MSI) son las más frecuentes entre los adultos, pudiendo encontrarse casos con lesión cutánea (MSIp+), que corresponden al 79% de las mastocitosis sistémicas en seguimiento por la Red Española de Mastocitosis (REMA)19, así como casos sin lesiones cutáneas de mastocitosis (MSIp–)20 que cursan con cuadros de anafilaxia en los que predomina la sintomatología cardiovascular.
La OMS ha definido unos criterios para establecer el carácter agresivo de las mastocitosis1,2,4 (tabla 2). Las MSI no cumplen los criterios «B» ni «C», sin embargo la clasificación de la OMS incluye la subcategoría smouldering o sistémica latente que se caracteriza por presentar 2 o más signos «B», pero no signos «C».
Criterios de la OMS para establecer al carácter agresivo de las mastocitosis
| Criterios B |
| Carga mastocitaria elevada, con infiltración de médula ósea superior al 30% y triptasa mayor de 200ng/ml |
| Médula ósea hipercelular o signos de mielodisplasia o alteraciones en los recuentos en sangre periférica sin progresión |
| Hepato y/o esplenomegalia sin alteración funcional. Adenomegalias mayores de 2cm en ecografía o TAC |
| Criterios C |
| Alteración de la función de órganos |
| Citopenias (una o más), leucocitos<1.000/μl, hemoglobina<10g/dl, plaquetas<100.000/μl |
| Hepatoesplenomegalia con ascitis, función hepática anormal o hipertensión portal. Bazo palpable con hiperesplenismo |
| Malabsorción intestinal con hipoalbuminemia y pérdida de peso |
| Lesión ósea con osteólisis y/u osteoporosis severa con fracturas patológicasa |
En las MSIp– el porcentaje de mastocitos (MC) en la médula ósea, así como el número de casos con agregados mastocitarios medulares es menor que en las MSIp+. Los MC presentan un inmunofenotipo activado en la mayoría de los casos y el patrón de mutaciones es diferente, ya que en un 6% de los casos se detectan mutaciones del c-Kit en el exón 17 diferentes de la típica D816V como se ha expuesto anteriormente. Además, el porcentaje de casos con mutación multilineal del c-Kit (factor de riesgo para presentar progresión de la enfermedad) es mucho menor que en las MSIp+ (6% frente a 23%)20.
Por otra parte, también existe otra categoría de mastocitosis denominada mastocitosis sistémica bien diferenciada21. Se trata de una forma poco común que corresponde al 6% de las MS del adulto (REMA, datos no publicados). Se caracteriza por su inicio pediátrico en la gran mayoría de los casos, la presencia de lesiones cutáneas nodulares de tamaño variable que afectan fundamentalmente el tronco, el cuello y las raíces de los miembros, así como la presencia de síntomas de liberación. Los MC de médula ósea son de mayor tamaño, redondos, con núcleo central, granulación abundante con distribución regular y son frecuentes las vacuolas citoplásmicas; no expresan el antígeno CD25 y su inmunofenotipo es maduro, similar al de los MC normales, aunque suelen expresar CD303,22. Las mutaciones del c-Kit en el exón 17 están presentes en una proporción muy baja de casos (29%)23, si bien se han descrito casos aislados con mutaciones en otros puntos del gen c-Kit, como la mutación transmembrana Phe522Cys21.
Las mastocitosis sistémicas agresivas representan el 6% de los casos de MS controlados por la REMA y el 60% tienen lesiones cutáneas (REMA, datos no publicados). Clínicamente pueden cursar con hepatomegalia y esplenomegalia de gran tamaño, adenomegalias abdominales de tamaño superior a 2cm, con frecuencia ascitis y derrame pleural, malabsorción grave con hipoproteinemia e hipoalbuminemia, citopenias secundarias a hiperesplenismo, infiltración medular, fibrosis o a una combinación de todas estas manifestaciones, con cifras de triptasa superiores a 200 ng/ml. El estudio histológico de la médula ósea revela una infiltración mastocitaria marcada, los MC expresan CD25 y tienen un patrón inmunofenotípico inmaduro24 y la mutación de c-Kit es multilineal (afecta también a otras líneas hematopoyéticas), implicando en el 50% de los casos las líneas mieloide y linfoide25.
La leucemia de mastocitos es una categoría infrecuente de la enfermedad que se define por la existencia en el aspirado de médula ósea de un porcentaje de MC igual o superior al 20% del total de las células nucleadas y presencia (formas leucémicas) o no (formas aleucémicas) de un 10% o más de MC circulantes en sangre periférica3.
El sarcoma mastocitario (tumor sólido de mal pronóstico) y el mastocitoma extracutáneo son formas clínicas de mastocitosis muy poco frecuentes3.
PronósticoEl pronóstico se considera favorable en la edad pediátrica: la mayoría de casos se resuelven alrededor de la pubertad, aunque la cifra de pacientes en los que la mastocitosis pediátrica persiste en la vida adulta parece estar subestimada. La información disponible sobre la persistencia en la edad adulta de las mastocitosis pediátricas es limitada8,26–28.
Las lesiones solitarias habitualmente desaparecen antes de llegar a edad adulta8,29–31. Las lesiones nodulares múltiples también pueden regresar de forma espontánea, pero si persisten en la edad adulta tienen una afectación cutánea extensa y asocian síntomas secundarios a la liberación de mediadores mastocitarios; probablemente se trate de una mastocitosis sistémica bien diferenciada14, al igual que ocurre con las mastocitosis cutáneas difusas (eritrodérmicas), en las que los síntomas mejoran durante la evolución, la piel suele adquirir un aspecto hiperpigmentado e infiltrado («piel de elefante») y el estudio de médula ósea con frecuencia revela una mastocitosis bien diferenciada13.
En aquellos pacientes en los que se diagnosticó una afectación sistémica en la infancia, la enfermedad persistió en la edad adulta32. Se han descrito casos aislados de mastocitosis pediátricas con evolución fatal por desarrollo de formas sistémicas agresivas8.
Actualmente, y al no haberse identificado factores predictivos en las mastocitosis pediátricas, es necesario realizar un seguimiento prolongado de estos pacientes, así como estudios prospectivos que permitan evaluar el significado pronóstico de diversos hallazgos clínicos y analíticos.
En los adultos la enfermedad tiende a persistir. En las formas sistémicas indolentes, las más frecuentes, la probabilidad de progresión a una forma más agresiva de la enfermedad está directamente relacionada con el patrón de mutaciones del c-Kit; así, en las formas con mutación restringida al mastocito, la probabilidad de progresión a 30 años es nula, mientras que en las formas multilineales es del 1,7%±1,2% a los 10 años, y del 8,4%±5% a los 20 y 25 años24,33.
TratamientoNo se dispone en la actualidad de un tratamiento curativo para esta enfermedad, por lo que el objetivo terapéutico en la mayoría de los casos, en los que como se ha descrito previamente el pronóstico es favorable, será el control de los síntomas. Para ello se recomiendan una serie de medidas generales dirigidas a prevenir aquellos factores que pueden dar lugar a la degranulación mastocitaria masiva, el control de los síntomas asociados a la liberación aguda o persistente de mediadores mastocitarios, y en las formas agresivas el tratamiento citorreductor para disminuir la carga mastocitaria34,35.
Medidas generalesComo ocurre con otras enfermedades raras o poco frecuentes, el manejo de estos pacientes debe ser multidisciplinario y en contacto con los centros de referencia.
Todos los pacientes y/o sus cuidadores deben recibir información por escrito sobre la enfermedad. Esta debe incluir información general sobre los factores que pueden inducir síntomas secundarios a la liberación de mediadores mastocitarios, así como personalizada para cada caso según el patrón de tolerancia que presente a estos posibles desencadenantes. El Instituto de Estudios de Mastocitosis de Castilla-La Mancha ha elaborado esos cuadernos de información, que se pueden obtener en su página Web (www.mastocitosis.org) o en la de la asociación de pacientes (www.mastocitosis.com).
Tratamiento de las mastocitosis pediátricasLas medidas físicas pueden resultar de gran importancia para disminuir la activación mastocitaria y disminuir la necesidad de tratamiento farmacológico36. Incluyen evitar cambios bruscos de temperatura, el calor y el roce o la fricción de las lesiones.
El tratamiento será individualizado dependiendo de la gravedad y del tipo de manifestaciones clínicas y la frecuencia de presentación (tabla 3), instaurándose de forma escalonada.
Tratamiento farmacológico de los síntomas y signos secundarios a la liberación de mediadores mastocitarios en las mastocitosis pediátricas
| Medidas generales | Evitar desencadenantesEvitar cambios bruscos de temperaturaEvitar frotar las lesiones |
| Tratamiento tópico | HidrataciónCromoglicato disódico (0,21-4% cada 6-8h)Corticoides tópicosPimecrolimus |
| Tratamiento específico mastocitoma | Medidas locales/tratamiento tópicoEventual extirpación quirúrgica |
| Tratamiento específico de la mastocitosis máculo-papulosa | Medidas generalesAntihistamínicos antiH1 (sedantes/no sedantes)Antihistamínicos antiH2Cromoglicato disódico oral (15-20 mg/kg/día dividido en 3 tomas, siempre con el estómago vacío)Antileucotrienos (montelukast)Fotoquimioterapia (psoralenos y UVA, UVB) |
| Tratamiento específico mastocitosis cutánea difusa | Medidas generalesManejo en unidad especializada/eventual cuidados intensivosDosis plenas de tratamientos anterioresFotoquimioterapia |
Se emplean preparados tópicos en fase acuosa de cromoglicato disódico en una concentración del 0,21-4%36,37. Los corticoides tópicos también han sido eficaces, en cura abierta o en oclusión nocturna en mastocitomas36,37 e incluso en infiltración intralesional38. Como antihistamínicos se utilizan antihistamínicos tipo 1 sedantes y no sedantes en pauta continua o a demanda, y antihistamínicos tipo 2. El cromoglicato vía oral (15-20mg/kg/día) se prescribe si no ceden los síntomas con antihistamínicos, el paciente presenta dolor abdominal, diarrea, irritabilidad o trastornos del sueño, o se detectan cifras disminuidas de colesterol, triglicéridos, ferritina o vitamina B12 no relacionadas con otra causa36; su mecanismo de acción no está plenamente establecido, ya que su absorción es mínima. Los antagonistas de leucotrienos también se administran a casos con difícil control de los síntomas38. La fototerapia, ya sea con psoraleno y ultravioleta A o ultravioleta B se reserva para casos excepcionales con afectación cutánea masiva, con cuadros graves y repetidos de formación de ampollas y otros síntomas de liberación masiva de mediadores sin respuesta a los tratamientos anteriores14,34,36.
La mastocitosis cutánea difusa, forma poco frecuente, debe considerarse una verdadera urgencia médica por el alto riesgo de crisis de liberación mastocitaria, por lo que requieren ingreso en unidades especializadas con experiencia en su tratamiento y empleo de los tratamientos anteriores a dosis plenas, incluida la fototerapia36.
El tratamiento con citostáticos, moduladores de la respuesta biológica como el interferón o inhibidores de tirosina cinasa, está formalmente contraindicado en las mastocitosis pediátricas, excepto en casos realmente excepcionales con riesgo vital34,38.
Tratamiento de las mastocitosis del adultoAdemás de las medidas generales, en cada paciente se establece una pauta de tratamiento dirigido a controlar la aparición de síntomas secundarios a la liberación de mediadores mastocitarios en función del perfil y gravedad de síntomas que habitualmente presenta35. Se emplean diferentes combinaciones de fármacos según las manifestaciones clínicas del paciente (tabla 4). En general, los pacientes recibirán tratamiento con cromoglicato disódico oral, antihistamínicos tipo 1, sedantes o no sedantes, pautados o a demanda y antihistamínicos tipo 2. Los corticosteroides sistémicos se emplearán en casos refractarios al tratamiento anterior, y los pacientes dispondrán de adrenalina autoinyectable para tratar eventuales episodios de anafilaxia35,39.
Tratamiento farmacológico de los síntomas y signos secundarios a la liberación de mediadores mastocitarios en las mastocitosis del adulto
| Signo y síntomas | Fármacos |
|---|---|
| Cutáneos | Antihistamínicos H1 y H2Cromoglicato sódico tópico (0,21-4% cada 6-8h)Cromoglicato disódico oral (200 mg cada 6h con el estómago vacío)Coticoides tópicosCorticoides oralesa |
| Gastrointestinales | Cromoglicato disódico oralAntihistamínicos antiH2 e IBPCorticoides orales o ICOX2b |
| Cardiovasculares | Cromoglicato disódico oralAntihistamínicos H1 y H2Antileucotrienos (montelukast)Corticoides orales/AASbEpinefrina autoinyectablec |
| Anafilaxia | Epinefrina autoinyectableCorticoides sistémicosAnithistamínicos H1Cromoglicato disódico oralAntihistamínicos H1 y H2dAntileucotrienosdOmalizumabe |
| Déficit de masa ósea | Calcio+vitamina DBifosfonatosInterferón alfa 2be |
AAS: ácido acetil salicílico, AINE: antiinflamatorios no esteroideos; IBP: inhibidores de la bomba de protones; ICOX2: inhibidores de la ciclooxigenasa.
En aquellos casos en los que la ansiedad y/o estrés suponga un desencadenante para los síntomas secundarios a la liberación de mediadores, se indicará valoración psiquiátrica y psicológica, junto con tratamiento con ansiolíticos y/o antidepresivos.
Además se recomienda administrar inmunoterapia específica frente al veneno de himenópteros en los pacientes que hayan presentado una anafilaxia desencadenada por hipersensibilidad inmediata al veneno de uno de estos insectos, y suplementos con calcio, vitamina D, e incluso bifosfonatos, si se detecta un déficit de masa ósea35.
La terapia antiIgE con omalizumab se ha utilizado con éxito en algunos pacientes con mastocitosis, y se reserva para casos con síntomas graves secundarios a la liberación de mediadores mastocitarios, refractarios al tratamiento antimediador convencional40. Está en curso un ensayo clínico controlado para evaluar la eficacia del omalizumab en el tratamiento de las mastocitosis38.
En las formas avanzadas de la enfermedad, con elevada carga mastocitaria, se emplea tratamiento citorreductor como hidroxiurea, interferón alfa 2b y cladribina (2-CDA)38.
Los inhibidores de la tirosina cinasa se perfilan como fármacos prometedores en el tratamiento de las mastocitosis sistémicas. Sin embargo, en el momento actual solo el imatinib ha demostrado su utilidad en aquellos infrecuentes casos de mastocitosis en los que la mutación de c-Kit se produce fuera del dominio tirosina cinasa ii, donde se encuentra la típica mutación D816V que confiere una ausencia de respuesta a este fármaco. Otros inhibidores como el masatinib y dasatinib se han empleado en un número muy limitado de pacientes, obteniéndose resultados modestos en la reducción de carga mastocitaria en la médula ósea. Por último, el midostaurin (PKC412) parece un fármaco inhibidor de tirosina cinasa en mastocitosis sistémicas avanzadas, tanto con la mutación D816V de c-Kit o ausencia de la misma38.
ConclusionesLas mastocitosis son enfermedades clonales, con mutaciones en el receptor KIT de membrana en un alto porcentaje de casos, que cursan con manifestaciones clínicas heterogéneas. Las mastocitosis pediátricas suelen tener una afectación que generalmente se acepta como limitada a la piel, presentan un comportamiento benigno y pueden regresar antes de alcanzar la edad adulta. Las formas del adulto permanecen, y asocian afectación sistémica en más del 90% de los casos, aunque el curso suele ser indolente. El tratamiento va principalmente dirigido a: prevenir la aparición de síntomas secundarios a la liberación de mediadores mastocitarios, evitando los factores desencadenantes; controlar estos síntomas empleando tratamiento antimediador pautado y/o a demanda y reducir la carga mastocitaria en aquellos casos con mastocitosis sistémicas avanzadas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Luis Escribano por su liderazgo, compromiso y motivación en el estudio de las mastocitosis.