Es bien conocido que la radioterapia es capaz de producir cambios agudos y crónicos en la piel irradiada. Los cambios xantomatosos inmediatos, tras radiación o quimioterapia, han sido raramente reportados en asociación con algunos tumores y con trastornos inflamatorios de la piel como el herpes zóster o las picaduras de mosquito.
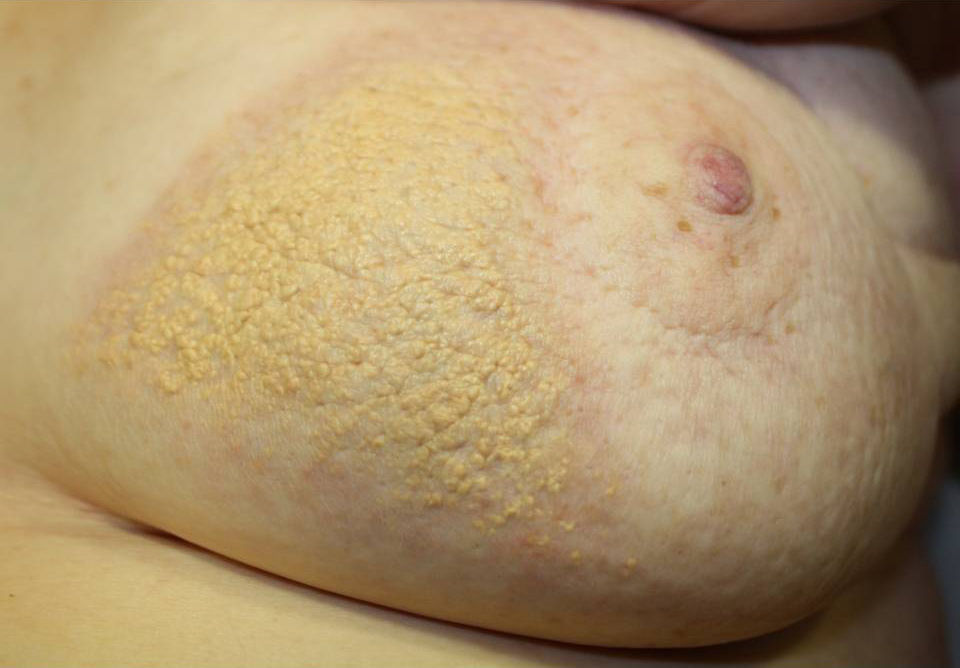
Se presenta una mujer de 83 años con antecedentes de diabetes mellitus, dislipemia, hipertensión, insuficiencia renal crónica, enfermedad de Parkinson y una neoplasia de mama izquierda tratada mediante cirugía conservadora con vaciamiento axilar, radioterapia y quimioterapia en 2008. Fue remitida a nuestro servicio para valoración de una placa amarillenta asintomática en mama izquierda, de 6 meses de evolución. En la exploración física destacaba la presencia de una gran placa de coloración amarillo-parduzco, discretamente infiltrada al tacto, de superficie verrucosa y mamelonada con halo eritematoso periférico, bordes bien delimitados y peculiar contorno geométrico, sin datos de inflamación ni infección local (fig. 1). No se observaron otros hallazgos relevantes en la exploración.
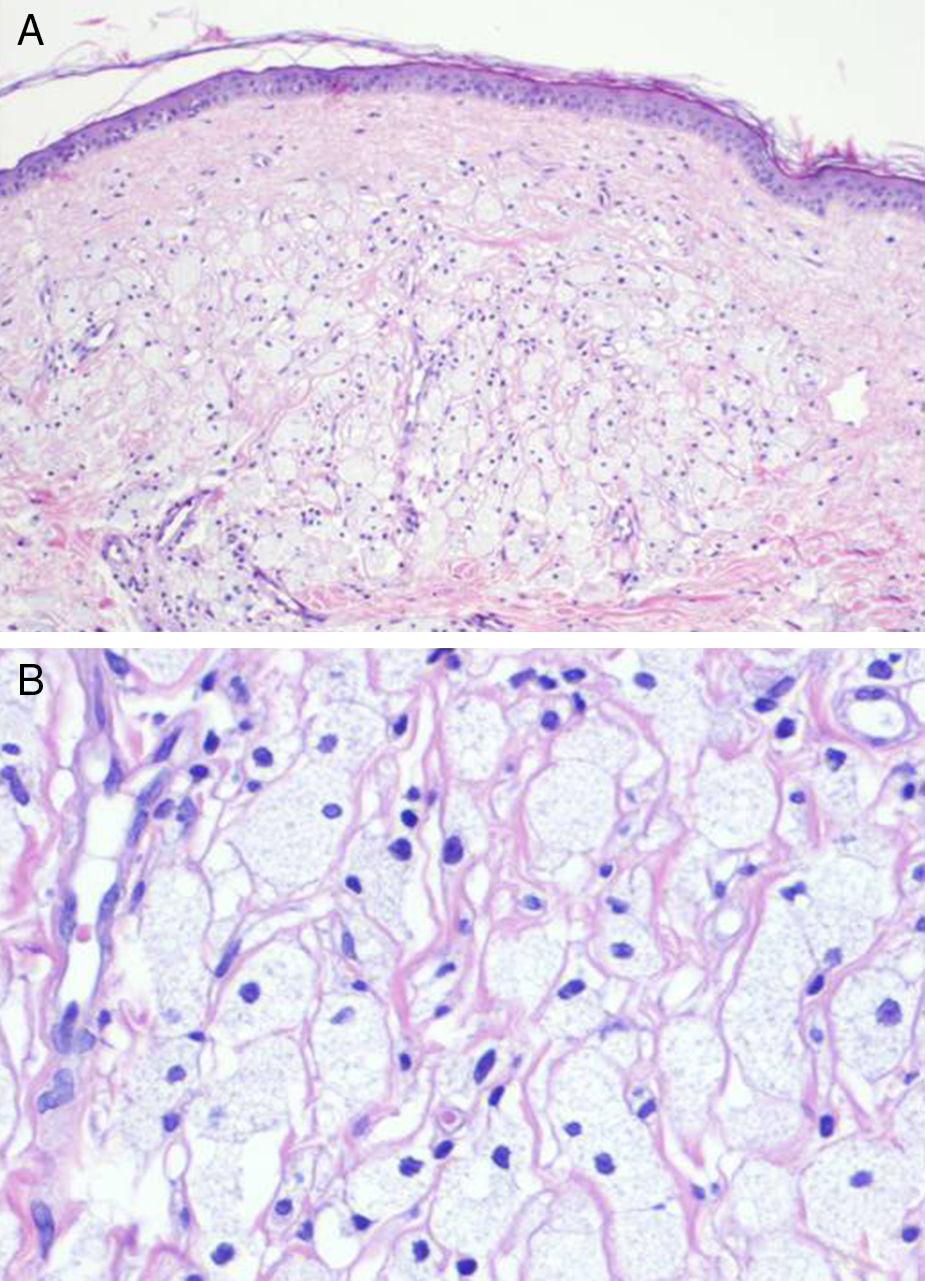
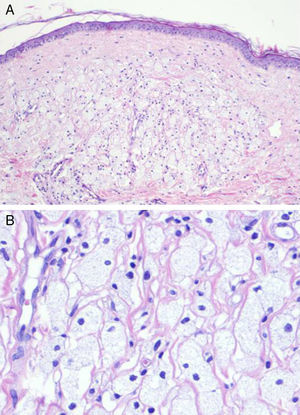
Con la sospecha diagnóstica de recidiva tumoral, mastitis xantogranulomatosa o transformación xantomatosa secundaria a radioterapia, se realizó una biopsia cutánea. Entre los hallazgos histopatológicos destacaba una epidermis adelgazada con crestas aplanadas, una dermis superficial infiltrada de numerosos agregados de histiocitos espumosos, entremezclados con células inflamatorias, y una dermis profunda con discretos infiltrados inflamatorios intersticiales (fig. 2). No se observaron datos que orientaran a malignidad. El estudio inmunohistoquímico de la muestra revelaba positividad para CD68 y negatividad para citoqueratinas en las células de aspecto xantomatoso. La analítica completa, la radiografía de tórax y la ecografía abdominal realizadas no mostraron alteraciones relevantes.
Con estos datos se estableció el diagnóstico de un seudotumor xantomatoso diferido, secundario al tratamiento con quimioterapia y radioterapia.
Los criterios generales para el diagnóstico de neoplasias inducidas por radioterapia incluyen, la confirmación histológica de una neoplasia que aparece en el territorio irradiado, un período de latencia para su desarrollo tras la radiación, y haberse descartado su presencia antes de la radioterapia1.
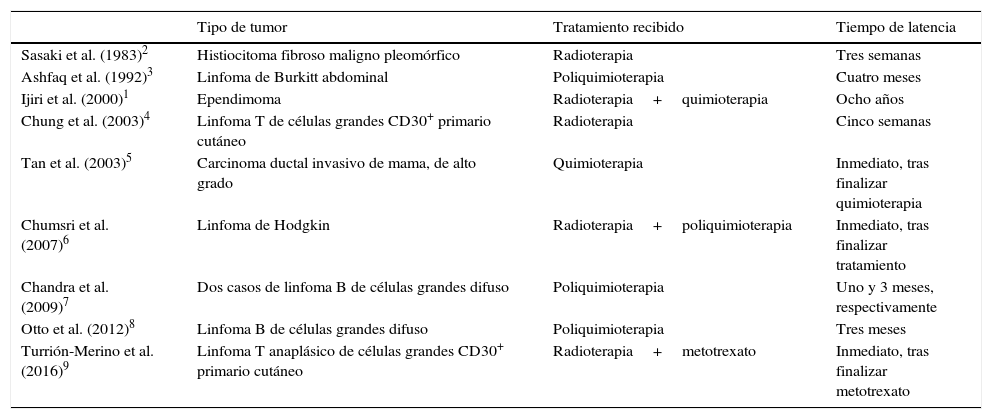
Existen escasas publicaciones acerca del desarrollo de una transformación xantomatosa en un tumor, tras el tratamiento con radioterapia y/o quimioterapia, y en la mayor parte de ellas la neoplasia que sufre estos cambios es un linfoma B (tabla 1)1–9.
Resumen de los casos publicados de transformación xantomatosa de una neoplasia tras tratamiento con radioterapia/quimioterapia
| Tipo de tumor | Tratamiento recibido | Tiempo de latencia | |
|---|---|---|---|
| Sasaki et al. (1983)2 | Histiocitoma fibroso maligno pleomórfico | Radioterapia | Tres semanas |
| Ashfaq et al. (1992)3 | Linfoma de Burkitt abdominal | Poliquimioterapia | Cuatro meses |
| Ijiri et al. (2000)1 | Ependimoma | Radioterapia+quimioterapia | Ocho años |
| Chung et al. (2003)4 | Linfoma T de células grandes CD30+ primario cutáneo | Radioterapia | Cinco semanas |
| Tan et al. (2003)5 | Carcinoma ductal invasivo de mama, de alto grado | Quimioterapia | Inmediato, tras finalizar quimioterapia |
| Chumsri et al. (2007)6 | Linfoma de Hodgkin | Radioterapia+poliquimioterapia | Inmediato, tras finalizar tratamiento |
| Chandra et al. (2009)7 | Dos casos de linfoma B de células grandes difuso | Poliquimioterapia | Uno y 3 meses, respectivamente |
| Otto et al. (2012)8 | Linfoma B de células grandes difuso | Poliquimioterapia | Tres meses |
| Turrión-Merino et al. (2016)9 | Linfoma T anaplásico de células grandes CD30+ primario cutáneo | Radioterapia+metotrexato | Inmediato, tras finalizar metotrexato |
Estos seudotumores inflamatorios representan una entidad enigmática que parece ser el resultado de un proceso inflamatorio, mediado localmente por una producción inadecuada de citocinas. Se han propuesto varios términos para denominar a estas formaciones con células xantomizadas que aparecen secundariamente al tratamiento con radioterapia y/o quimioterapia, como seudotumor rico en histiocitos posquimioterapia, seudotumor xantomatoso o proliferación histiocítica benigna con cambios xantomatosos2,5,7,9,10.
A pesar de los pocos casos publicados, existe la teoría de que el origen de las células xantomatosas sean los histiocitos supervivientes tras el tratamiento con quimioterapia o radioterapia o aquellos procedentes de sangre periférica, que fagociten los restos necróticos y lipídicos de las células tumorales destruidas, transformándose en células xantomatosas1,3–5,7,9. Es plausible que como respuesta a la necrosis tumoral se liberen sustancias quimiotácticas que den lugar al reclutamiento local de monocitos que se van a diferenciar en histiocitos. Estos posteriormente se activarían, aumentarían de tamaño y producirían la liberación de más quimiocinas, lo que llevaría a un reclutamiento adicional monocitos y, en consecuencia, a un importante acúmulo de histiocitos en respuesta a la necrosis tumoral7. Este proceso no parece estar en relación con cifras elevadas de colesterol o triglicéridos, y parece ser una secuela postratamiento imprevisible relacionada con la fagocitosis de los detritus de las células tumorales necróticas3.
Estas colecciones de células xantomatosas pueden dar lugar a grandes seudotumores y lesiones polipoides que pueden imitar procesos neoplásicos, siendo esencial su reconocimiento desde el punto de vista del manejo terapéutico del paciente3. Habitualmente esta transformación ocurre de forma inmediata en las primeras semanas o meses tras el tratamiento. Únicamente en el caso de Ijiri et al.1, de un meningioma xantomatoso post-radioterapia, que se desarrolla 8 años después del tratamiento inicial, y en el nuestro, en el que el seudotumor xantomatoso aparece 7 años después del tratamiento con radioterapia y quimioterapia, los cambios xantomatosos aparecen de forma muy diferida en el tiempo.
En nuestra paciente, las características de la lesión, con un borde netamente delimitado, y una forma claramente coincidente con el campo de irradiación, nos orientan hacia la hipótesis de que la radioterapia haya podido ser el principal factor inductor de esta transformación.
Aportamos a la literatura el primer caso de un seudotumor xantomatoso desarrollado tras el tratamiento con radioterapia y quimioterapia de un cáncer de mama, siendo muy destacado el largo período de latencia entre el tratamiento y la aparición de los cambios xantomatosos.
1Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.