En el presente artículo de la serie «Seguridad en procedimientos dermatológicos» se aborda la sección quirúrgica accidental de grandes vasos sanguíneos y estructuras nerviosas. Se aborda, en primer lugar, la localización anatómica y recorrido de las distintas estructuras vasculares y nerviosas de más riesgo. A continuación, se explican las consecuencias de dicha lesión. Por último, se emiten algunas recomendaciones para evitar el daño accidental de las estructuras en dichas áreas de riesgo y se plantean algunas maniobras terapéuticas de reparación ante un eventual daño.
This article in the series «Safety in Dermatologic Procedures» deals with the accidental laceration of major blood vessels and nerve structures during surgery. We first look at the anatomic location and course of the blood vessels and nerve structures that are most at risk of injury and then describe the possible outcomes in each case. We finally offer some recommendations on how to avoid damage to structures in danger zones and how to repair them if they are accidentally compromised.
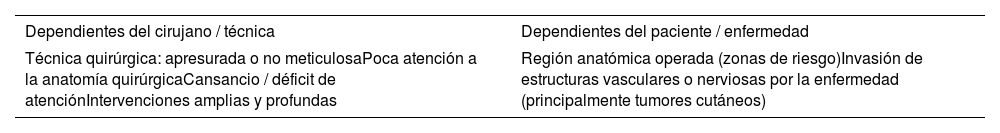
El conocimiento de la localización y el recorrido de distintas estructuras vasculares y nerviosas es el factor anatómico aislado más importante a conocer por el cirujano dermatológico1. Por este motivo, destacamos las zonas anatómicas de riesgo enfocadas en el área cervicofacial, en donde los nervios y vasos se encuentran en íntimo contacto con los tejidos superficiales, por lo que resultan susceptibles de ser dañados. El daño nervioso motor puede causar una deformidad funcional o estética, contracciones involuntarias permanentes o acortamiento del músculo. Por otro lado, el daño de nervios sensitivos puede producir la pérdida definitiva de sensibilidad, disestesias o dolores intratables. Existen varios factores de riesgo de daño vascular o nervioso intraoperatorio dependientes tanto del cirujano y la técnica como del paciente o la enfermedad (tabla 1).
Factores de riesgo de daño nervioso o vascular
| Dependientes del cirujano / técnica | Dependientes del paciente / enfermedad |
|---|---|
| Técnica quirúrgica: apresurada o no meticulosaPoca atención a la anatomía quirúrgicaCansancio / déficit de atenciónIntervenciones amplias y profundas | Región anatómica operada (zonas de riesgo)Invasión de estructuras vasculares o nerviosas por la enfermedad (principalmente tumores cutáneos) |
Debido a las graves consecuencias que puede ocasionar la lesión de nervios y vasos, el conocimiento exacto de las zonas anatómicas de riesgo antes de realizar cualquier tipo de cirugía en la zona es crucial.
A continuación, se mencionan 5 zonas cervicofaciales de riesgo basadas en las descritas por Seckel2 (resumidas en la tabla 2).
Descripción de las 5 zonas cervicofaciales de riesgo debido a la presencia de estructuras nerviosas y vasculares importantes
| Localización | Estructura | Relación SMAS | Patología | |
|---|---|---|---|---|
| Zona 1 | Triángulo formado por trago, cigoma y 2cm por encima de la cola de la ceja | Rama temporal del nervio facial | Debajo | Parálisis frontal |
| Zona 2 | Mandíbula, 2cm posterior a la comisura oral | Rama marginal del n. facialArteria facial | Debajo | Parálisis del labio inferiorNo significativa |
| Zona 3 | Triángulo entre eminencia malar, ángulo mandibular y comisura oralMejilla, tercio medio de la línea que une el trago y el filtrum labial | Ramas cigomático-bucales del n. facialConducto parotídeo | Debajo | Parálisis del labio superior y mejillaPseudoquistes salivares o sialocele, fístulas y/o abscesos |
| Zona 4 | Cervical, punto de Erb. 6,5cm por debajo del conducto auditivo externo | Nervio auricular mayorNervio accesorio | Posterior | Anestesia de 2/3 inferiores del pabellón auricular y región adyacente de la mejilla y cuelloCaída y dolor crónico del hombro, dificultad de abducción del brazo y atrofia muscular del deltoides y esternocleidomastoideo |
| Zona 5 | Preauricular, a la altura del arco cigomático | Nervio auriculotemporalVasos temporales superficiales | Posterior | Síndrome de Frey: vasodilatación e hiperhidrosis gustativaNo significativa |
Fuente: basado en las descritas por Seckel2.
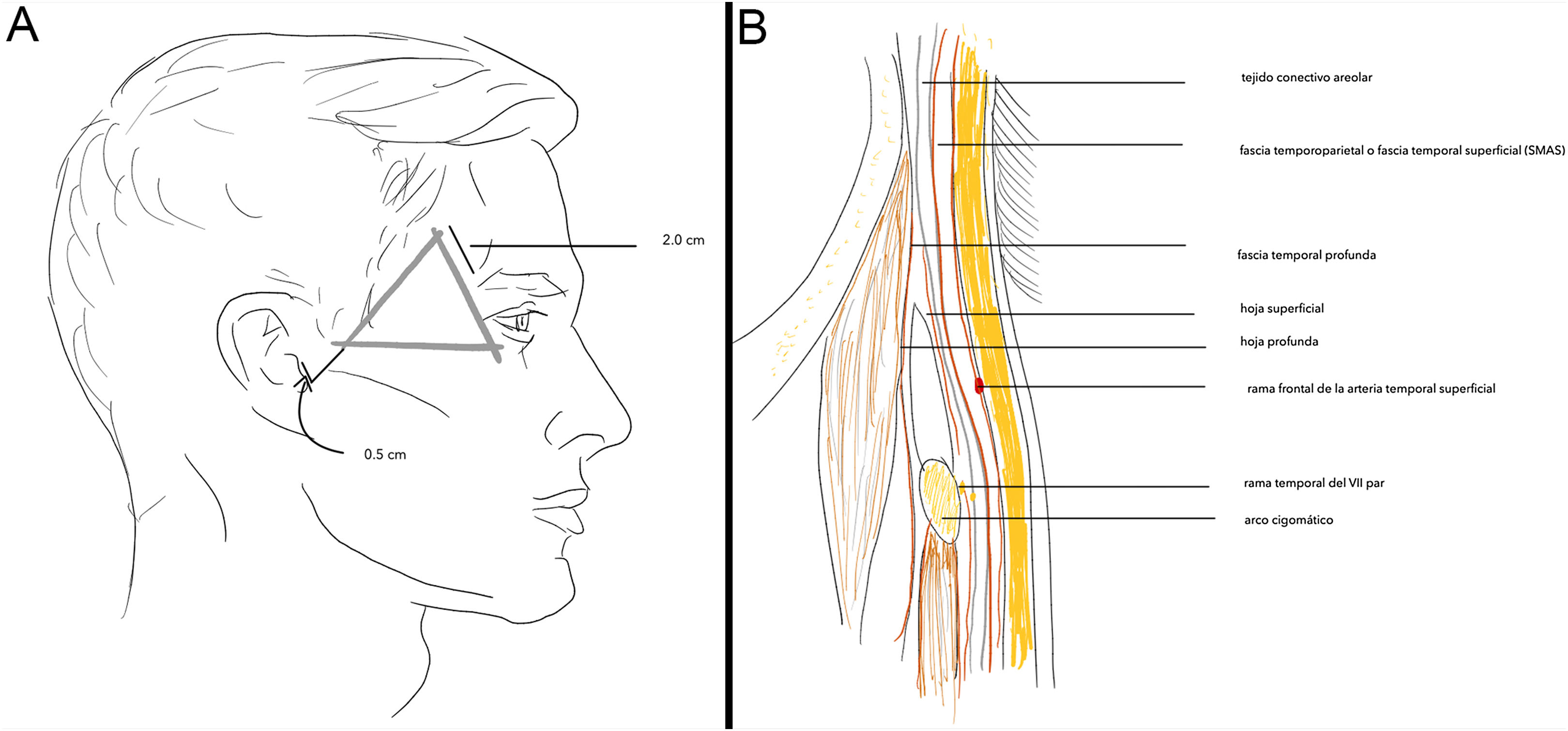
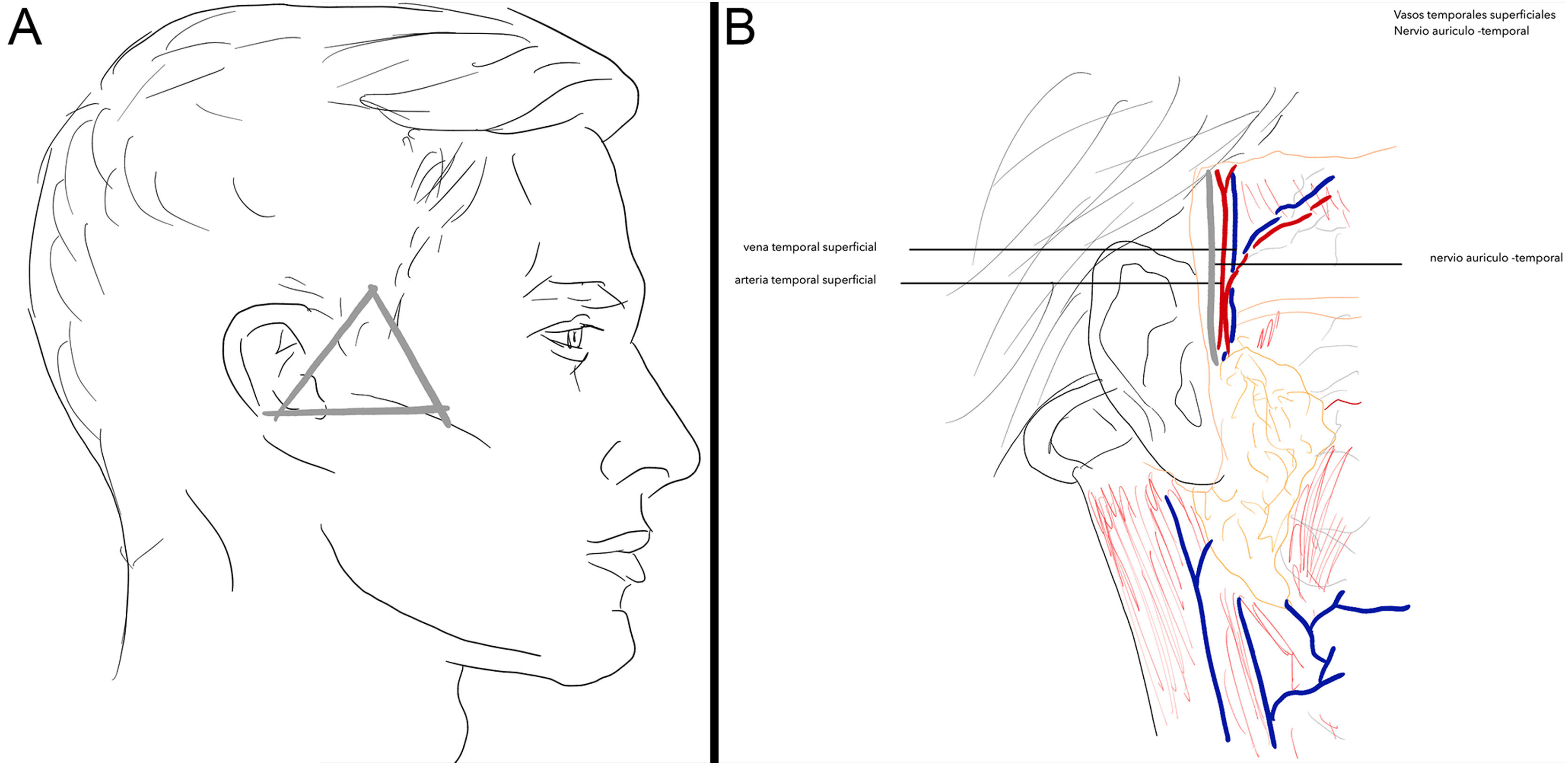
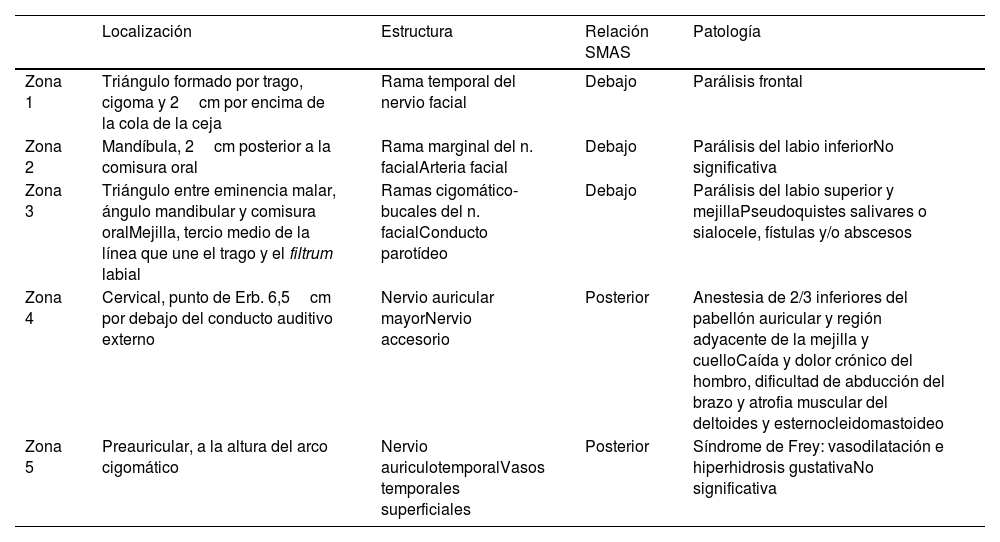
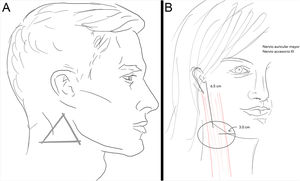
Área de la rama temporal del nervio facial (VII) tras abandonar la glándula parótida. Localización anatómica de la zona de riesgo: se localiza en la zona temporal por encima del arco cigomático trazando una línea de 0,5cm desde debajo del trago hasta 2cm por encima de la cola de la ceja. Una segunda línea se dibuja a lo largo del cigoma hasta el reborde orbitario externo. El triángulo se cierra con una línea desde el punto, 2cm por encima de la cola de la ceja hasta el reborde orbitario externo (fig. 1A). En esta zona la rama temporal del nervio facial está debajo de la fascia temporoparietal y anterior a la fascia temporal profunda, lo que genera que pueda dañarse fácilmente (fig. 1B).
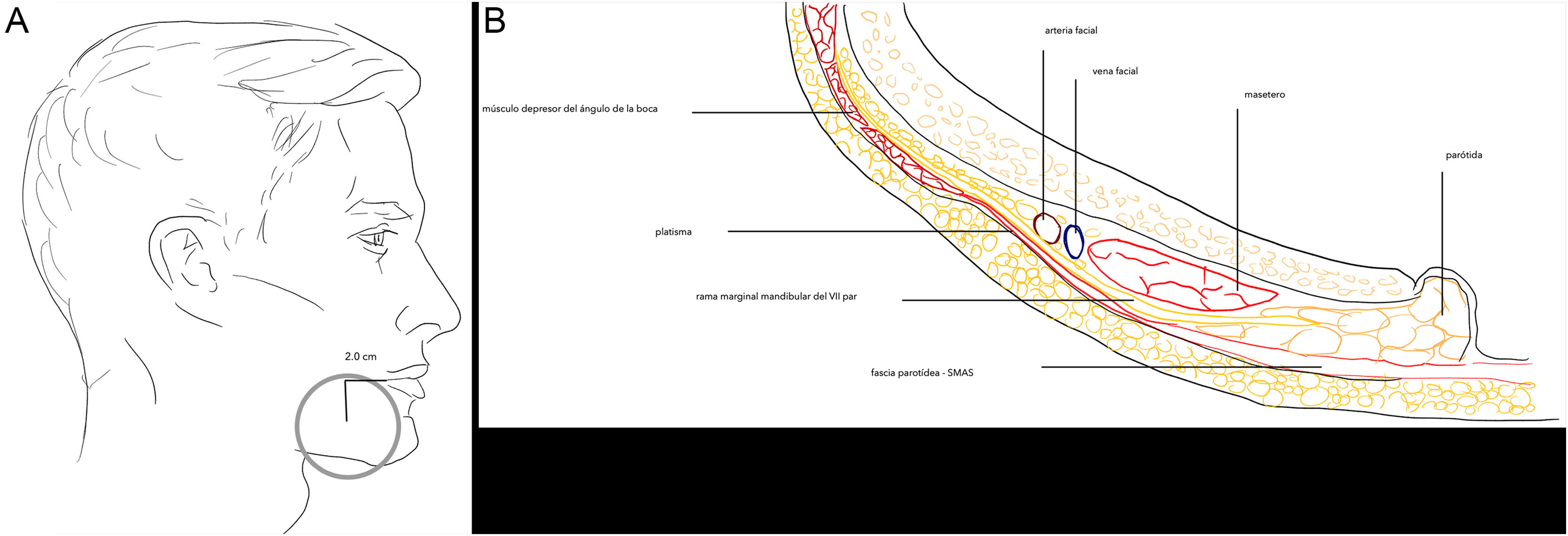
Zona 2Área en donde la rama marginal del nervio facial es más vulnerable, ya que el platisma-sistema músculo-aponeurótico superficial (SMAS) son más delgados. La presencia de la arteria facial en esa localización es un punto de referencia para localizar la rama marginal del nervio facial que transcurre posterior a la misma tras cruzarla.
Localización anatómica de la zona de riesgo: se localiza marcando un punto 2cm posterior a la comisura oral y centrado en el cuerpo mandibular. Desde ese punto se traza una circunferencia de 2cm de radio (fig. 2A). Este círculo define la zona de mayor riesgo, que también incluye la arteria y la vena facial (fig. 2B).
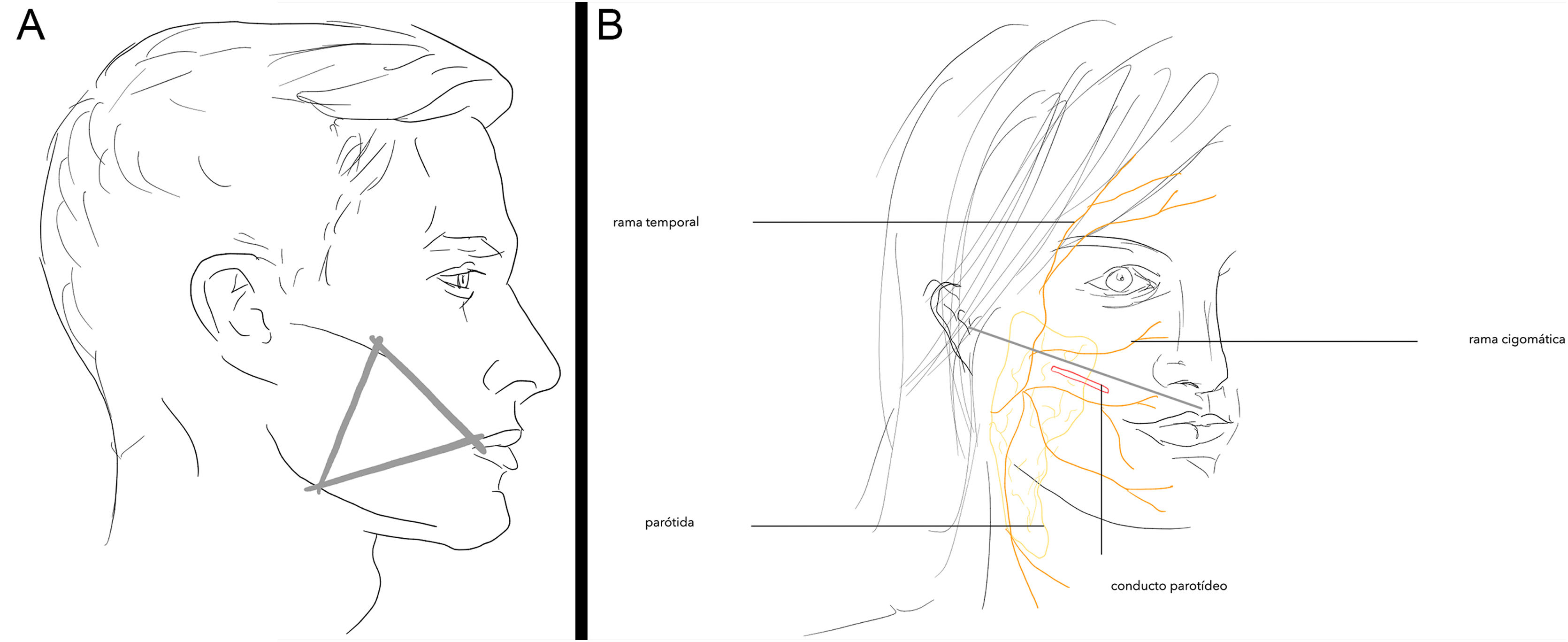
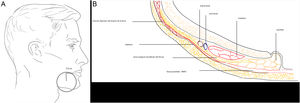
Zona 3El área incluye el conducto parotídeo y las ramas cigomáticas y bucales del nervio facial, que son superficiales y descansan sobre la bola grasa de Bichat. Estas ramas inervan los músculos cigomáticos mayor y menor, el elevador del labio superior y el del ala nasal. El conducto parotídeo o de Stenon drena el contenido de la parótida al interior de la boca en la mucosa yugal.
Localización anatómica de la zona peligrosa. La zona se localiza en la parte profunda del SMAS y la fascia parotídea, estando bien protegida. El triángulo formado por la prominencia malar, el borde posterior del ángulo mandibular y la comisura oral define la zona más vulnerable (fig. 3A). El conducto de Stenon se localiza más superficialmente en el tercio medio de la línea que une el trago auricular y el filtrum del labio superior (fig. 3B).
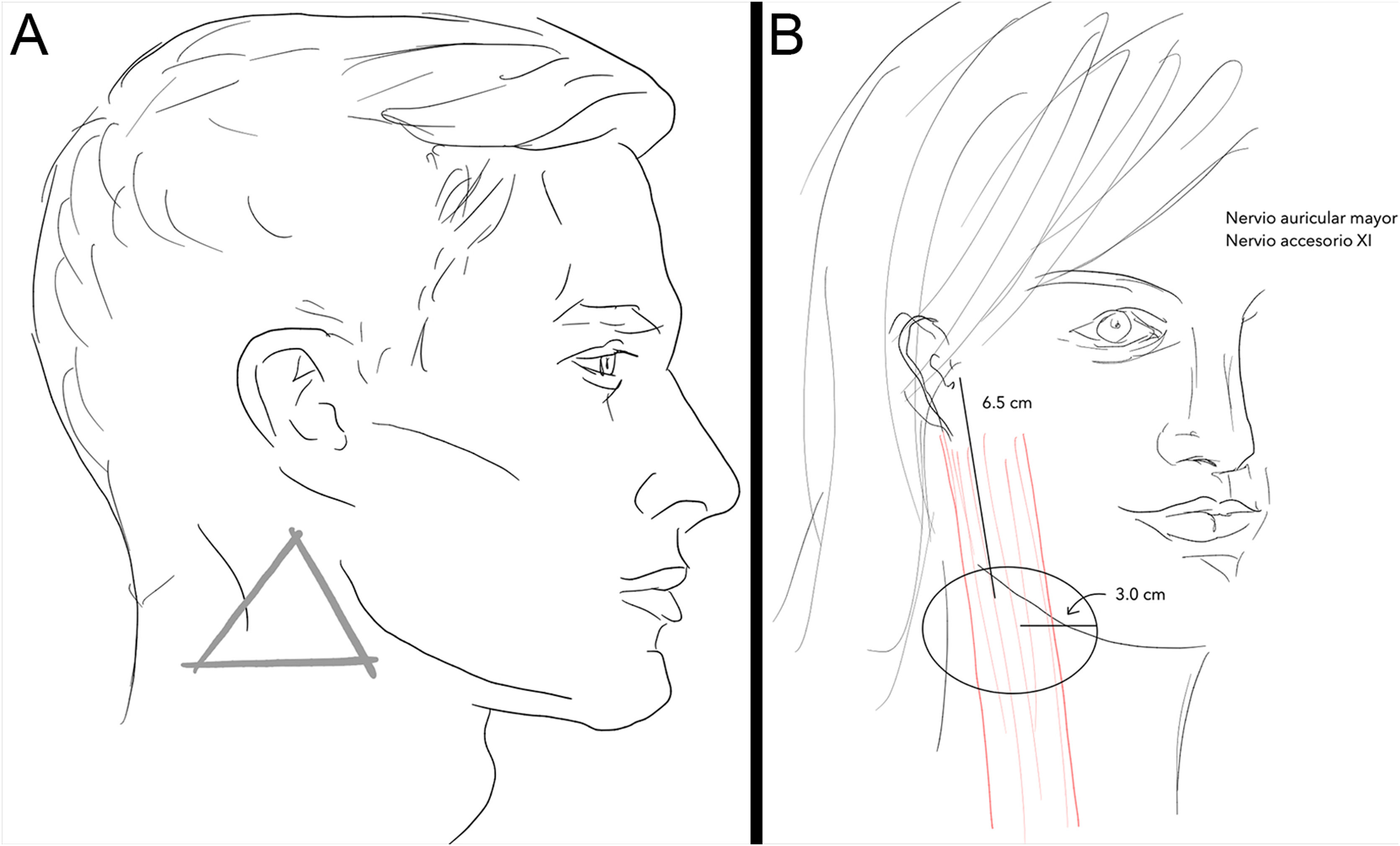
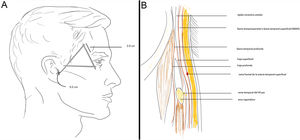
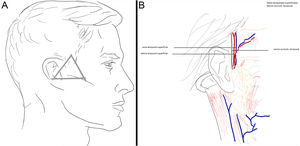
Zona 4Área del nervio auricular mayor y nervio accesorio (XI). La parte lateral del cuello puede verse como un trapezoide. El músculo esternocleidomastoideo divide este trapezoide en dos triángulos anterior y posterior. El triángulo posterior es el que contiene estos dos nervios. La zona de peligro es el llamado punto de Erb, que es el área donde emerge el nervio accesorio y el nervio auricular mayor por detrás del músculo esternocleidomastoideo sin la protección del platisma-SMAS3,4 (fig. 4A).
Localización anatómica de la zona peligrosa: con la cabeza del paciente girada hacia el lado contralateral, se palpa el músculo esternocleidomastoideo y se dibuja una línea de 6,5cm desde el conducto auditivo externo hacia abajo sobre el esternocleidomastoideo a media distancia del ancho del músculo, aproximadamente, hasta la altura del cartílago laríngeo. Centrado en este punto se traza un círculo de 3cm de radio (fig. 4B).
Zona 5Área de vasos temporales superficiales y nervio auriculotemporal. El nervio auriculotemporal contiene fibras simpáticas dirigidas a las glándulas sudoríparas del cuero cabelludo y fibras parasimpáticas para la parótida.
Localización anatómica de la zona peligrosa: incluye el área preauricular, a la altura del arco cigomático, en donde el nervio auriculotemporal y la arteria y vena temporales superficiales discurren más superficiales por debajo de la fascia temporoparietal-SMAS, una vez que han abandonado la glándula parótida (fig. 5).
Por último, cabe mencionar estructuras de mayor calibre como la vena yugular externa en el área cervical, el nervio torácico largo, el nervio toracodorsal y la vena axilar en el hueco axilar, la arteria y la vena femorales en área inguinal, el nervio ciático y los vasos poplíteos en el hueco poplíteo y los vasos tibiales posteriores. El daño de estas estructuras es poco frecuente en cirugía dermatológica. Cuando se produce, generalmente se trata de pequeñas laceraciones que ocurren en linfadenectomías y extirpaciones/reconstrucciones amplias y profundas en las zonas de cabeza, cuello y miembros.
Consecuencias y tratamiento del daño de estructuras nerviosas y vascularesA continuación, se detallan las consecuencias del daño y reparación de las estructuras nerviosas y vasculares por las zonas de riesgo previamente mencionadas.
Zona 1Daño de la rama temporal del nervio facial: su alteración causa parálisis frontal, conservando normalmente la función del músculo orbicular debido a una doble inervación procedente de las ramas cigomáticas. Clínicamente, se observa una caída de la ceja, una asimetría palpebral y una asimetría frontal con los movimientos faciales. Se puede reparar realizando una exéresis de semiluna supraciliar del lado afecto fijando la ceja al periostio del frontal. No obstante, se pierde la movilidad voluntaria que causa la elevación de esa ceja.
Zona 2Daño de la rama marginal del nervio facial: paraliza el músculo depresor de la comisura oral causando una notable deformidad, especialmente, cuando el paciente sonríe ya que el paciente no es capaz de enseñar los dientes inferiores del lado afecto. Su reparación es complicada, realizándose mediante microcirugía. El daño de la arteria facial no causa consecuencias significativas, únicamente se debe practicar la ligadura de la misma.
Zona 3Daño de ramas bucales y cigomáticas del nervio facial: su lesión completa causa asimetría facial por una caída de la comisura bucal, sobre todo, al sonreír. Afortunadamente, existen numerosas conexiones entre las ramas bucales y cigomáticas, por lo que la paresia suele ser transitoria resolviéndose a lo largo de los meses.
La sección del conducto parotídeo causa pseudoquistes salivares o sialocele, fístulas y/o abscesos. Su reparación es quirúrgica suturando los extremos mediante microcirugía, pudiendo emplearse para ello un catéter uretral doble J como guía5.
Zona 4La alteración del nervio auricular mayor puede causar anestesia o disestesia y dolor en caso de neuroma en los dos tercios inferiores del pabellón auricular y en la piel adyacente de la mejilla y el cuello. El daño del nervio accesorio, por otro lado, puede causar caída y dolor crónico del hombro, dificultad de abducción del brazo y atrofia muscular del deltoides y esternocleidomastoideo. Para evitar dañarlos, el plano de disección adecuado será superficial al platisma en la parte anterior del cuello y en la grasa subcutánea en la parte posterior.
Zona 5La sección de vasos temporales superficiales no es trascendente, únicamente se debe practicar la ligadura de las mismas. Por el contrario, la alteración del nervio auriculotemporal se asocia al síndrome de Frey caracterizado por vasodilatación e hiperhidrosis gustativa de la mejilla, pudiendo corregirse mediante la inyección de toxina botulínica.
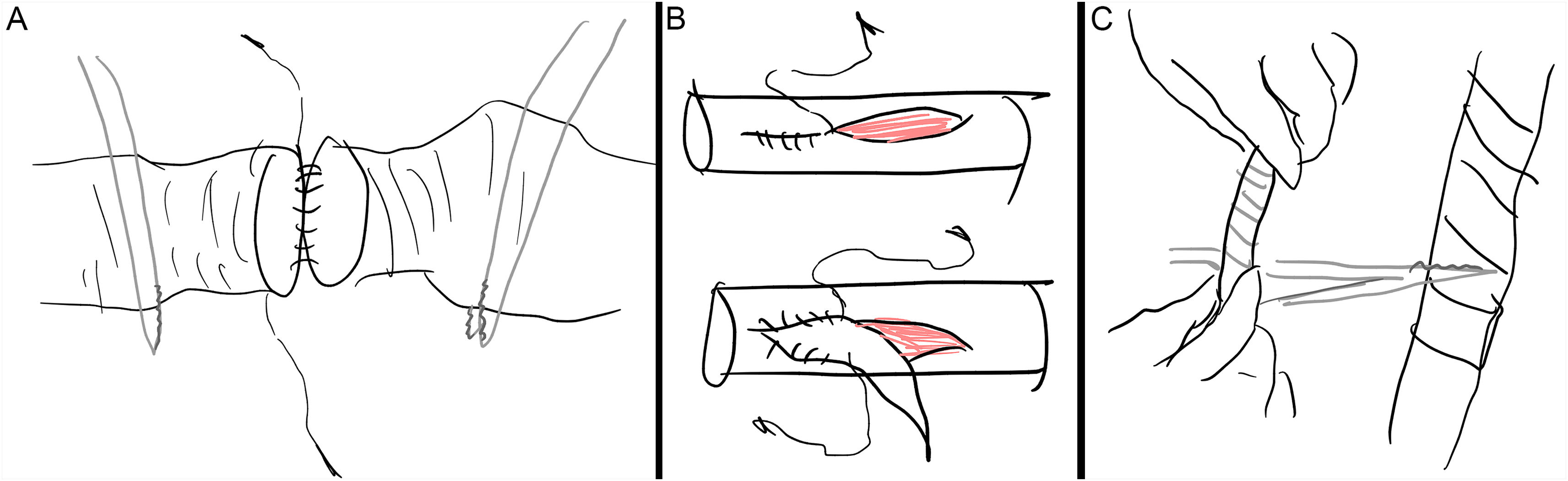
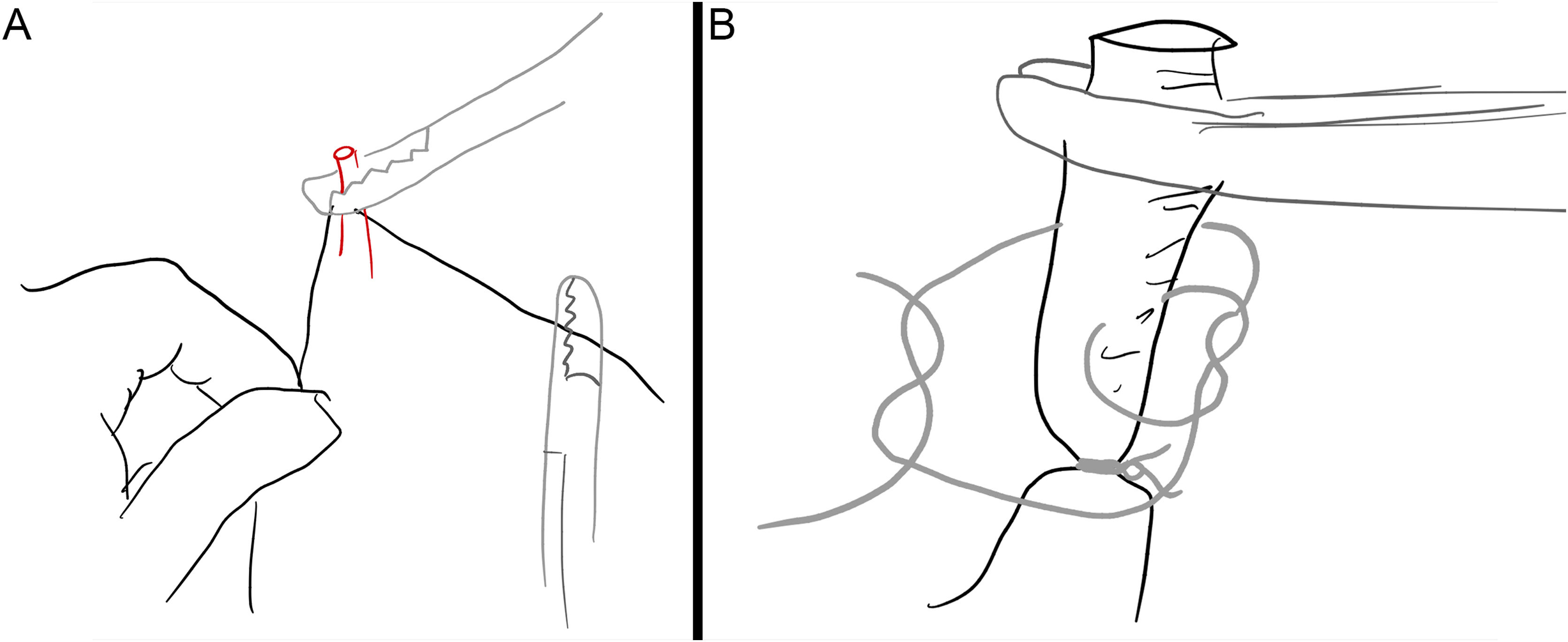
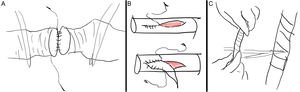
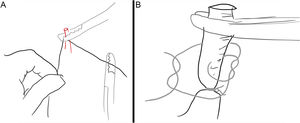
En cuanto al daño de grandes vasos, puede causar: sangrado importante (que en ocasiones requiere transfusión sanguínea), trombosis, fístulas arteriovenosas, pseudoaneurismas, pérdida funcional e isquemia de extremidades. Cuando se ha producido una sección completa del vaso, es necesario realizar la anastomosis o, en su defecto, interposición de injerto venoso o de una prótesis sintética (fig. 6A). En los casos de laceraciones arteriales, se pueden suturar; no obstante, ante signos de tensión, es preferible realizar una arterioplastia con parche venoso o sintético (fig. 6B). Ante laceraciones venosas, la indicación de reparación o ligadura es controvertida. Se podría realizar sutura, anastomosis, injerto espiral de vena empleando vena safena o cefálica del brazo (fig. 6C) o ligadura junto con la elevación del miembro y compresión. La sutura de grandes vasos puede ser continua y bidireccional con aguja circular empleando monofilamento de 5/0 y 6/0 (por ejemplo, con polipropileno). Debe realizarse empleando material atraumático como clamps y pinzas de DeBakey, recordando siempre lavar el vaso, previamente al cierre completo, para evitar la trombosis. La ligadura, por su parte, se realiza a 5mm de la sección y en grandes vasos es recomendable la realización de un punto transfixivo atravesando la luz vascular (fig. 7).
Los autores declaran no tener ningún conflicto de intereses.
A Blanca Idoate Iglesias, estudiante de la Escuela Técnica Superior de Arquitectura de la Universidad Politécnica de Valencia, por su por su colaboración e infinita paciencia con el diseño de los gráficos para ilustrar el presente trabajo.