Las complicaciones más graves del tratamiento con los rellenos dérmicos para el rejuvenecimiento facial son las isquémicas, que pueden provocar un síndrome de Nicolau, una ceguera o, incluso, un ictus. Se describen las medidas preventivas que es conveniente aplicar cuando se realizan estos procedimientos y, en caso de que aparezcan, se proponen los pasos a seguir ante esta urgencia dermatológica.
Es importante tener un amplio conocimiento de la anatomía facial. Son preferibles el uso de cánulas y las técnicas de infiltración retrógradas. Cuando aparece un evento isquémico cutáneo, usaremos hialuronidasa infiltrada preferiblemente con cánula. Si el evento isquémico ocurre a nivel ocular se trasladará al paciente a un medio hospitalario con código ictus.
Ischemic events are the most serious complications of facial antiaging treatment with dermal fillers. Ischemia can cause Nicolau syndrome, blindness, or even stroke. This article discusses how to prevent ischemic complications and what steps to take should a dermatologic emergency develop. A thorough understanding of facial anatomy is important. Preferred procedural techniques involve the use of cannulas and retrograde injection. When ischemia is detected in the skin, hyaluronidase should be injected, preferably through a cannula. If ocular ischemia occurs, the patient should be transferred to a hospital with stroke code activation.
Las complicaciones por oclusión vascular al utilizar materiales inyectables son emergencias dermatológicas que necesitan de atención médica inmediata para minimizar el riesgo de secuelas.
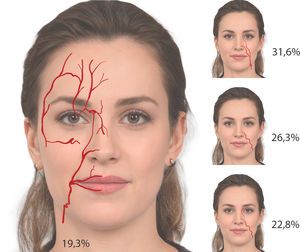
Estos procesos isquémicos pueden producir necrosis cutánea localizada o síndrome de Nicolau, pérdida de visión, o incluso un ictus. Se deben a la obstrucción del flujo tanto por inyección intraarterial, como por compresión externa del vaso por el material de relleno. Cuando la inyección intraarterial genera un flujo retrógrado, puede obstruir arterias como la central de la retina. La inyección en cualquier zona de la cara puede ser peligrosa, pero las áreas con mayor riesgo de inducir ceguera son: la nariz, la glabela, la frente y, menos frecuente, las cejas, la sien y el pliegue nasolabial1.
En el consentimiento informado de estos procedimientos, es importante que figure el riesgo de necrosis cutánea y de compromiso visual2.
PrevenciónPara evitar que ocurran estas complicaciones, además de conocer la anatomía (fig. 1) es conveniente comprender los planos de infiltración y dominar las técnicas. Son preferibles las técnicas retrógradas y el uso de cánulas3. La infiltración debe ser lenta y sin ejercer presión para evitar, en caso de localización intravascular, que se genere un flujo retrógrado. Es aconsejable mover constantemente la aguja y la cánula mientras se infiltra. Las cánulas deben ser de 25 Gy o más gruesas y, en caso de usar agujas, estas deben ser finas y usar jeringas de pequeño diámetro4. Cuando se infiltra con aguja en bolos supraperiósticos es recomendable aspirar a pesar de que la sensibilidad de la aspiración es solo de un 60%, siendo el tiempo de aspiración variable según la cohesividad y la consistencia del relleno. Durante la aspiración es importante fijar la posición de la aguja5, mantener una buena presión negativa y retraer y soltar el émbolo lentamente. No obstante, tanto las aspiraciones negativas como el uso de cánulas no garantizan el estar fuera de un vaso.
Otras medidas que pueden ayudar son: dirigir la aguja o cánula perpendicular a los vasos axiales principales, presionar con la mano no dominante en las zonas donde no es conveniente que haya un flujo retrógrado o pinzar la zona donde se inyecta para generar cierta isquemia.
Una vez que ocurre la complicación es importante reconocer los primeros síntomas de compromiso vascular. Cuando la oclusión afecta a una arteria facial se generará dolor y blanqueamiento de la piel, que puede ser remoto desde el sitio de la inyección. A veces, puede no presentarse dolor si se usa material de relleno con anestésico. Tras unos minutos, aparecerá la fase de livedo reticularis6.
Si lo que se produce es una pérdida de visión, puede ir acompañada de dolor ocular y de cambios perioculares como ptosis, oftalmoplejia, estrabismo y dilatación pupilar.
TratamientoAunque son acontecimientos infrecuentes es muy importante tener un protocolo de actuación claro y sencillo. Se recomienda disponer siempre de todo el material necesario y tener al personal instruido para que sean capaces de mantener la calma, ayudar en el tratamiento del paciente y en la organización de la consulta. Como probablemente el efecto adverso suceda fuera de un medio hospitalario, todos los esfuerzos deben orientarse a informar al paciente y a la familia e instaurar los tratamientos que aparecen recogidos en la mayoría de los protocolos vigentes7,8,9.
Material necesario:
- -
Hialuronidasa liofilizada en viales. 1.500 UI. Recomendable tener tres viales y uno de reserva.
- -
Lidocaína diluida para anestesia local
- -
Ácido acetilsalicílico (comprimidos de 500 mg)
- -
Compresas
- -
Material de inyección y cánulas
- -
Fármacos para tratamiento de posible anafilaxia asociada a hialuronidasa
- ∘
Metilprednisolona
- ∘
Adrenalina
- ∘
Mínimo material de soporte respiratorio.
- ∘
Se plantea un protocolo en tres pasos (fig. 2), resumido en las palabras: avisar, tratar y evaluar. Si el relleno empleado es el hialurónico, el tratamiento farmacológico se basa en la infiltración de hialuronidasa en la zona afectada. Se recomiendan tres infiltraciones separadas por una hora, mejor con cánula. Se debe administrar un comprimido de ácido acetilsalicílico y aplicar compresas calientes. Si la evolución es favorable, el paciente puede ser remitido al domicilio con el tratamiento pautado y revisiones programadas. Si no es buena, conviene considerar la posibilidad de valoración hospitalaria para el control del dolor y seguimiento.
Compromiso visualSe plantea un protocolo en tres pasos (fig. 3), resumido en las palabras: avisar, preparar y hospital.
El compromiso visual es una emergencia, con una ventana de oportunidad de 90 min, que debe ser atendida en un hospital. Por ello, todos los esfuerzos han de estar encaminados a informar al paciente y garantizar su traslado de la manera más inmediata posible. Por desgracia, existe una gran disparidad de servicios hospitalarios en función del medio. Lo ideal sería disponer de un oftalmólogo y un radiólogo intervencionista. Es probable que la farmacia hospitalaria no tenga el fármaco hialuronidasa, se recomienda llevarlo cuando acompañemos al paciente.
Antes del traslado del paciente al hospital, se puede infiltrar en la clínica hialuronidasa peribulbar, aplicar timolol 0,5% colirio y masajear el ojo durante cinco minutos en ciclos de cinco a 15 segundos para disminuir la presión intraocular y para intentar desplazar el embolo a una arteria más distal.
En el hospital, se activará código ictus. Los tratamientos descritos son: la paracentesis de la cámara anterior, para disminuir la presión intraocular, la inyección de hialuronidasa retrobulbar y la inyección de hialuronidasa o uroquinasa intravascular10. Estas técnicas son muy específicas y realizadas por médicos especialistas familiarizados con ellas, por lo que, incluso acudiendo a un medio hospitalario, es posible que no se pueda garantizar el tratamiento en los 90 min siguientes al evento. Todo paciente con compromiso vascular debe quedar ingresado en el hospital para realizar las pruebas complementarias, instaurar tratamiento médico y hacer seguimiento. Lo habitual es solicitar una resonancia magnética nuclear para valorar si existe hematoma retrobulbar y/o daño cerebral por isquemia e iniciar tratamiento con prostaglandina E1, heparina de bajo peso molecular, pentoxifilina y, si está disponible, oxígeno hiperbárico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Los autores agradecen a los doctores Ignacio García Doval y Emilio del Río de la Torre por su iniciativa y apoyo.