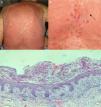
Leímos con interés el artículo publicado por Horcajada-Reales et al.1, en Actas Dermo-Sifiliográficas en el cual se comunicaban 2 casos de formas solapadas entre la pustulosis exantemática generalizada aguda (PEGA) y la necrólisis epidérmica tóxica (NET). Nosotros hemos tenido la experiencia de un caso similar que nos gustaría compartir.
Tanto la PEGA como la NET, son 2 entidades bien definidas que se encuentran dentro del grupo de las toxicodermias graves. A pesar de que cada una tiene una presentación clínica característica, así como una patogenia, un pronóstico y un tratamiento distintos, pueden existir pacientes en los que la diferencia entre un proceso u otro sea difícil, y que pueden conducir a un diagnóstico clínico erróneo.
La PEGA es un cuadro cutáneo que habitualmente tiene buen pronóstico. Su instauración suele ser rápida y se caracteriza por la presencia de una erupción pustulosa, que cursa con fiebre y leucocitosis con neutrofilia. En la biopsia cutánea se aprecia una pústula subcórnea.
A diferencia de la PEGA, la NET suele afectar a mucosas y presenta fiebre y malestar generalizado que precede a la aparición del exantema eritemato-violáceo con despegamiento de la piel. La histopatología muestra necrosis epidérmica con apoptosis de los queratinocitos.
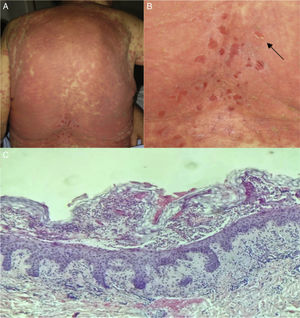
Nuestro caso trata de una mujer de 82 años, sin alergias conocidas, que ingresó en el hospital por fiebre de 39°C, elevación de cifras de transaminasas GGT (494U/l), FA (364U/l), GOT (91U/l) y GPT (99U/l), y un exantema violáceo de predominio en el tronco, con despegamiento de la piel en algunas zonas y signo de Nikolski positivo (figs. 1A y B).
Dos semanas antes había presentado un cuadro de gastroenteritis aguda autolimitada que se trató con trimetoprima-sulfametoxazol. Entre sus antecedentes personales solo destacaba una dislipemia.
Ante la sospecha de infección de origen biliar se pautó tratamiento con piperacilina-tazobactam, en la colangio-resonancia magnética se apreció una mínima ectasia de vía biliar extrahepática. Los hemocultivos fueron negativos, en el urocultivo se aisló Enterococcus faecalis. Las serologías de VIH y hepatitis A, B y C fueron negativas.
Ante la sospecha de NET secundaria a sulfametoxazol o cotrimoxazol se pautaron corticoides (prednisona 60mg/día durante 5 días) e inmunoglobulinas intravenosas (1g/kg/día durante 2 días) con excelente respuesta clínica (resolución completa del cuadro en 8 días).
El estudio histológico reveló la presencia de pústulas subcórneas, con abundantes neutrófilos, siendo esta histología compatible con una pustulosis exantemática generalizada (fig. 1C).
Existe controversia acerca de que las reacciones cutáneas adversas graves a fármacos puedan combinarse entre sí. Aunque sean enfermedades diferentes pueden mostrar aspectos clínicos similares y algunos mecanismos fisiopatológicos pueden ser comunes.
La PEGA puede cursar con lesiones vesículo-ampollosas que simulan a una NET2. Asimismo hay formas de NET con pústulas o ampollas.
Hay descritos casos de pacientes que comenzaron como una PEGA y evolucionaron a una NET1. Otros casos, como el que se presenta, tienen una clínica de NET con histología de PEGA.
Existen publicados 17 casos, de los cuales la mayoría están relacionados con el uso de antibióticos1.
Las principales diferencias entre PEGA y NET se describen en la tabla 13.
Principales diferencias entre PEGA y NET
| Variable | PEGA | NET |
|---|---|---|
| Localización | Flexural | Generalizada |
| Pústulas | Sí | No |
| Nikolsky+ | Raro | Frecuente |
| Afectación mucosa | + mucosa oral | ++++ |
| Fiebre | A veces | Frecuente y alta |
| Analítica sanguínea | Neutrofilia | Neutropenia. Elevación de transaminasas |
| Tiempo de latencia | Horas, días | 2-3 semanas |
| AP | Pústulas subcórneas | Necrosis epidérmica |
| Tratamiento | Suspender el fármaco | Suspender el fármaco. Ig iv |
| Recuperación | Quince días | 3-6 semanas |
| Mortalidad | Infrecuente | 30% |
AP: anatomía patológica; NET: necrólisis epidérmica tóxica; PEGA: pustulosis exantemática generalizada aguda.
En cuanto a la patogenia4, parece claro que ambas son 2 reacciones de hipersensibilidad (RHS) tipo IV, que se diferencian en el tipo de linfocito T que activan. Inicialmente ambas presentan una fase de citólisis de queratinocitos producida por linfocitos TCD8. Posteriormente, ambas se diferencian tomando 2 vías específicas. Por un lado en la PEGA se activan linfocitos TCD4 que producen IL8, IL17 e IL36 que reclutan neutrófilos y llevan a la formación de pústulas (RHS tipo IVd)5.
Por otro lado, en la NET los linfocitos TCD8 liberan perforina y granzima B desencadenándose una apoptosis masiva de queratinocitos mediante la activación del receptor Fas/Fas-ligando y el factor de necrosis tumoral alfa (TNF) (RHS tipo IVc). Las últimas investigaciones se centran en la demostración de determinados antígenos leucocitarios humanos (HLA) fármaco-específicos, que predisponen a una susceptibilidad genética al desarrollo de NET en caso de ocurrir la combinación de un determinado alelo HLA con su fármaco específico5.
En el caso de las formas solapadas, es probable que ocurra una reacción de hipersensibilidad combinada entre las 2 anteriores.
En la mayoría de casos combinados la evolución clínica es de PEGA. Sin embargo algunos casos han cursado con lesiones cutáneas extensas, con afectación multiorgánica e incluso la muerte6.
El reconocimiento de estos casos es importante ya que dada su mayor gravedad deberían manejarse como una NET.