El plano quirúrgico es el plano de disección por el que podemos realizar la exéresis del tumor respetando la mayoría de las estructuras anatómicas neurovasculares. La mayoría de los tumores cutáneos se localizan en la cabeza y el cuello. Por tanto, es importante para el cirujano dermatológico tener un profundo conocimiento de la anatomía quirúrgica de esta área. El temor a dañar estructuras importantes puede llevarnos a no ser suficientemente eficaces en el tratamiento quirúrgico, con el consiguiente riesgo de persistencia o recidiva tumoral. El conocimiento del sistema musculoaponeurótico superficial y sus relaciones con los puntos clave neurovasculares nos permitirá planificar la ejecución de la intervención, guiarnos en la localización del plano adecuado y minimizar las complicaciones posquirúrgicas. El objetivo de este artículo es revisar las características anatómicas claves para el conocimiento de los planos de disección adecuados en la cabeza y el cuello, y con ello, asegurar la supervivencia de los colgajos e injertos.
The surgical plane is a plane of dissection that can be used to excise a tumor while preserving most of the neurovascular structures. The majority of skin tumors are situated on the head and neck, and dermatologic surgeons should therefore have detailed knowledge of the surgical anatomy of this region. Fear of damaging important structures may result in insufficient efficacy of the surgical treatment, with consequent risk of persistence or recurrence of the tumor. Knowledge of the superficial musculoaponeurotic system and its relationship to key neurovascular structures enables the operation to be planned and will help us to locate the appropriate plane and minimize postoperative complications. The objective of this article is to review the key anatomical features defining suitable planes of dissection in the head and neck, the use of which will ensure survival of flaps and grafts.
En no pocas ocasiones, durante nuestra formación quirúrgica en dermatología, e incluso después, nos sentimos inseguros a la hora de realizar la exéresis de un tumor localizado en la cabeza y en el cuello, localización que por otro lado supone el asiento de la mayoría de los tumores cutáneos. El temor a dañar estructuras neurovasculares importantes nos puede llevar a no ser suficientemente eficaces en el tratamiento quirúrgico, con el consiguiente riesgo de persistencia, recidiva tumoral o etapas innecesarias si se trata de cirugía de Mohs. Este sentimiento de inseguridad se deriva de que muchas veces no sabemos localizar las estructuras anatómicas, o dudamos del plano de disección correcto en una determinada zona.
El plano quirúrgico es el plano de disección por el que podemos realizar la exéresis del tumor respetando la mayoría de las estructuras anatómicas (vasculares, nerviosas, etc.). Este dependerá de la región anatómica y del tipo y características del tumor que vamos a extirpar (benigno/maligno, superficial/infiltrante).
El conocimiento del plano adecuado en cada zona nos permitirá asegurar la supervivencia de los colgajos e injertos y evitará secuelas estéticas y funcionales.
El propósito de este artículo es revisar las características anatómicas claves para conocer el nivel de disección más adecuado en cada área anatómica de la cabeza y del cuello.
Para ello, repasaremos los conceptos de: sistema musculoaponeurótico superficial (SMAS), planos quirúrgicos según las regiones anatómicas (en la cabeza y el cuello), planos en puntos críticos, así como maniobras útiles para conseguir un plano adecuado.
Sistema musculoaponeurótico superficialDefiniciónEl SMAS fue descrito por Mitz y Peyroné en 19741. Se trata de una capa fibromuscular que conecta y envuelve los músculos de la expresión facial. Proporciona un marco conceptual para comprender mejor las capas fasciales y la localización de las estructuras neurovasculares importantes2-4.
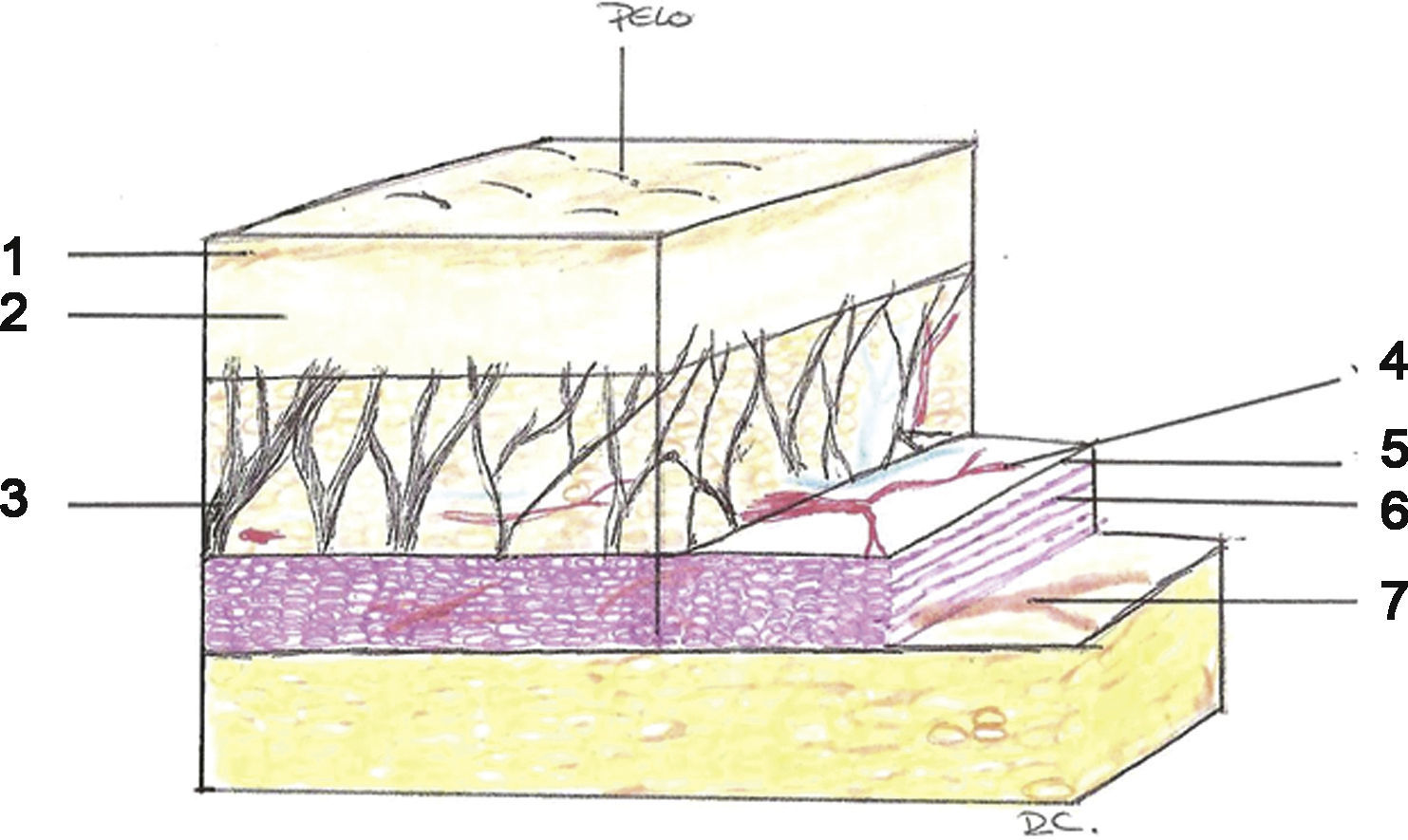
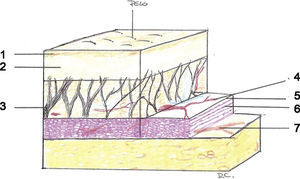
Estructura, características y funciones2-4El SMAS divide la grasa subcutánea en dos capas. Contiene septos fibrosos que se extienden perpendicularmente a través de la grasa hasta conectarse con la dermis suprayacente (fig. 1).
Actúa como una red para distribuir la contracción de la musculatura facial a la piel.
Sirve de guía al cirujano dermatólogo para realizar la disección y movilización del tejido por los planos adecuados, protegiendo las estructuras vitales.
Protege a los nervios y las arterias vitales que discurren bajo el SMAS y, bajo este plano, se encuentra la fascia profunda. Ésta, según la zona anatómica, cubre el hueso, el cartílago, los músculos de la masticación o las vísceras (periostio, pericondrio, fascia del temporal y fascia parótido- masetérica). En ocasiones estos dos planos (el SMAS y la fascia profunda) están fusionados como en la parótida y en el borde anterior del masetero.
Ciertas técnicas de rejuvenecimiento se basan en la distribución y manipulación o fijación del SMAS de la cabeza y el cuello4.
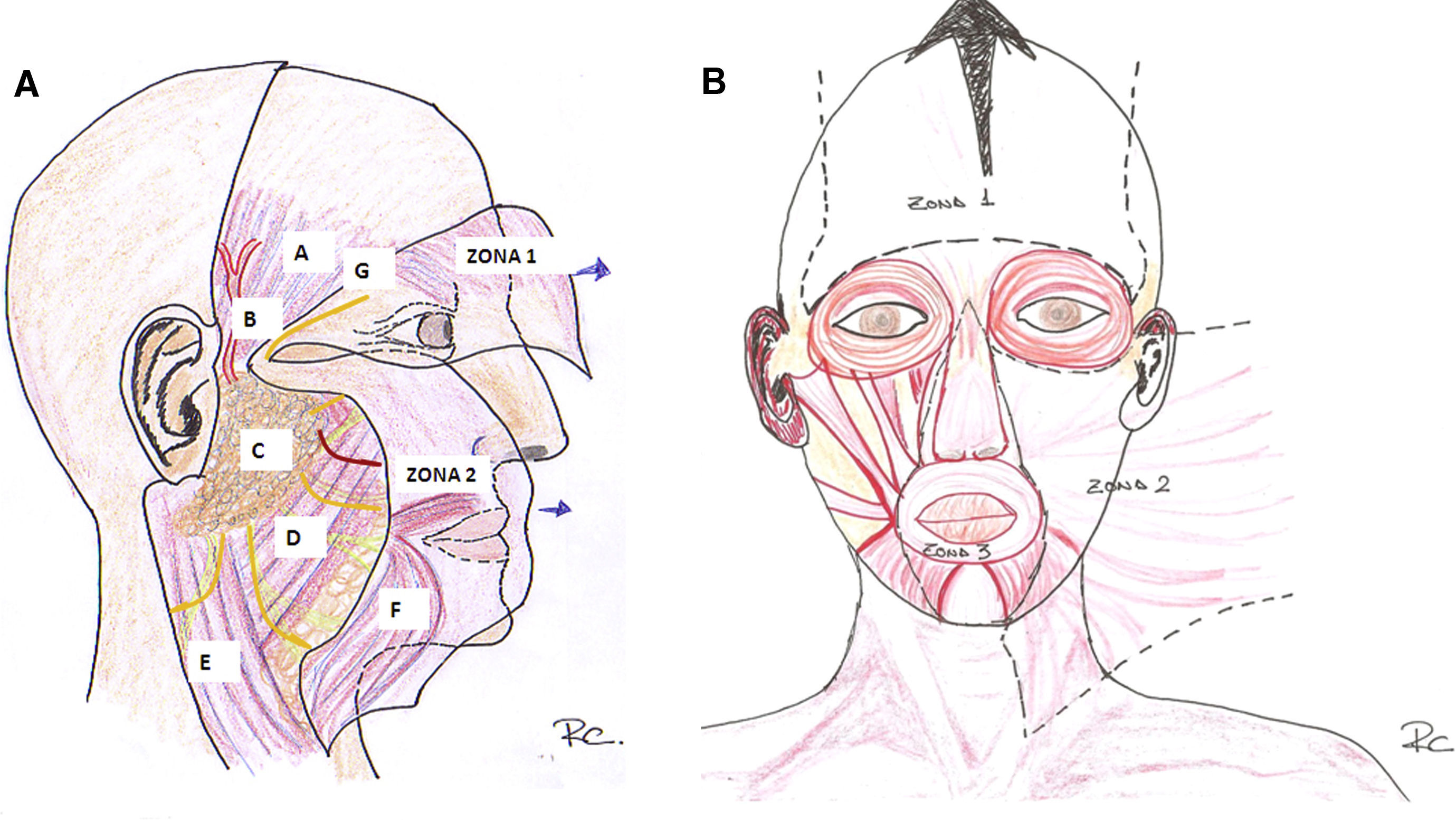
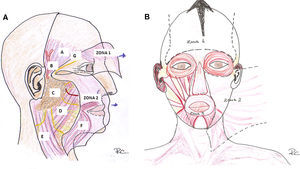
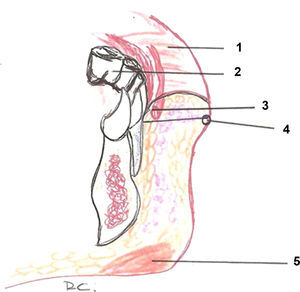
Regiones del sistema musculoaponeurótico superficial2,3El SMAS consta de distintas zonas con grosor y consistencia diferentes separadas por marcas naturales y con contracción independiente. Incluso en una misma zona su consistencia y grosor varían. Así, es más grueso en las zonas superior y lateral de la cara y menos en la parte inferior y central (figs. 2. A y B).
- 1.
Primera zona. Los límites son el cigoma y el reborde orbitario superior, terminando en la protuberancia occipital; el SMAS se divide para envolver al músculo frontal. La capa profunda continúa con la galea en el cuero cabelludo y con la fascia temporal superficial en la sien, por lo que estos términos son sinónimos. De nuevo la galea o SMAS se divide para envolver al músculo occipital, es decir, SMAS=galea=fascia temporal superficial. Son estructuralmente continuos y funcionalmente sinónimos.Existe una interrupción del SMAS a nivel del cigoma a causa de las uniones de las diversas capas fasciales en el arco.
- 2.
Segunda zona. Se extiende hasta el cuello como el platisma y sigue hasta el surco y el pliegue nasofaciales y el cartílago auricular. En la parte preauricular de la mejilla, debajo del cigoma, el SMAS es una capa gruesa y fibrosa bajo la grasa subcutánea. Como hemos dicho, en la parte lateral de la mejilla está muy unido a la fascia parotídea. Al extenderse hacia el surco nasofacial y el reborde infraorbital se vuelve delgado, especialmente en la parte media de la cara. En el borde infraorbital lateral el ligamento cigomático fija el SMAS y el cigomático mayor.El pliegue nasolabial es un límite real y una zona de transición. Aquí la parte media la dermis se vuelve más gruesa y casi no hay grasa subcutánea, la dermis y el músculo orbicular se oponen el uno al otro.
- 3.
Tercera zona. Comprende el surco nasofacial, la nariz, el pliegue nasolabial, la zona perioral y los labios cutáneos superiores e inferiores. En esta zona existe la fascia superficial, pero es mucho más delgada y menos distinguible. Además existe poca o nula grasa subcutánea.
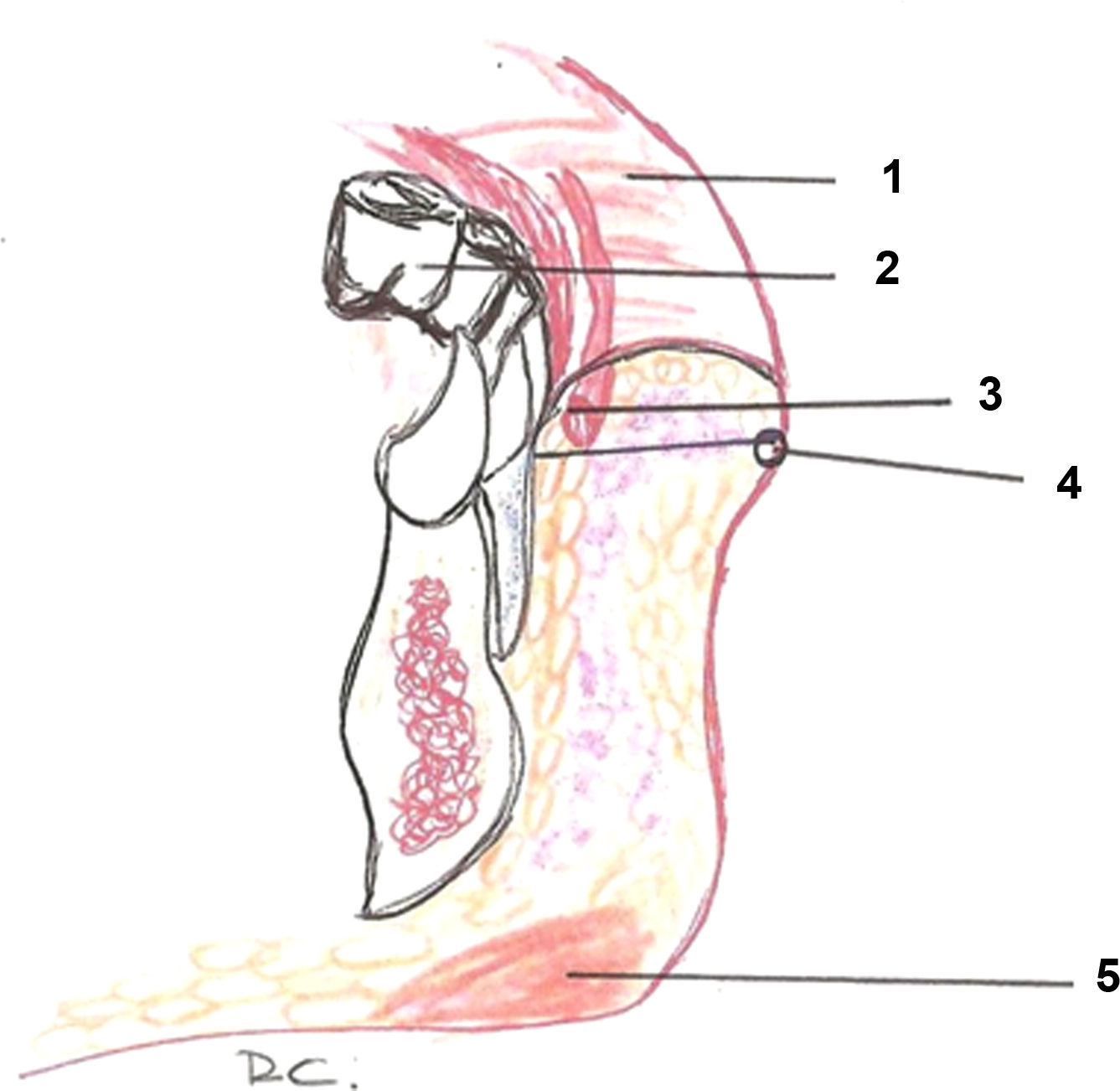
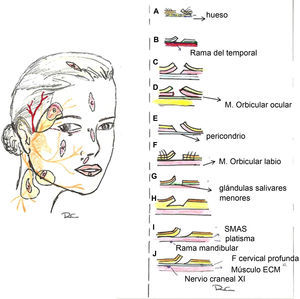
Zonas del sistema musculoaponeurótico superficial. A (visión lateral) y B (visión frontal). En la figura 2 A el SMAS se ha levantado mostrando el plano profundo. Se observa cómo es algo discontínuo a nivel del cigoma. En la Zona 1 el SMAS envuelve al músculo frontal (visto por transparencia). A nivel de la sien la rama temporal del nervio facial discurre en el SMAS, siendo especialmente vulnerable a nivel del cigoma donde se encuentra debajo de la grasa subcutánea. En la Zona 2 las ramas del nervio facial (en amarillo) y el conducto parotídeo (en rojo) discurren profundas al SMAS y superficiales al músculo masetero y al cuerpo adiposo del carrillo. A: Fascia temporal (fascia profunda). B: Arteria temporal superficial. C: Glándula parótida. D: Músculo masetero y cuerpo adiposo del carrillo. E: Músculo esternocleidomastoideo. F: Músculo platisma. G: Rama temporal del nervio facial.
En la zona superior de la cara los vasos y los nervios sensoriales penetran al SMAS dentro de su cara superficial o sobre su superficie a lo largo de la cara superficial del frontal (supraorbitario y supratroclear). En la zona superior de la cara, por tanto, un plano seguro y avascular será el que se localiza por debajo del SMAS y por encima del periostio.
En el área temporal, la rama temporal del facial cruza la cara superficial del arco cigomático y luego transcurre dentro del SMAS, superficial a la fascia temporal profunda, junto con la rama anterior de la arteria temporal superficial hasta su entrada en el músculo frontal.
Inferior al cigoma, el SMAS cubre la parótida y se hace contiguo al platisma. En este plano el conducto parotídeo y la rama bucal del facial se encuentran dentro de la parótida.
En la zona inferior de la cara los nervios motores discurren profundos al SMAS y superficiales al masetero y al cuerpo adiposo bucal (la mitad superior del cuerpo adiposo bucal está situado por debajo de la capa profunda de la fascia del temporal). Estos penetran en los músculos de la expresión facial desde su superficie inferior, excepto en los músculos elevador del ángulo de la boca, buccinador y mentoniano, que son inervados desde su superficie. Lo mismo sucede con los vasos y los nervios sensoriales que discurren profundos al SMAS y permanecen a ese nivel, a excepción de sus ramas terminales. El plano de disección en esta zona será por tanto superficial al SMAS.
Bandas ligamentosas que soportan las estructuras faciales2,3Existen ligamentos de retención fuertes en la cara conocidos como ligamentos osteocutáneos y fasciocutáneos. Conectan el hueso a la piel o tejidos blandos entre sí. Con el envejecimiento se vuelven laxos.
Las uniones fasciocutáneas provienen de la dermis y se unen al SMAS subyacente. Son múltiples y fuertes, sobre todo en las aéreas de la frente, los ojos, la nariz, los labios y el mentón. Son menos fuertes en las áreas laterales de las mejillas y el cuello, y flojos en las áreas mediales de mejillas y sienes.
Los ligamentos osteocutáneos conectan el hueso a la piel. Se encuentran entre el periostio y la piel suprayacente. Son los más fuertes de las uniones ligamentosas.
El ligamento cigomático (cigomaticocutáneo o parche de Mc Gregor) tiene su origen en el hueso cigomático superior y se inserta en la dermis, el borde inferior del orbicular y la grasa ocular.
El ligamento mandibular o mandibulocutáneo une la mandíbula al platisma y al depresor de ángulo de la boca.
Planos por regiones3Además de evitar el daño a los nervios y las arterias mayores, la localización del plano adecuado facilita la máxima movilidad y supervivencia del tejido y el menor sangrado en cualquier intervención. A continuación se detallarán las características de los diferentes planos de cabeza y cuello. (fig. 3).
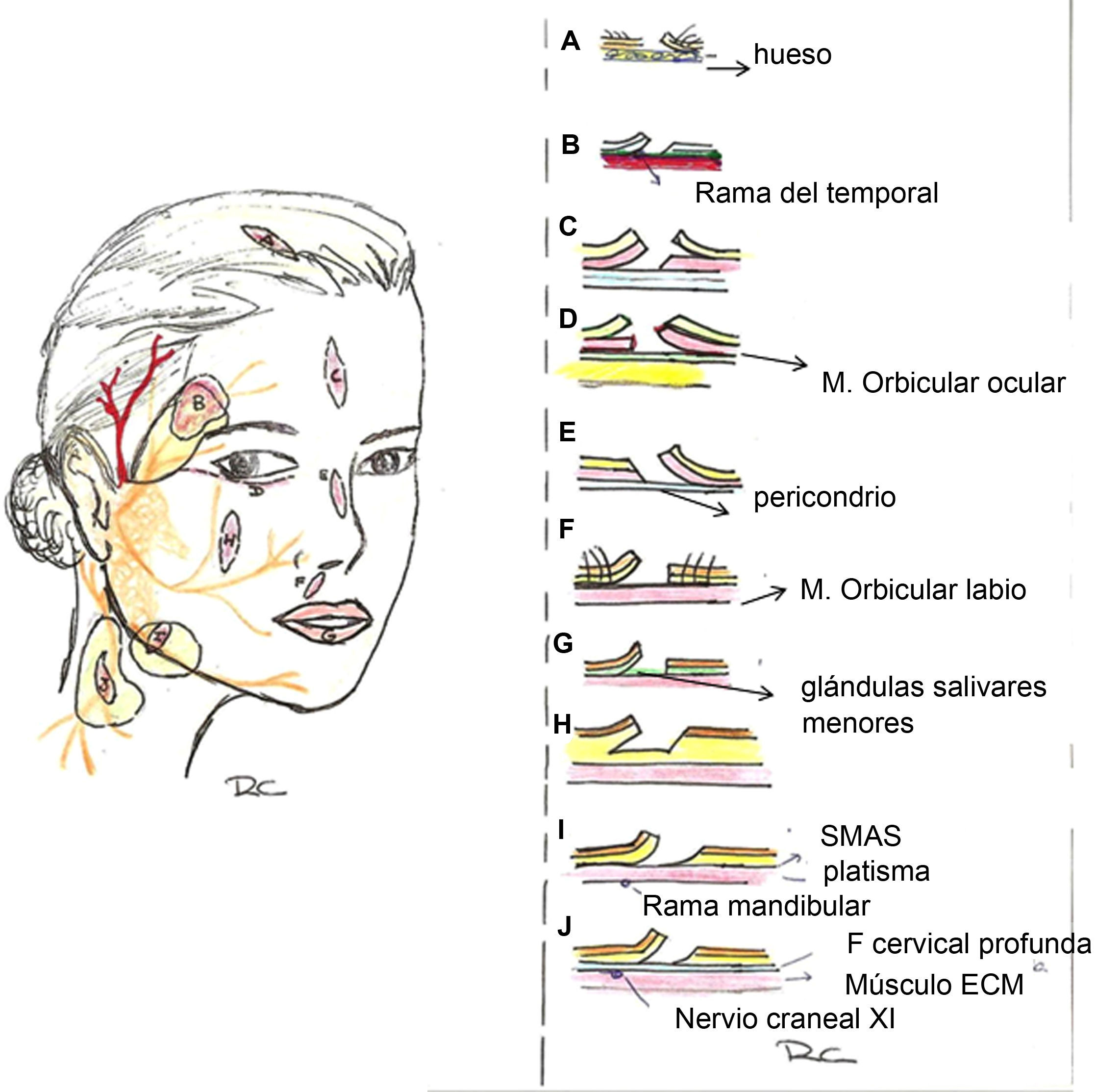
Planos por regiones anatómicas. A: Cuero cabelludo (plano subgaleal/ subSMAS). B: Sien (plano supraSMAS). C: Frente (plano subSMAS o subcutáneo). D: Periorbitario (plano preseptal o preorbicular) E: Sien (plano supraSMAS/subcutáneo). F: Labio cutáneo (plano supraorbicular). G: Labio mucoso (plano subglandular). H: Mejilla (plano subcutáneo). I: Zona mandibular (plano supraSMAS (subcutáneo). J: Cuello (plano supraSMAS (subcutáneo).
El plano adecuado es el subgaleal: plano avascular que evitará el sangrado excesivo y el daño a los folículos terminales. Además de soportar grandes tensiones, evita el daño a estructuras neurovasculares que, como ya hemos dicho, discurren superficiales a este plano. Al ser un plano poco extensible normalmente se requiere bastante movilización de tejido para defectos relativamente pequeños.
Frente (fig. 3C)Ya sabemos que en esta zona el SMAS envuelve al frontal continuándose con la galea en el cuero cabelludo. Dependiendo del tamaño del defecto o de si se trata de un tumor más infiltrante elegiremos:
- 1.
Plano subSMAS o subgaleal: como en el cuero cabelludo nos ofrece un plano avascular, ya que las arterias y los nervios sensoriales discurren superficiales al frontal. Ideal para defectos grandes.
- 2.
Para defectos más pequeños o superficiales podemos elegir un plano subcutáneo, por encima del músculo frontal.
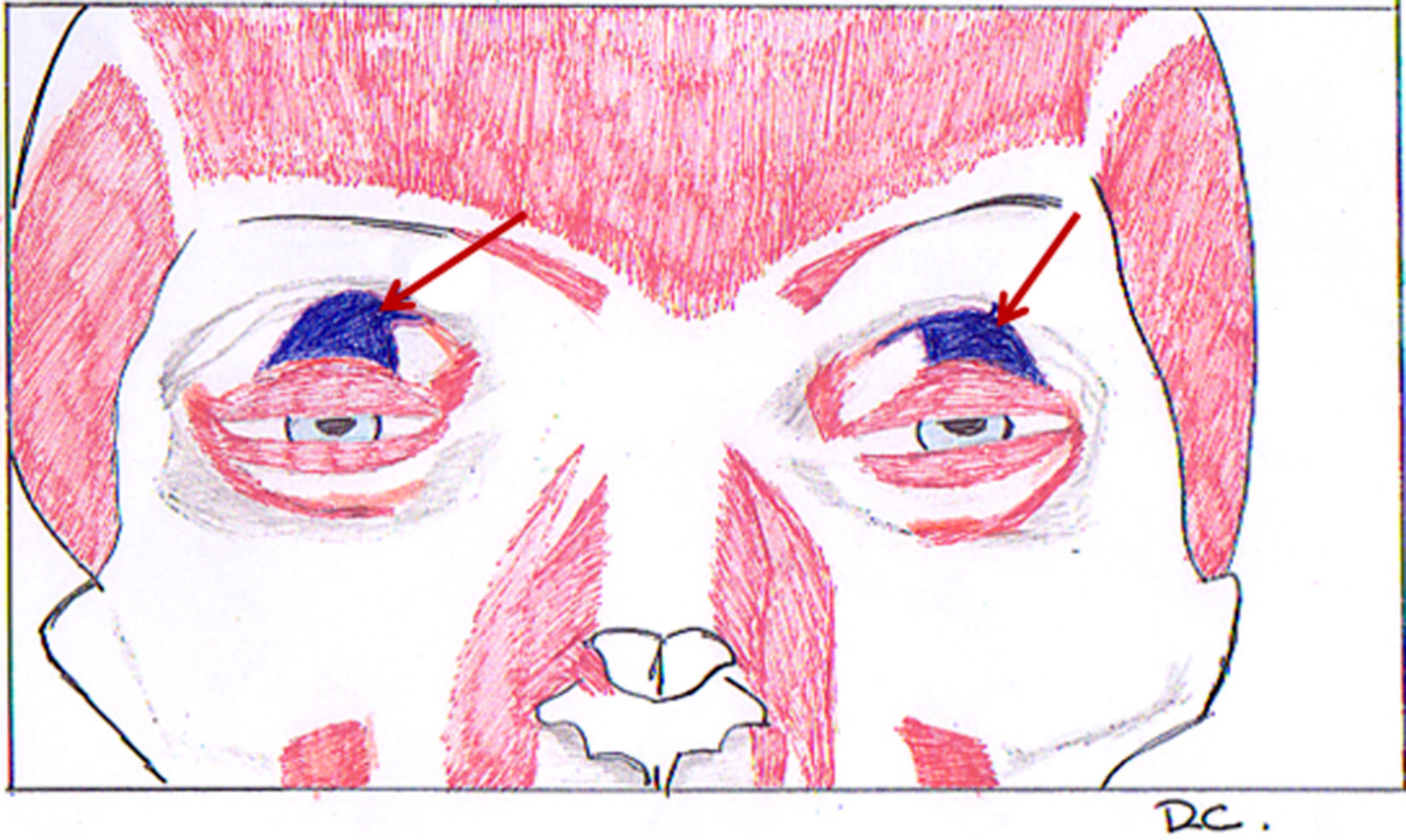
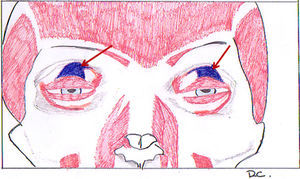
Al igual que en la zona perioral, existe poca grasa subcutánea y el músculo orbicular del ojo está fuertemente adherido a la dermis suprayacente. Son frecuentes en esta zona el edema y el hematoma postoperatorios, así como el daño a los vasos linfáticos. Deberemos utilizar un plano supra/infra orbicular o pretarsal/preseptal.
Un punto clave a tener en cuenta en esta zona es el músculo elevador del párpado superior, principal responsable de la elevación del mismo. La aponeurosis del elevador se sitúa justo por debajo, en el plano profundo a la grasa preaponeurótica y al músculo orbicular en el parpado superior. Por debajo del borde superior del tarso, el septum de la órbita y la aponeurosis del músculo elevador del parpado superior se fusionan. Evitaremos el daño si nos movemos en el plano descrito anteriormente (fig. 4).
Nariz (fig. 3 E)El plano ideal está debajo del músculo nasal y encima del pericondrio/periostio: supone un plano avascular, facilita la movilización de tejido, minimiza el sangrado y evita el daño a las glándulas sebáceas.
Para defectos más pequeños o superficiales podremos utilizar el plano subcutáneo.
OrejaDel mismo modo que en la región nasal, el plano adecuado es el suprapericóndrico, que proporciona un plano avascular, minimizando el sangrado.
Labio cutáneo (fig. 3 F)Hay poca grasa subcutánea en la región perioral, estando el músculo orbicular fuertemente unido a la dermis y la mucosa. El plano adecuado en esta zona es el subdérmico, sobre el músculo orbicular.
Labio mucoso (fig. 3 G)Las arterias labiales superior e inferior están en la parte posterior del lado mucoso. Por tanto, el plano adecuado al realizar una bermellectomía, por ejemplo, es el subglandular, bajo las glándulas salivales menores y encima del músculo orbicular. (fig. 5).
Mejilla (fig. 3 H)En la zona media el ducto parotídeo, la almohadilla de la grasa bucal, la arteria, la vena y el nervio faciales están en el mismo plano sobre el músculo masetero y protegidos por el SMAS. La arteria angular es tortuosa en el pliegue nasolabial y en el surco alar, pero está bajo los músculos miméticos. El plano adecuado en esta zona es la grasa subcutánea de la porción media, ya que en esta zona disponemos de un tejido subcutáneo abundante, siendo sin embargo el SMAS más delgado.
En la zona mandibular iremos sobre el SMAS/platisma para evitar dañar la rama del nervio mandibular, como se comentará más adelante al hablar de los puntos críticos.
Cuello (fig. 3J)El SMAS en el cuello está compuesto por el platisma y su fascia superficial. El plano para evitar dañar los nervios (plexo cervical, nervio espinal) será superficial al platisma o subcutáneo, según la zona del cuello que consideremos, como se comentará a continuación.
Planos en puntos críticosPuntos críticos son aquellas zonas donde es más fácil dañar estructuras nerviosas motoras y sensitivas por ser superficiales. El daño a una de estas estructuras puede tener consecuencias graves desde el punto de vista funcional, estético o sensitivo5.
El daño a los nervios motores produce parálisis o paresia de los músculos, con pérdida de su función y asimetría facial. Los nervios motores de la cabeza y el cuello con mayor riesgo son el nervio facial (VII): la rama temporal, el nervio marginal mandibular, ramas cigomáticas y bucales y el nervio espinal accesorio (XI)3.
El daño a los nervios sensoriales superficiales puede causar anestesia, parestesia o disestesia. La sensación de adormecimiento puede ser transitoria y durar uno o dos años a menos que estén dañados los troncos nerviosos principales. Dentro de las ramas sensoriales con mayor riesgo de dañarse durante la cirugía tenemos las ramas del trigémino (V par) supraorbitaria y supratroclear (V1 oftálmica), infraorbitaria (V2), mentoniano (V3) y el nervio auricular mayor del plexo cervical3.
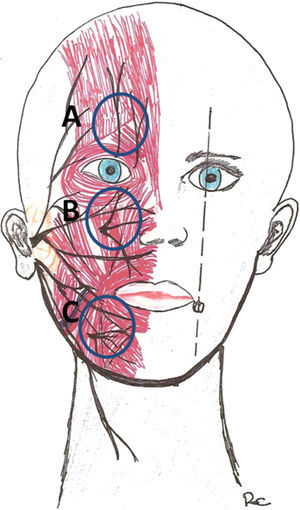
¿Cuáles son los puntos críticos?Seckel describe 7 zonas faciales peligrosas que pasaremos a describir a continuación6:
- 1.
Rama temporal del facial (figs. 3B y 6 A).
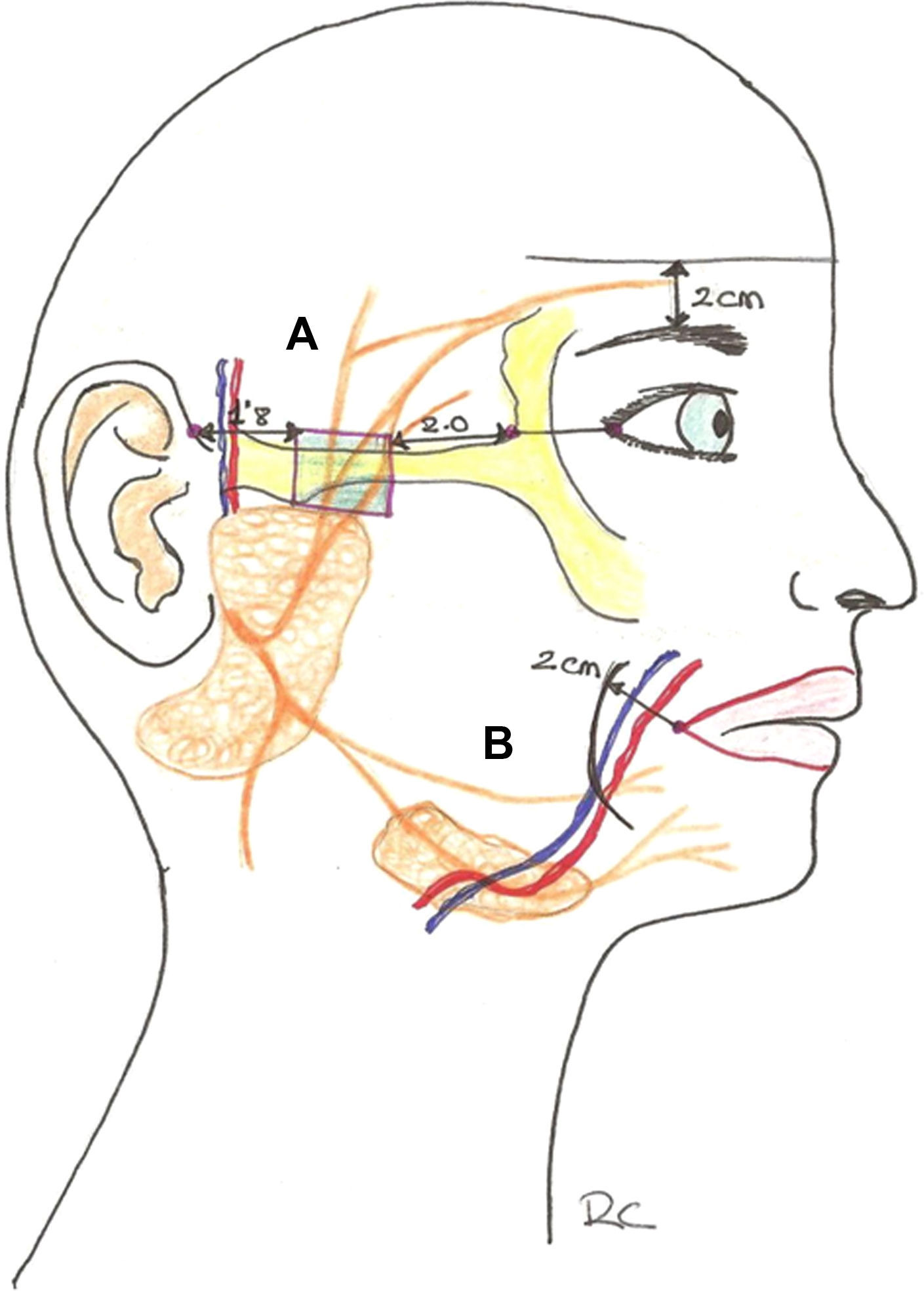
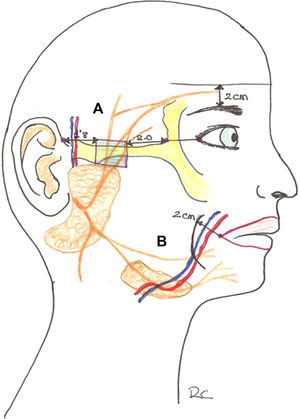
Sus ramas (de 3 a 5) abandonan la parótida, atraviesan el arco cigomático y transcurren dentro del SMAS en la sien, protegidas por el músculo en la zona medial a la porción lateral del mismo y superficiales a ambas capas de la fascia temporal profunda. La rama más posterior siempre se encuentra anterior a los vasos temporales superficiales. Un punto sobre la línea anterior del cabello, al nivel del canto externo, señala el punto de unión entre las ramas posterior y media. La rama anterior se encuentra como promedio 2cm posterior al extremo anterior del arco cigomático. También podemos decir que el nervio se encuentra bajo una línea trazada 2cm por encima de la ceja. Sobre el arco cigomático el nervio es particularmente vulnerable, ya que se encuentra en el SMAS justo por debajo de la grasa subcutánea e inmediatamente sobre la eminencia ósea del cigoma2,5.
Su alteración causa parálisis frontal, conservándose normalmente la función del músculo orbicular debido a una doble inervación procedente de las ramas cigomáticas. Clínicamente se observa una caída de la ceja, una asimetría palpebral y una asimetría frontal con los movimientos faciales5-7.
Para evitar dañar la rama temporal del nervio el plano de disección es el plano subcutáneo inmediato, o un plano profundo al SMAS sobre la fascia temporal. Sobre el arco cigomático, como hemos dicho, el nervio se encuentra en el SMAS justo por debajo de la grasa subcutánea e inmediatamente sobre la eminencia ósea del cigoma. Para evitar su daño a este nivel, un plano seguro según nos aproximamos al cigoma desde arriba es el cuerpo adiposo temporal, situado entre las dos capas en las que se divide la fascia temporal profunda. Ambas capas se unen al cigoma fusionándose entre sí2.
- 2.
Rama marginal mandibular (figs. 3 I y 6 B).
Emerge a lo largo del borde anterior de la glándula parótida; atraviesa el borde inferior de la mandíbula, lateral a los vasos faciales para inervar los músculos del labio inferior y del mentón.
Se encuentra profunda al músculo platisma y está protegida por este. A medida que el nervio se acerca a un punto que se ubica aproximadamente a 2cm lateral al ángulo de la boca, adopta una posición más superficial. En este punto, debe hacerse la disección a nivel subcutáneo. Se debe tener un especial cuidado en personas ancianas y delgadas con escaso tejido subcutáneo o laxitud de estructuras, donde la localización anatómica puede haberse modificado2,3,5.
Su lesión causa una notable deformidad, especialmente cuando el paciente sonríe, ya que se paraliza el músculo depresor de la comisura oral. El paciente no es capaz de enseñar los dientes inferiores del lado afectado5-7.
- 3.
Ramas cigomáticas y bucales del facial.
El triángulo formado por la prominencia malar, el borde posterior del ángulo mandibular y la comisura oral define la zona más vulnerable e incluye las ramas cigomáticas y bucales del nervio facial, que son superficiales y descansan sobre la bola adiposa de Bichat. Inervan los músculos cigomáticos mayor y menor, el elevador del labio superior y el del ala nasal.
La zona se localiza en la parte profunda del SMAS y la fascia parotídea, estando bien protegida, por lo que su daño es difícil si nos mantenemos por encima de la fascia en el plano subcutáneo2,3,5.
Su lesión completa causa una gran deformidad por una caída de la comisura bucal, sobre todo al sonreír. Afortunadamente, existen numerosas conexiones entre las ramas bucales y cigomáticas5,7.
- 4.
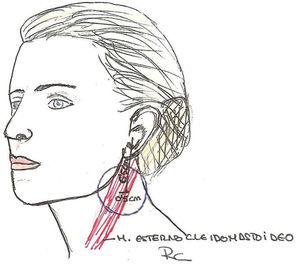
Auricular mayor y espinal accesorio (fig. 7).
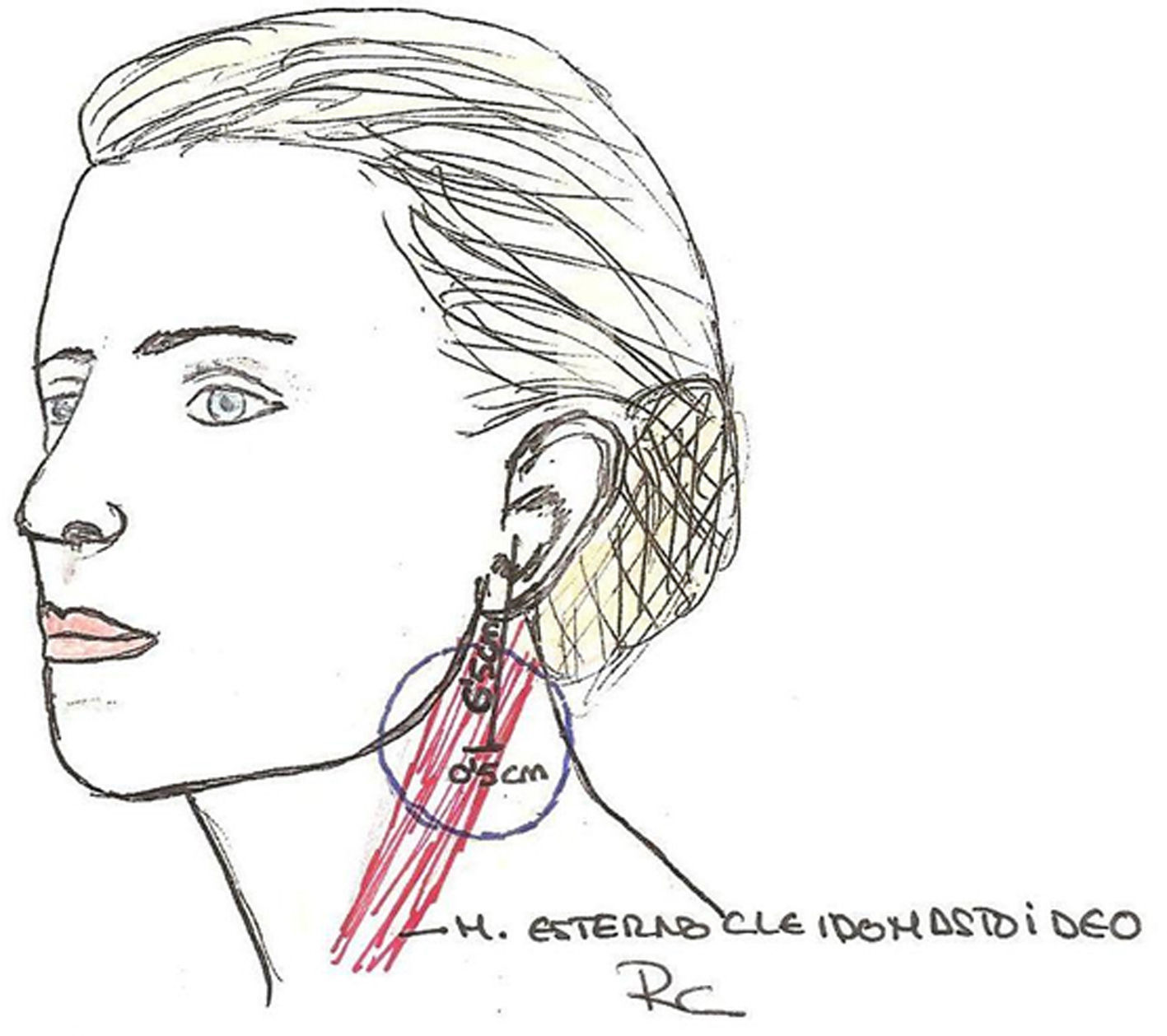
La parte lateral del cuello puede verse como un trapezoide. El músculo esternocleidomastoideo divide este trapezoide en dos triángulos anterior y posterior. El triángulo posterior es el que contiene estos dos nervios. La zona de peligro es el llamado punto de Erb, que es el área donde el nervio auricular mayor emerge por detrás del músculo esternocleidomastoideo y se hace más superficial, y no está protegido por el platisma-SMAS, siendo susceptible de ser dañado. Esta zona de peligro puede localizarse al dibujar una línea que conecte el proceso mastoideo y el ángulo mandibular. A la mitad se traza una línea perpendicular de 6cm. La zona de riesgo está 2cm por arriba y por debajo de ese punto2,3,5-7.
Para evitar daños el plano adecuado será superficial al platisma en la parte anterior del cuello y en la grasa subcutánea en la parte posterior3.
El daño al nervio auricular mayor puede causar anestesia, o disestesia y dolor en caso de neuroma, en los dos tercios inferiores del pabellón auricular y en la piel adyacente de la mejilla y el cuello5-7.
- 5.
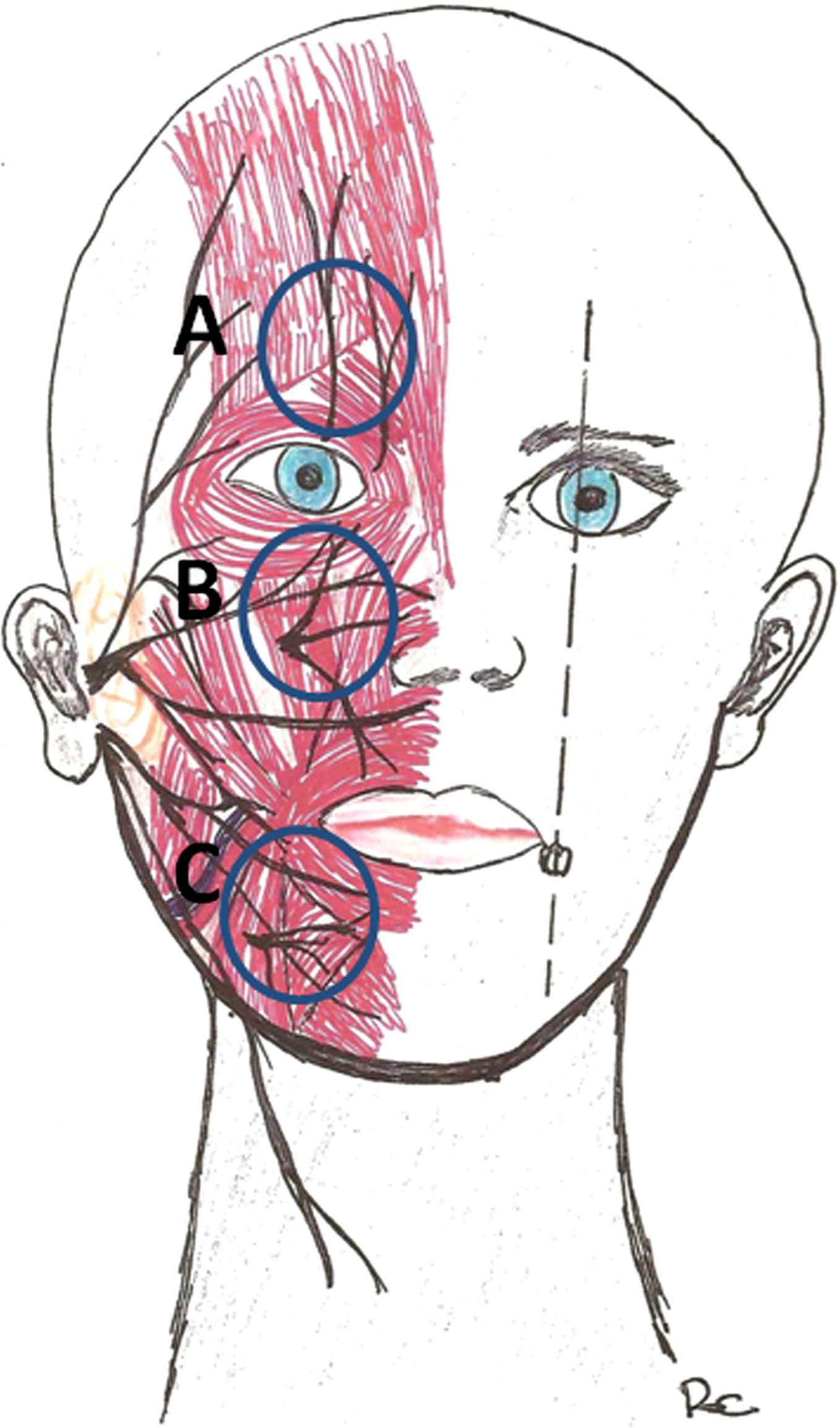
Supraorbitario y supratroclear (fig. 8 A).
El agujero supraorbitario puede localizarse por palpación en el reborde orbitario superior. Normalmente, se encuentra a la altura del punto central de la pupila. Una vez localizado este punto se traza un círculo de aproximadamente 1,5cm de radio. Tras salir del agujero el nervio supraorbitario se localiza detrás del músculo corrugador, mientras que el supratroclear atraviesa el músculo. Las ramas periféricas discurren superficiales al SMAS, por lo que el plano adecuado será subSMAS.
Su alteración causa anestesia o dolor y parestesias de la zona frontal, el cuero cabelludo, el párpado superior y el dorso nasal ipsolateral a la lesión5-7.
- 6.
Infraorbitario (fig. 8 B).
El agujero infraorbitario se puede localizar por simple palpación. Una vez localizado se traza un círculo de 1,5cm de diámetro para localizarlo. De igual manera que los anteriores, sus ramas perforan el SMAS y discurren anterior o superficiales al mismo.
Su alteración causa anestesia de la cara lateral de la nariz, la mejilla, el labio superior y el párpado inferior. Esta alteración en la sensibilidad puede dificultar la alimentación del paciente5-7.
- 7.
Mentoniano (fig. 8C).
El agujero mentoniano se localiza debajo del segundo premolar. Tras abandonar el agujero el nervio se sitúa anterior al SMAS. Para localizarlo se traza un círculo de 1,5cm de diámetro alrededor del agujero mentoniano.
Su alteración causa anestesia de la mitad de la mucosa y la piel del labio inferior y del mentón y ocasiona serios trastornos, ya que el paciente tiene dificultad para mantener los alimentos dentro de la cavidad oral y tiende a morderse de forma inadvertida el labio inferior5-7.
- 1.
Inyectar anestesia o solución salina bajo las áreas de incisión para conseguir un efecto tumescente y separar los planos del tejido subyacente.
- 2.
Tracción contraria a ambos lados de la incisión. Proporciona un plano firme y separa las orillas de la herida para una mejor visualización.
- 3.
Colocar 2 erinas a 1-2cm de distancia. Proporciona un colgajo rectangular que mejora la visualización.
- 4.
Utilizar las tijeras para disecar, no cortar, separando los planos del tejido en dirección perpendicular.
- 5.
Tirar de la erina hacia arriba y atrás, lo que facilitara la separación de los planos.
- 6.
Utilizar el dedo medio para controlar el grosor y la profundidad del colgajo. Si este es grande, visualizar y palpar, periódicamente, con el índice y pulgar para comprobar su uniformidad.
- 7.
Colocar la luz adecuadamente.
La mayoría de los tumores cutáneos se localizan en zonas fotoexpuestas, sobre todo en la cabeza y el cuello. Es importante para el cirujano dermatológico tener un conocimiento de la anatomía quirúrgica de esta área. Conocer las relaciones entre el SMAS y los puntos clave neurovasculares nos permitirá una mejor planificación y ejecución de la intervención.
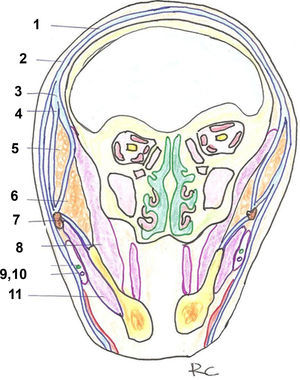
En resumen podemos tener en mente los siguientes conceptos que pueden simplificar lo expuesto anteriormente (fig. 9):
- 1.
Mientras haya grasa por encima y por debajo del plano, ninguna estructura vital estará en riesgo.
- 2.
Es imprescindible conocer las relaciones entre el SMAS y los puntos clave neurovasculares. Así: a) en la zona superior de la cara el plano ideal es subSMAS/subgaleal. Los vasos y nervios sensoriales penetran el SMAS discurriendo dentro de su cara superficial o sobre su superficie (supraorbitario, supratroclear) a lo largo de la cara superficial del frontal; b) en la sien: a nivel del arco cigomático el plano más seguro para evitar dañar la rama temporal del facial a ese nivel es en el paquete adiposo temporal; c) en la zona inferior de la cara el plano es supraSMAS. Las ramas del nervio facial a ese nivel son profundas al SMAS e inervan a los músculos faciales por sus caras inferiores, excepto los músculos elevador del ángulo de la boca, el buccinador y el mentoniano. Los vasos y los nervios sensoriales también son profundos al SMAS, excepto las ramas terminales.
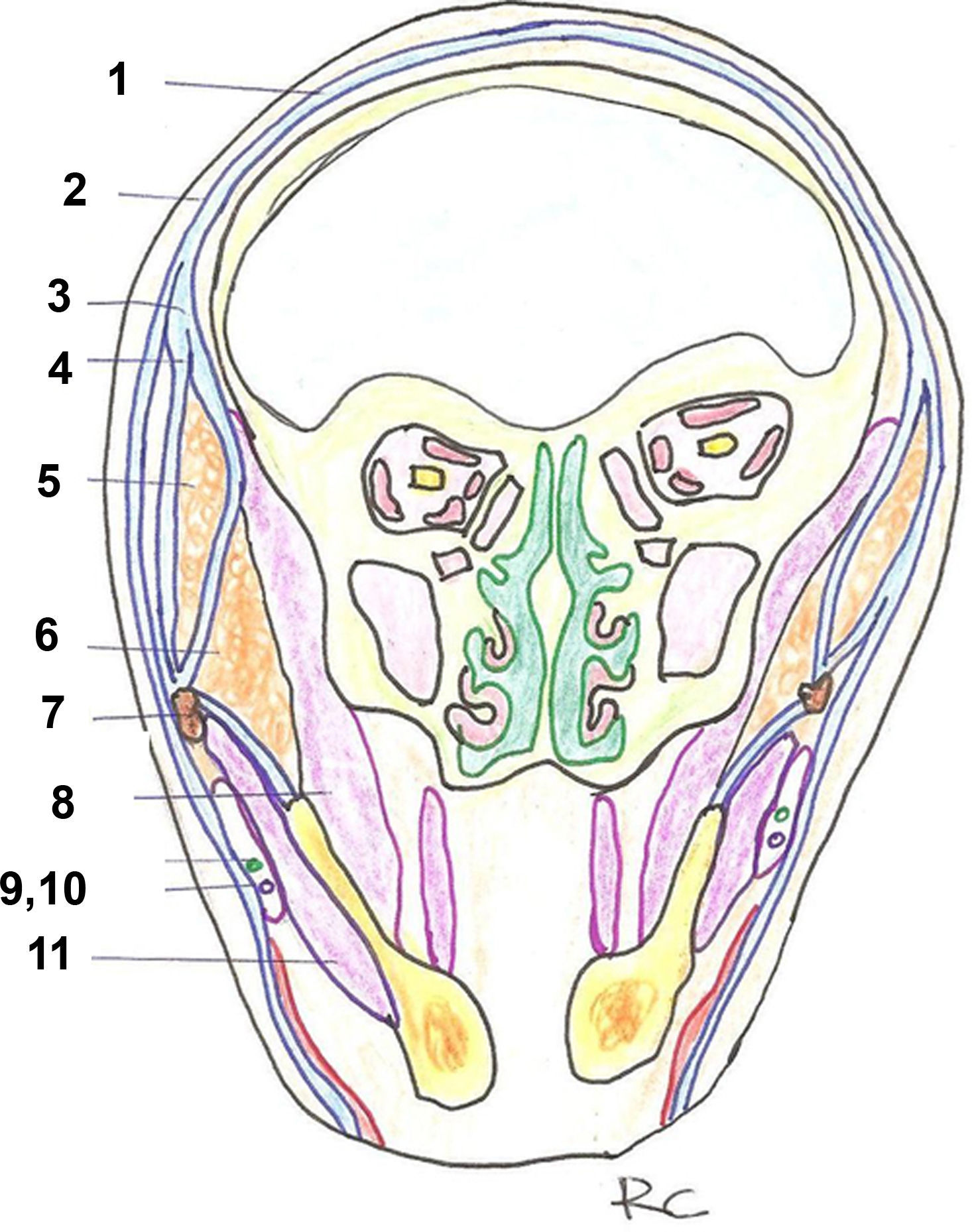
Esquema resumen de los planos en la cabeza. Corte coronal. 1: Galea/ SMAS. 2: Fascia temporoparietal/SMAS. 3: Fascia temporoparietal profunda. 4: Línea de fusión. 5: Cuerpo adiposo temporal. 6: Cuerpo adiposo bucal. 7: Arco cigomático. 8: Músculo temporal. 9: Conducto parotídeo. 10: Rama bucal del nervio facial. 11: Músculo masetero.
Los autores declaran no tener ningún conflicto de intereses.
A Raquel Castrillo Pérez por la realización de todos los dibujos de las figuras que ilustran y ayudan a comprender lo expuesto en el texto.