Varón de 45 años, sin antecedentes patológicos de interés, que consultaba por presentar una lesión en el ala nasal izquierda de 2 años de evolución. No refería prurito ni dolor en la lesión, ni tampoco otra sintomatología asociada.
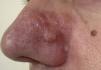
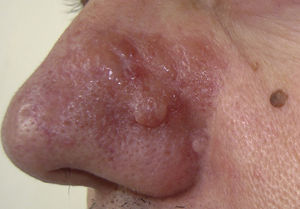
Exploración físicaEn el ala nasal y la mejilla izquierda se observaba una placa eritematosa, de bordes mal delimitados, indurada al tacto y de un tamaño aproximado de 3cm de diámetro. Sobre la placa se apreciaban varios nódulos de consistencia dura y leve coloración amarillenta (fig. 1).
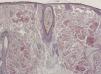
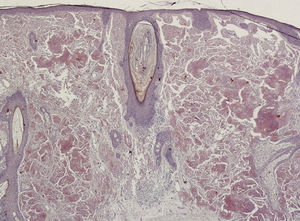
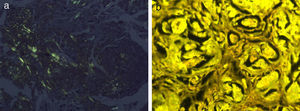
HistopatologíaEl estudio histológico de la lesión mostró atrofia epidérmica y el depósito de un material amorfo y eosinófilo, ocupando de forma difusa la dermis papilar y reticular. Junto al depósito se observaba un escaso infiltrado de células plasmáticas (fig. 2). La tinción Rojo Congo evidenció intensa birrefringencia verde-manzana con luz polarizada (fig. 3 A). Con la tinción de tioflavina el material depositado presentaba fluorescencia con el microscopio de epiluminiscencia (fig. 3 B).
Otras pruebas complementariasEl reordenamiento genético demostró la presencia de clonalidad de células B en la biopsia cutánea. La analítica de sangre que incluyó hemograma, función renal, función hepática, proteinograma e inmunoglobulinas no mostró alteraciones.
¿Cuál es su diagnóstico?
DiagnósticoAmiloidosis nodular primaria cutánea localizada (ANPCL).
EvoluciónTras 12 meses de seguimiento la lesión se mantiene estable y el paciente acude a revisiones periódicas.
ComentarioLas amiloidosis comprenden un espectro de enfermedades que se caracterizan por el depósito de amiloide en los tejidos. En las amiloidosis primarias cutáneas el depósito se encuentra únicamente en la piel, sin que haya compromiso de otros órganos1. Se distinguen la forma macular, el liquen amiloideo y la forma nodular, siendo esta última la forma menos frecuente2. Las formas macular y liquenoide se caracterizan por el depósito de amiloide en la dermis papilar, procedente de la degeneración de filamentos de queratina3. En la ANPCL el depósito se localiza en la dermis papilar y reticular, pudiendo llegar hasta el tejido celular subcutáneo. El depósito de proteína amiloide L es producido por las células plasmáticas, por lo que algunos autores han sugerido que la ANPCL debería considerarse un plasmocitoma extramedular productor de depósito amiloide local. Se ha demostrado mediante técnicas de reordenamiento genético la presencia de clonalidad en las células plasmáticas, sin evidencia de clonalidad en la médula ósea4.
Clínicamente se presenta como nódulos o placas infiltradas, con coloración eritematosa o amarillenta y de superficie brillante. Generalmente es una lesión única, aunque ocasionalmente puede presentarse de forma diseminada3. Existe una tendencia por la localización acral, siendo las localizaciones más frecuentes los miembros inferiores, la nariz y las áreas periauriculares5. Se ha descrito su asociación a enfermedades sistémicas como el síndrome de Sjögren6, la diabetes mellitus o el síndrome CREST.
La histopatología muestra una epidermis atrófica y el depósito de un material amorfo y eosinófilo ocupando la dermis y la hipodermis. También es característica la presencia de un infiltrado plasmocitario perivascular.
El curso generalmente es benigno, aunque se han descrito casos de progresión a amiloidosis sistémica, por lo que se recomienda el seguimiento estrecho de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos su colaboración al Dr. Adrián Lloret.