La pitiriasis liquenoide (PL) es una enfermedad pápulo-descamativa de etiología desconocida relativamente frecuente en la edad infantil. Sin embargo, la aparición durante el primer año de vida es muy rara, con apenas 9 casos descritos en la literatura médica.
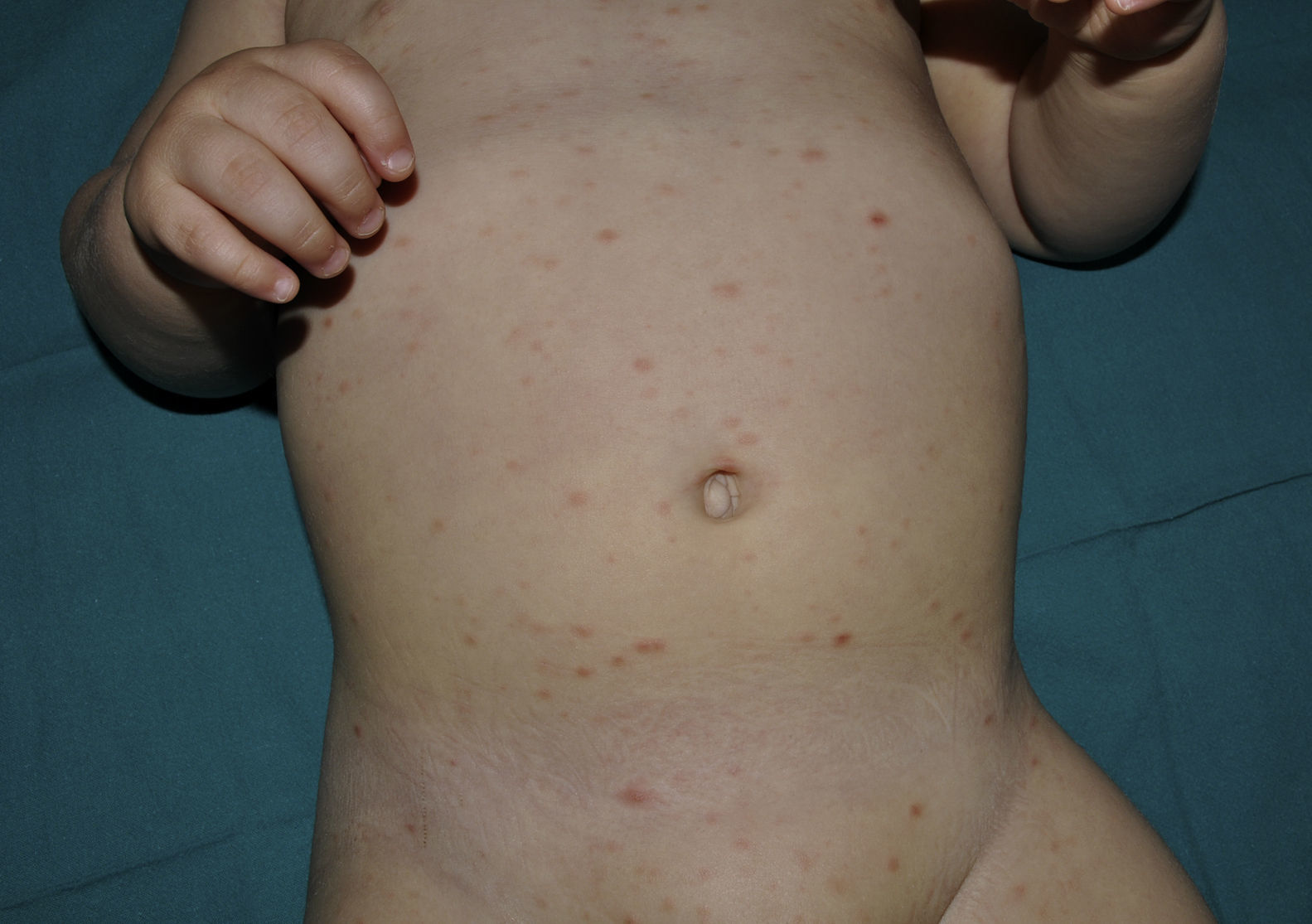
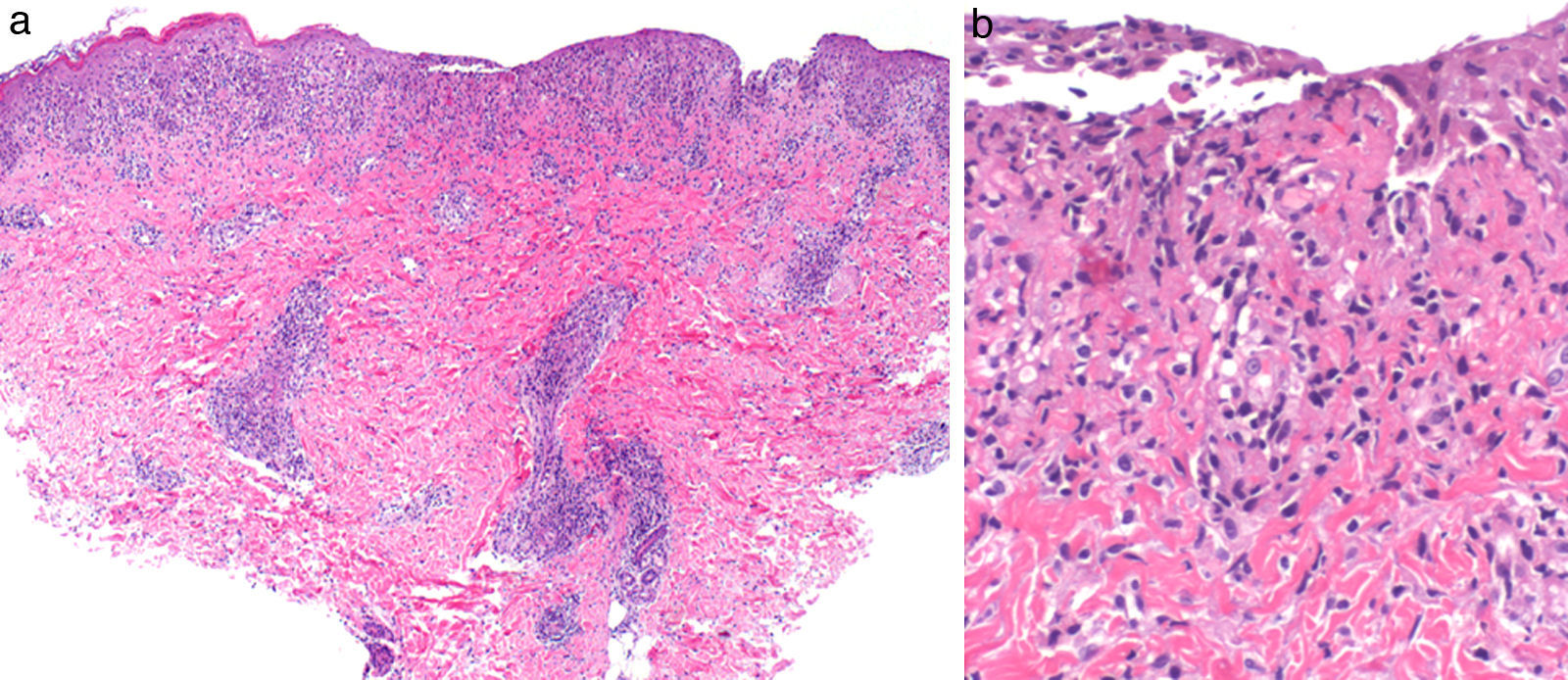
Comunicamos el caso de un lactante varón de 9 meses, sin antecedentes familiares ni personales de interés, que visitamos en nuestra consulta por la aparición de lesiones cutáneas generalizadas de una semana de evolución. No presentaba fiebre ni otra sintomatología acompañante, y no existían antecedentes infecciosos aparentes. En la exploración física se apreciaban lesiones lenticulares pápulo-descamativas eritemato-parduscas en tronco y zona proximal de extremidades (fig. 1). No existía afectación de mucosas y el resto de la exploración física fue normal. El estudio histológico mostró un infiltrado inflamatorio linfohistiocitario perivascular y profundo, con necrosis fibrinoide en la pared vascular y afectación de la interfase dermoepidérmica. La epidermis mostraba paraqueratosis difusa, exocitosis focal, queratinocitos necróticos aislados y mínimos focos de necrosis (fig. 2). El estudio inmunohistoquímico con anticuerpos anti-S100 y CD1 fue negativo. Ante los hallazgos clínico-histológicos, se estableció el diagnóstico de pitiriasis liquenoide. Se pautó tratamiento esteroideo tópico (metilprednisolona aceponato), con discreta mejoría de las lesiones. El proceso mejoró espontáneamente en el transcurso de los meses siguientes, dejando máculas hipopigmentadas postinflamatorias residuales.
La PL es una enfermedad inflamatoria de origen desconocido. En algunos estudios se ha detectado clonalidad para células T, lo cual indica bien una respuesta inmunitaria a un agente infeccioso todavía no identificado, o bien que la PL es un proceso linfoproliferativo cutáneo de células T1. Sin embargo, la progresión a linfoma cutáneo de células T es tan rara en los niños que para que esto ocurra es probable que se requieran factores genéticos adicionales. Desde el punto de vista clínico existen formas agudas y crónicas, pero a menudo las lesiones de uno y otro tipo coexisten en el mismo paciente. Los hallazgos histológicos también pueden ser diferentes en función del tipo de lesiones clínicas, si bien no siempre se correlacionan con la morfología clínica. El pronóstico es excelente, y aunque el proceso puede prolongarse durante meses o incluso años, la evolución a linfoma de células T es excepcional2.
Aunque puede aparecer a cualquier edad, la PL es particularmente frecuente en la edad pediátrica. Presenta picos de incidencia a los 2, 5, 10 y 12 años3, siendo excepcional antes del primer año de vida. En la literatura médica solo hemos encontrado otros 9 casos de aparición precoz, entre los que se incluyen un caso congénito4, 3 casos a los 8 meses de vida5–7 y otro más a los 11 meses de edad8. Adicionalmente, un estudio retrospectivo de 124 niños con PL menciona otros 4 casos en niños menores de 12 meses3. Todos los casos descritos eran pacientes sanos, de los cuales 8 eran varones y uno de sexo femenino. Solo existía antecedente infeccioso en un caso, afectado de una rinitis purulenta en la que se aislaron neumococo y Haemophilus influenzae6. En 6 casos, la morfología de las lesiones era de PL aguda, con pápulas ulceronecróticas que se resolvieron con tratamiento esteroideo tópico en un periodo máximo de 2 meses3,7,8. Los 3 casos restantes presentaron lesiones compatibles clínica e histológicamente con PL crónica4–6. Dos de estos pacientes tuvieron una evolución tórpida; un caso desarrolló una placa indurada en la fosa ilíaca derecha al cabo de año y medio, inicialmente compatible con papulosis linfomatoide pero que 2 años más tarde fue diagnosticada histológicamente de linfoma cutáneo de células T5. El segundo caso se transformó en parapsoriasis a los 10 años de seguimiento6.
Dado que son pocos los casos descritos no se pueden establecer conclusiones, pero la revisión de la literatura médica indica que la PL en niños menores de 12 meses es muy rara, con solo 10 casos (incluido el nuestro) publicados. Dentro de este grupo de edad, es más frecuente en el sexo masculino, suele ser de morfología aguda y tiende a la curación espontánea sin complicaciones en pocos meses. No obstante, ante la posibilidad de una asociación con trastornos linfoproliferativos, es recomendable realizar un seguimiento a largo plazo en estos pacientes.