INTRODUCCION
Los nódulos subcutáneos persistentes son una rara complicación que presentan algunos individuos que han sido tratados con vacunas que contienen hidróxido de aluminio [(OH)3Al]. Las vacunas con (OH)3Al se utilizan desde hace años, dado que este compuesto prolonga el período de absorción y se cree que así se incrementa la respuesta inmunitaria que se busca con el uso de éstas. Aunque vacunas tan frecuentemente utilizadas como la difteria, el tétanos y la tos ferina (DTT) o la de la hepatitis B han ocasionado esta complicación, esta es mucho más frecuente tras tratamientos desensibilizantes con vacunas que contienen extractos de antígenos e (OH)3Al, probablemente porque en estos tratamientos el número de inyecciones es mucho mayor y, por lo tanto, más grande la cantidad de aluminio (Al) introducida1. Esta enfermedad también se ha descrito en diabéticos tratados con insulina en cuyo preparado se había utilizado cinc2, así como en pacientes con tatuajes3.
Presentamos el caso de una paciente con nódulos subcutáneos persistentes aparecidos tras un tratamiento desensibilizante.
CASO CLINICO
Una mujer de 17 años de edad, alérgica al pino y a la acacia, sin otros antecedentes de interés, había realizado hacía un año y medio un tratamiento desensibilizante con una vacuna que contenía (OH)3Al y alergenos del pino y la acacia. Coincidiendo con las últimas dosis, le había aparecido una lesión dolorosa y pruriginosa en el lugar de la inyección, que había aumentando de manera progresiva hasta el momento de la consulta.
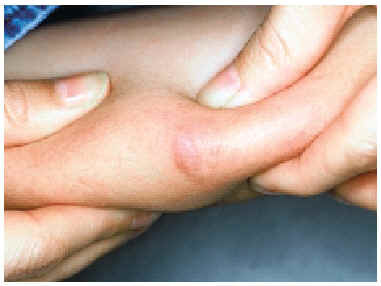
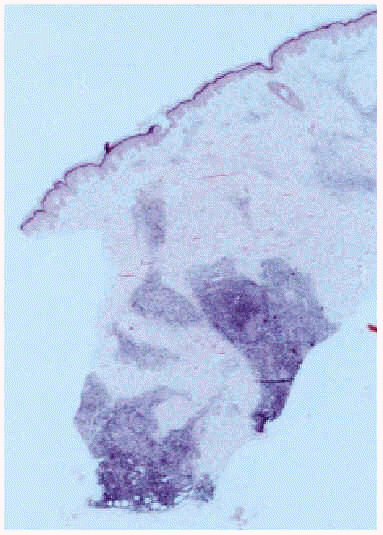
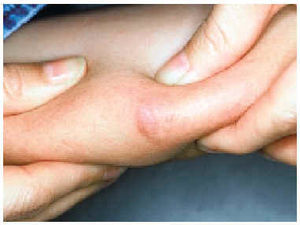
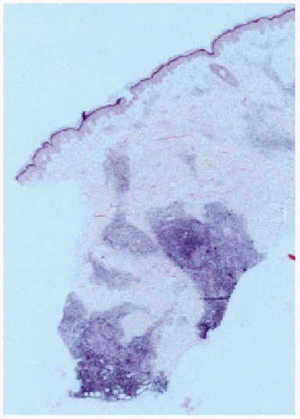
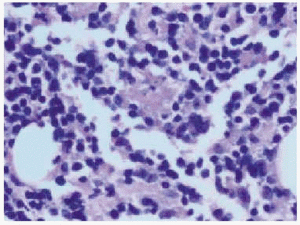
A la exploración física presentaba en el dorso del brazo izquierdo un nódulo indurado mal delimitado de 4 cm de diámetro recubierto de piel normal (fig. 1). El estudio histológico de la lesión mostró en dermis papilar un infiltrado inflamatorio perivascular compuesto fundamentalmente por linfocitos, monocitos y algunos eosinófilos. En la dermis profunda y el tejido celular subcutáneo existía un infiltrado inflamatorio intenso, constituido por los mismos elementos antes citados, que formaba verdaderos folículos linfoides con centro germinal claro y reactivo (fig. 2).
Fig. 1.--Nódulo indurado en el brazo.
Fig. 2.--Infiltrado inflamatorio intenso, formando verdaderos folículos linfoides con centro germinal claro y reactivo.
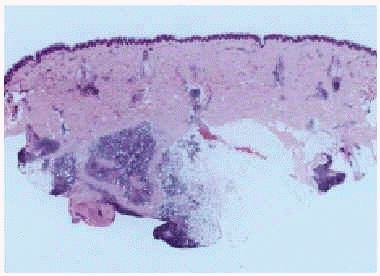
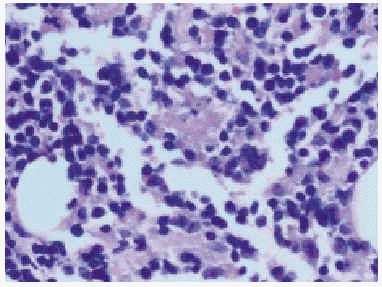
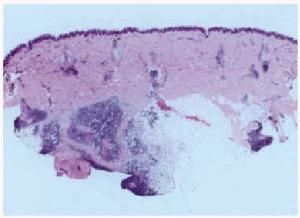
Además, se realizaron pruebas epicutáneas con la bateria estándar del Grupo Español para la Investigación de la Dermatitis de Contacto (GEIDC), que fueron negativas, y con cloruro de aluminio (Cl3Al) al 2 % en agua, que resultó positiva (+ + +) a las 72 h. Un año después, la paciente desarrolló otra lesión similar en el brazo derecho. Se realizó una biopsia de éste, que mostró un moderado infiltrado inflamatorio linfohistiocitario perivascular en la dermis superficial. En la dermis media aparecieron pequeños focos de necrosis eosinofílica rodeados de un infiltrado linfohistiocitario. En la dermis profunda e hipodermis se vieron grandes infiltrados que, sin llegar a formar verdaderos folículos linfoides, adoptaban un patrón de reacción granulomatosa compuesta por linfocitos, histiocitos con citoplasma granular, algunas células plasmáticas y eosinófilos (fig. 3). Entre estos agregados se observaron unas gruesas bandas fibrosas densas y, extracelularmente, aparecieron pequeños focos de tejido granular basófilo (fig. 4).
Fig. 3.--Gran infiltrado que adopta un patrón de reacción granulomatosa.
Fig. 4.--Focos de tejido granular basófilo extracelular.
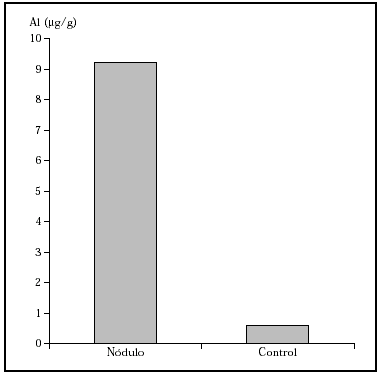
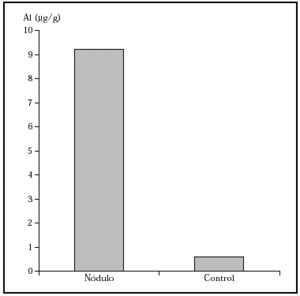
Se realizaron tinciones para poner de relieve el Al con aluminon que resultó negativa y con solucromo de azurina que puso de manifiesto el Al al teñirse de un color gris azulado, y se midió la cantidad de Al en el tejido mediante espectrofotometría de absorción atómica (EAA), que resultó ser en la lesión de 9,20 ± 0,3 μg/g y en la cuña control 0,5 7 μg/g (fig. 5). Se instauró tratamiento con corticoides tópicos sin lograrse mejoría, por lo que se optó por la extirpación quirúrgica de ambas lesiones.
Fig. 5.--Gráfica que muestra la concentración de aluminio en lesión y en tejido control mediante la técnica de EAA.
DISCUSION
El Al tiene una escasa capacidad sensibilizante y, a pesar de estar ampliamente distribuido en cosméticos, fármacos e industrias, hay muy pocas personas sensibilizadas a este metal4. El primer caso de hipersensibilidad retardada al Al fue descrita por Clemmensen y Knudsen5 en un paciente que había sido sometido a un tratamiento desensibilizante frente a algunos pólenes con una vacuna que contenía Al. Tras el uso de vacunas con (OH)3Al, del 20 al 70 %6,7 de los pacientes desarrollan nódulos subcutáneos en el lugar de la inyección, pero suelen desaparecer espontáneamente en unas semanas. Sin embargo, en el 0,5-6 %6,7 de los casos los nódulos no desaparecen, sino que persisten más de un año. Estos nódulos suelen ocasionar prurito y dolor. Se cree que estos nódulos persistentes pueden producirse por una reacción de cuerpo extraño al (OH)3Al, una hipersensibilidad retardada al alergeno6 o con más frecuencia, hipersensibilidad retardada a aluminio1,6-10.
Las pruebas del parche en estos pacientes suelen ser positivas, bien utilizando Cl3Al del 2 al 5 % en agua1,6,7,9 como a nuestra paciente, (OH)3Al8, o los discos vacíos Finn-Chamber1,6,9. Sin embargo, en pacientes con nódulos transitorios, estas pruebas son negativas6. Respecto a la anatomía patológica, nuestro caso muestra hallazgos similares a los descritos con anterioridad. La tinción con Aluminon fue negativa, aunque ésta puede ser inexplicablemente negativa en presencia de grandes cantidades de aluminio11. La tinción con solucromo de azurina fue positiva como en otros casos9,12, y resulta relevante que, mediante la técnica de EAA, se haya encontrado una concentración mucho más alta de aluminio en la lesión que en el tejido control. Esta técnica había sido usada previamente en un estudio experimental en conejos13 para demostrar la presencia de aluminio en el tejido lesionado, pero no tenemos constancia de que haya sido utilizado en seres humanos, aunque sí se había detectado aluminio con microanálisis de rayos X4,11,12,14.
La evolución no es bien conocida, por ser poco frecuente. Kaaber et al15, en un estudio de 21 casos en niños, observaron que los nódulos desaparecieron en 5 de ellos, mejoraron en 11 y permanecieron inalterables en cinco. Se han utilizado múltiples tratamientos como corticoides tópicos o intralesionales7,9, capsaicina tópica al 0,025 %, antihistamínicos orales7,9,14 y escisión quirúrgica7 como en nuestro caso.
Queremos destacar que, en sujetos sensibilizados al (OH)3Al, es necesario sustituir el aluminio de las vacunas por glutaraldehído, tirosina o extracto acuoso, así como evitar el contacto con dicho metal, pues existen casos de dermatitis de contacto ocasionada por el uso de pasta de dientes con aluminio10.