Un varón de 72 años, con antecedentes de enfermedad pulmonar obstructiva crónica, en tratamiento con propionato de fluticasona inhalada y ciclos repetidos de metilprednisolona oral desde hacía varios años, fue valorado por la aparición súbita de una lesión asintomática en la región malar derecha. De forma asociada presentaba un ligero aumento de su disnea habitual, en ausencia de expectoración o fiebre.
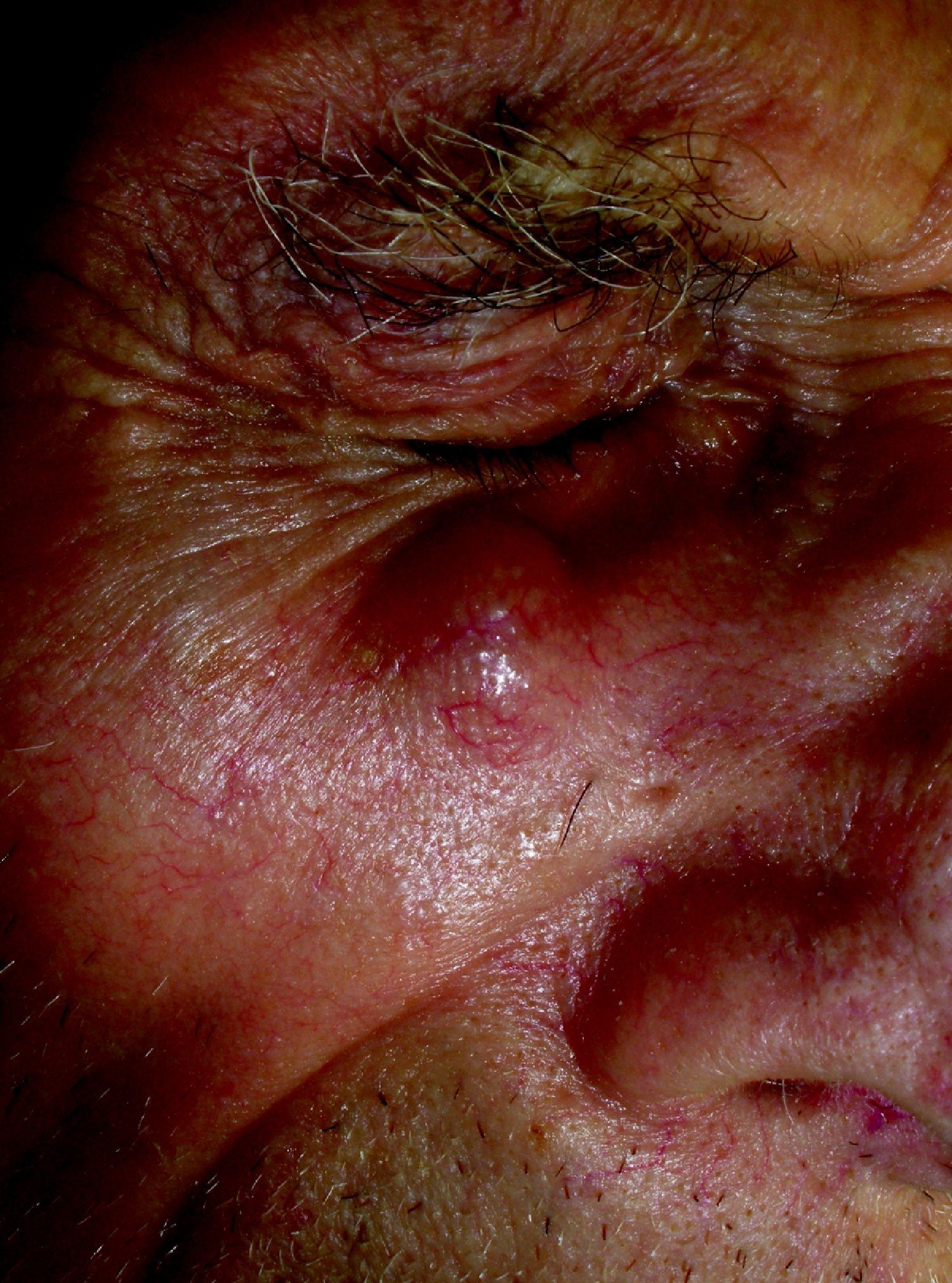
Exploración físicaEn la exploración se objetivó un nódulo de consistencia elástica, no fluctuante ni adherido a planos subyacentes, con superficie cutánea indemne (fig. 1). No se encontraron lesiones orales ni en otras localizaciones.
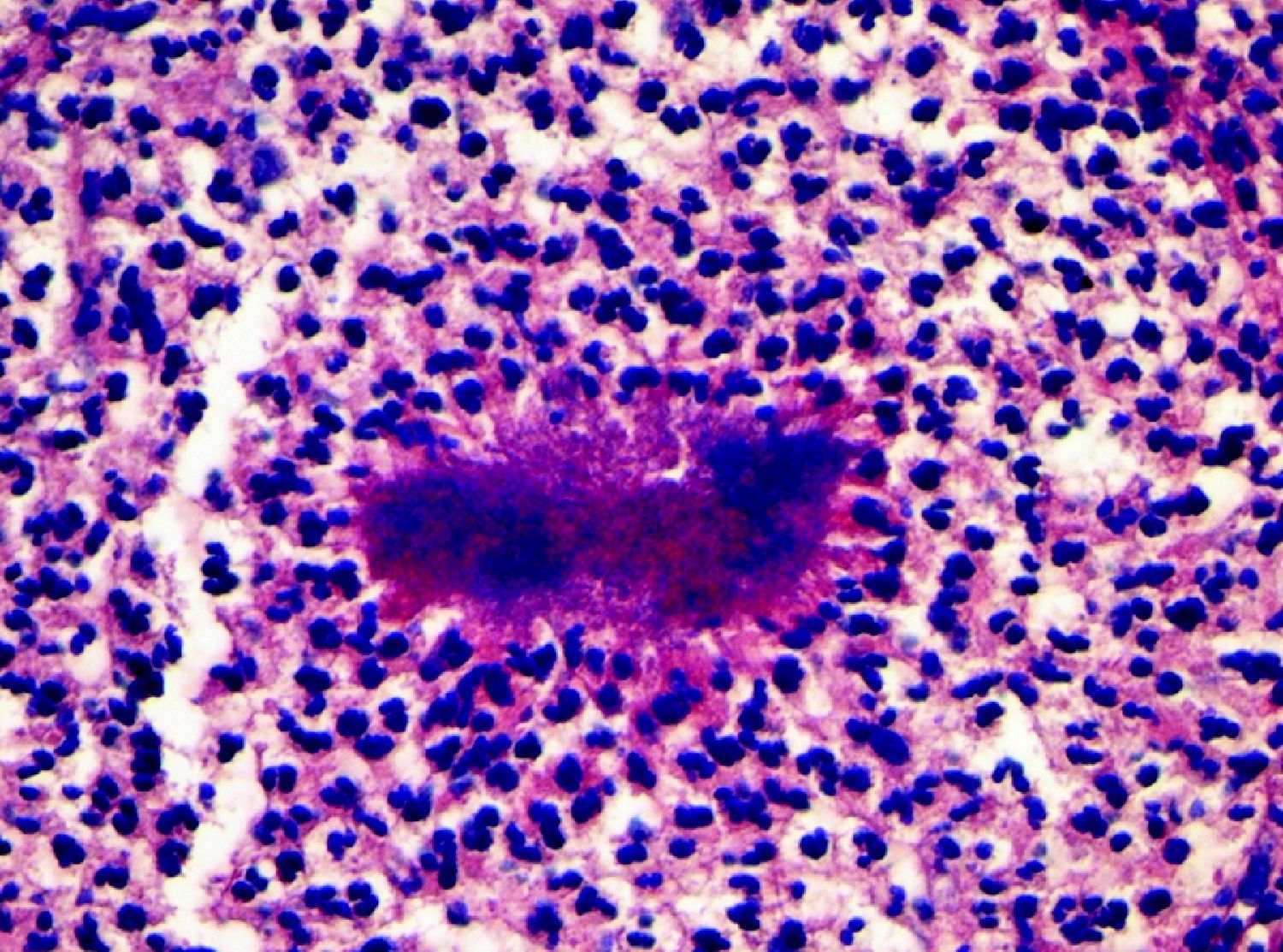
Exploraciones complementariasSe realizó una biopsia en sacabocados, obteniéndose un material granular, de coloración amarillo-blanquecina, que resultó estéril en los medios de cultivo convencionales. El examen histopatológico mostró un infiltrado inflamatorio que afectaba a la dermis reticular, compuesto por linfocitos, histiocitos y numerosos polimorfonucleares, en relación con elementos algodonosos de centro basófilo y periferia eosinófila, que contenían estructuras filamentosas (Gram, plata metenamina y PAS positivas) dispuestas de forma radial (fig. 2). Se solicitó una tomografía computarizada cérvico-tóracoabdominal, en la que se visualizaron múltiples nódulos milimétricos cavitados, distribuidos por ambos campos pulmonares. Los hemocultivos y cultivos de esputo resultaron estériles.
¿Cuál es su diagnóstico?
DiagnósticoActinomicosis diseminada.
EvoluciónCon los hallazgos clínicos, histopatológicos y radiológicos descritos se llegó al diagnóstico de presunción de actinomicosis diseminada en un paciente sometido a tratamiento esteroideo prolongado. Durante su estancia hospitalaria recibió ceftriaxona intravenosa, continuando con amoxicilina-ácido clavulánico por vía oral de forma ambulatoria. En el control radiológico realizado a los 3 meses del tratamiento antibiótico se observó una reducción considerable de la afectación pulmonar, sin documentarse recurrencias o nuevas lesiones nodulares subcutáneas.
DiscusiónLa actinomicosis es una enfermedad supurativa crónica causada por bacterias grampositivas, no ácido-alcohol resistentes, del género Actinomyces1. Se trata de microorganismos colonizadores habituales del tracto gastrointestinal, desde la orofaringe hasta el intestino distal, o del aparato genital femenino, considerándose patógenos oportunistas en determinadas situaciones como la inmunosupresión, la diabetes mellitus, la ruptura de la barrera mucosa o la broncoaspiración. Las formas de presentación clínica más frecuentes son la cervicofacial, pulmonar y abdominal2. La afectación cutánea puede producirse por contigüidad, como consecuencia de un traumatismo maxilofacial o manipulación dentaria, así como por la diseminación hematógena desde uno de los focos primarios previamente mencionados. Clínicamente son abscesos o nódulos asintomáticos, de crecimiento lento, con tendencia a la fistulización y drenaje al exterior de un material granular, amarillo-blanquecino, también conocido como «gránulos de azufre», que contienen colonias bacterianas filamentosas, asociadas a elementos del exudado hístico3.
El diagnóstico microbiológico suele ser difícil por diversos motivos (presencia de otros microorganismos en las muestras, antibioterapia previa, etc.), aunque la incorrecta obtención y transporte en anaerobiosis de la muestra, como consecuencia de su bajo índice de sospecha clínica4,5, especialmente en los casos de localización extramandibular, constituye una de las principales causas6. Asimismo, los cultivos de esputo y hemocultivos suelen ser negativos en las formas pulmonares o diseminadas. En los casos en los que no sea posible su aislamiento microbiológico, el tratamiento con antibióticos betalactámicos se instaurará ante una clínica compatible y un estudio histopatológico morfológicamente sugerente de infección por bacterias del género Actinomyces7. El diagnóstico diferencial debe establecerse con los tumores anexiales, los quistes infundibulares, las metástasis cutáneas u otros cuadros causados por agentes productores de actinomicetomas, como Nocardia spp. o Streptomyces somaliensis.
Diversos antibióticos son activos frente a Actinomyces sp., aunque los betalactámicos (penicilina, ampicilina, amoxicilina, cefalosporinas) constituyen los fármacos de primera elección. En los pacientes alérgicos puede emplearse clindamicina, doxiciclina o macrólidos. De forma asociada, siempre que se trate de lesiones accesibles, se realizará el drenaje quirúrgico de las mismas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.