Un neonato sano de 12 horas de vida, de origen ecuatoriano y sin antecedentes familiares de melanoma ni otras neoplasias destacables, fue remitido para la valoración de una lesión ungueal congénita situada en el tercer dedo de la mano izquierda. El paciente no había sufrido ningún traumatismo obstétrico ni posnatal en el dedo afecto.
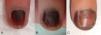
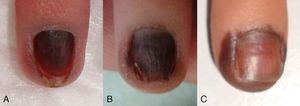
La exploración física mostraba una coloración homogénea marrón-eritematosa que afectaba a la totalidad de la superficie ungueal (fig. 1A). En el estudio dermatoscópico se observaban glóbulos negros linealmente dispuestos sobre el fondo marrón de la lámina ungueal, y destacaba una pigmentación gris periungueal con glóbulos marrones (fig. 2A). La correlación clínico-dermatoscópica sugería como diagnóstico más probable un nevus melanocítico de la matriz ungueal, aunque en ese momento no permitía excluir otras lesiones melanocíticas o una hemorragia. Entre las distintas opciones diagnósticas y terapéuticas posibles se optó por una vigilancia estrecha de la lesión, dada la aparente naturaleza benigna de la misma.
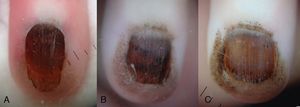
A. La dermatoscopia inicial puso de manifiesto la presencia de glóbulos pigmentados en la lámina ungueal y en la piel periungueal proximal. B. A los 2 meses se observaban glóbulos pigmentados sobre un fondo marrón, con líneas longitudinales finas y regulares en la lámina ungueal. C. A los 6 meses el patrón dermatoscópico permanecía estable.
Dos meses después el área pigmentada sobrepasaba la superficie de la placa ungueal y afectaba de forma evidente la piel periungueal (fig. 1B). En ese momento el estudio dermatoscópico evidenciaba glóbulos pigmentados sobre un fondo marrón claro en la piel periungueal, mientras que la placa ungueal mostraba líneas longitudinales estrechas y regulares con glóbulos de pigmento negro distribuidos fundamentalmente en el tercio distal de la misma (fig. 2B).
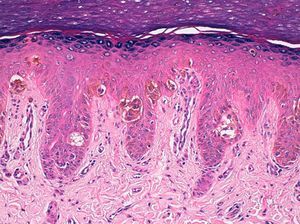
Se decidió realizar una biopsia-punch del hiponiquio que mostró una proliferación melanocítica juntural de aspecto benigno, con melanocitos dispuestos en nidos y células aisladas intraepidérmicas (fig. 3). El estudio histológico de un fragmento distal de la lámina ungueal demostró la presencia de depósitos melánicos. El diagnóstico final fue de nevus melanocítico congénito acral periungueal y subungueal. Tras 6 meses de seguimiento el componente névico periungueal se observa de un modo más evidente y el tamaño de la lesión permanece estable (fig. 1C y fig. 2C).
Hiperplasia epidérmica y proliferación de melanocitos de núcleo pequeño, sin atipia ni pleomorfismo, dispuestos en nidos de tamaño variable en la porción inferior del epitelio y también en forma de células individuales con patrón pagetoide en los niveles altos del epitelio (hematoxilina-eosina x 100).
El NMC periungueal y subungueal es una entidad muy infrecuente de la que existen solo 2 casos previamente descritos en la literatura1,2.
Clínicamente se presenta como una pigmentación homogénea de la lámina ungueal1,2. El NMC suele aumentar de tamaño y afectar la piel periungueal, lo que apoya el diagnóstico de lesión melanocítica pigmentada1,2. Nuestro caso es el primero en el que se describen las características dermatoscópicas de este tipo de lesiones. En el estudio dermatoscópico se observaba un patrón similar al de los NMC de otras localizaciones, con una pigmentación homogénea sobre la que destacaban glóbulos pigmentados de tamaño y distribución irregular3. La melanoniquia total y la presencia de glóbulos en el NMC subungual se deben a la participación de la epidermis del lecho ungueal en la formación de una parte de la lámina ungueal, mientras que las pequeñas líneas longitudinales se explican por la afectación de la matriz ungueal4.
A diferencia de la histopatología habitual de los NMC, en la que predomina un componente dérmico, los NMC subungueales y periungueales se caracterizan por ser proliferaciones melanocíticas fundamentalmente junturales. En nuestro caso existían además melanocitos aislados intraepidérmicos.
El diagnóstico diferencial debe considerar entidades de orígenes variados tales como lesiones melanocíticas (lentigo ungueal, nevus de matriz ungueal, nevus azul subungueal, melanoma acral ungueal), pigmentación étnica, pigmentación por fármacos, trastornos endocrinológicos, traumatismos y hemorragias5. El estudio histológico de la lámina ungueal permite establecer de forma fácil y no traumática el origen melánico o hemático de los depósitos pigmentarios ungueales. En los NMC subungueales la presencia inicial de pigmento periungueal proximal puede confundirse con el signo de Hutchinson o pseudo-Hutchinson propios de los melanomas acrales y nevus de la matriz ungueal respectivamente6. No obstante, la ausencia de una melanoniquia estriada abigarrada y la presencia de glóbulos pigmentados son hallazgos que van más a favor del diagnóstico de NMC.
A menudo el estudio histológico de las lesiones melanocíticas acrales y subungueales, sobre todo en los casos pediátricos, no permite excluir el diagnóstico de melanoma, tanto por la toma de biopsias parciales como por las características particulares de los nevus melanocíticos acrales infantiles, que pueden presentar atipia nuclear aislada e incluso distribución pagetoide de algunos melanocitos7. Por ello, ante una melanoniquia con características sugestivas de malignidad (banda de pigmento ancha, signo de Hutchinson, características dermatoscópicas irregulares, paciente de piel oscura) la lesión debe ser totalmente extirpada5,7,8.
Así pues, el manejo de las lesiones pigmentadas ungueales está condicionado por la sospecha del poco frecuente, aunque muy grave, melanoma lentiginoso acral infantil9,10. El seguimiento dermatoscópico y clínico debería reservarse para lesiones con signos de bajo riesgo (bandas estrechas, características dermatoscópicas regulares, ausencia de modificaciones en el tiempo). En estos casos el seguimiento periódico exhaustivo (mediante estudio dermatoscópico y almacenaje de imágenes) parece la opción más adecuada, ya que evita las potenciales secuelas estéticas y funcionales de una exéresis/biopsia5,7,8.
En conclusión, presentamos el tercer caso de NMC subungueal y periungueal descrito en la literatura. El conocimiento de esta entidad puede contribuir a evitar tratamientos agresivos (exéresis amplia, amputación) derivados del sobrediagnóstico de melanoma acrolentiginoso infantil.
Al Dr. Antonio Torrelo, del Hospital Niño Jesús de Madrid.