La presencia de pústulas generalizadas en un neonato conduce habitualmente a la sospecha de un cuadro infeccioso grave. Sin embargo, existen también pustulosis neonatales de carácter inflamatorio y benigno. Presentamos un caso de melanosis pustulosa transitoria del recién nacido (MPTRN), un cuadro autolimitado que afecta a neonatos a término y se caracteriza por la aparición de múltiples pústulas estériles, distribuidas por toda la superficie corporal.
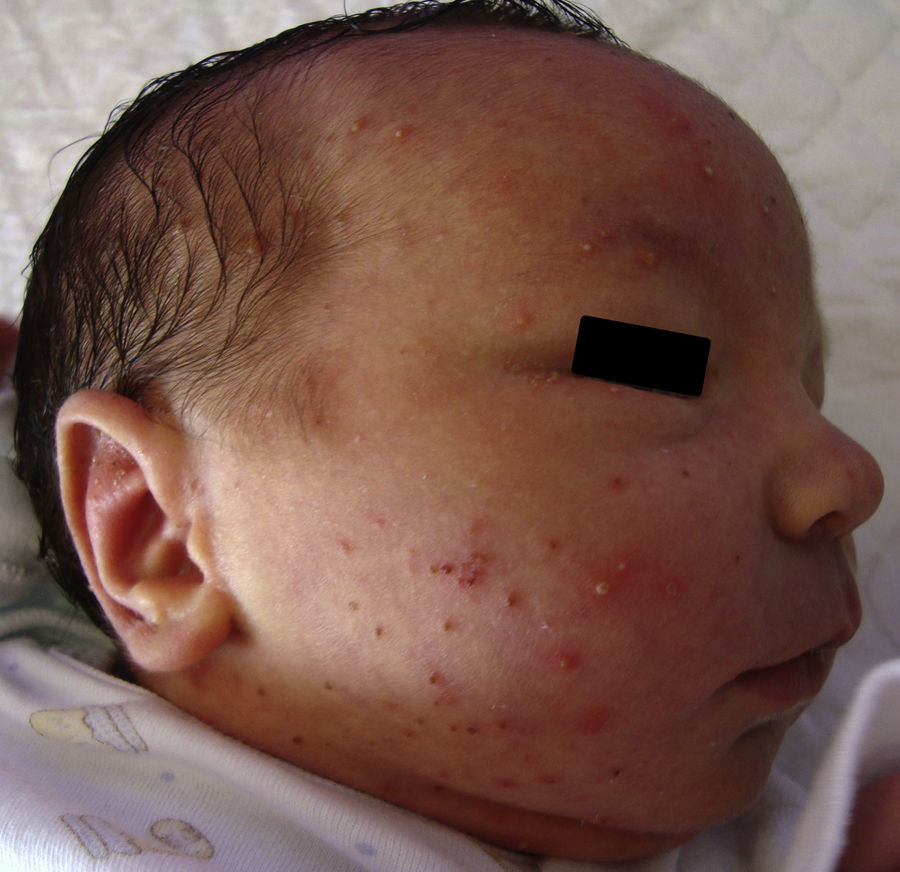
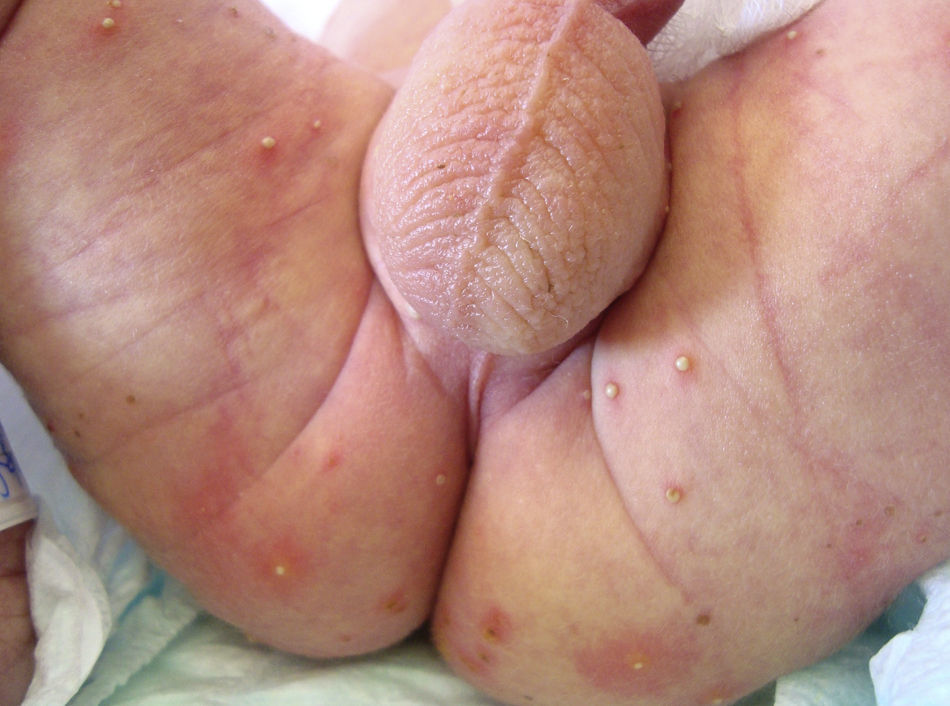
Se trata de un neonato varón nacido a término fruto de un embarazo normal y parto por cesárea, remitido desde Pediatría a las 12 horas de vida para valorar una erupción cutánea vesículo-pustulosa presente desde el nacimiento. A la exploración se observaban numerosas pústulas sobre piel normal, de 1 a 5mm de diámetro, en el cuero cabelludo, la cara, el mentón, el cuello, el tronco, las nalgas y el tercio superior de las extremidades inferiores (figs. 1 y 2). Algunas de las lesiones ya no presentaban contenido líquido y consistían en costras superficiales sobre un área de piel de coloración parduzca (fig. 2). El paciente no presentaba fiebre ni otros signos patológicos, por lo que inicialmente se sospechó una erupción pustulosa amicrobiana y se pautó como único tratamiento mupirocina tópica para evitar la sobreinfección de las lesiones. También se consideraron en el diagnóstico diferencial infecciones de transmisión vertical de etiología bacteriana (S. aureus, S. pyogenes, pseudomonas, listeriosis), fúngica (candidiasis), vírica o luética y se solicitaron diversas exploraciones complementarias dirigidas a descartar esta posibilidad. Se realizaron hemocultivos y serologías para virus herpes simple (VHS), virus varicela-zoster (VVZ), citomegalovirus y sífilis. Se tomó contenido de dos pústulas, con el que se realizó de forma urgente un test de Tzanck, una tinción de Gram y se remitió parte del exudado para cultivo microbiológico y PCR de VHS y VVZ. Las citologías (Tzanck, Gram) mostraban abundantes polimorfonucleares y células epiteliales normales sin signos citológicos de proceso infeccioso. Los resultados de las otras exploraciones fueron normales o negativos. A las 48 horas del inicio del cuadro persistían escasas pústulas, las lesiones previas mostraban una descamación periférica y el neonato presentaba un estado general excelente. A los 4 días el cuadro cutáneo estaba resuelto y solo se observaban máculas hiperpigmentadas en las áreas donde se habían localizado las pústulas. Con estos datos se llegó al diagnóstico final de MPTRN.
La MPTRN es un trastorno infrecuente, con una prevalencia global menor a un 1% de todos los recién nacidos1–3. Afecta a ambos sexos por igual y es más habitual en la raza negra, donde presenta una incidencia del 4,4%3,4. Su etiología es desconocida y no se ha asociado a infecciones maternas ni a la exposición a sustancias tóxicas4,5.
Clínicamente, se caracteriza por la aparición de vesículas y pústulas sobre una piel sana (no eritematosa)4,5. Las localizaciones más frecuentes son la frente, sien, mejillas, cuello, espalda y las nalgas, con excepcional afectación de palmas y plantas2,4. Las lesiones iniciales suelen resolverse durante las primeras 2 semanas de vida de forma espontánea, sin requerir ningún tratamiento. Las pústulas se rompen y dejan máculas hiperpigmentadas, con un collarete descamativo, que persisten varias semanas o incluso meses4,6. El cuadro no asocia manifestaciones sistémicas7.
El diagnóstico se basa en los datos clínicos y el despistaje de otros procesos patológicos de mayor gravedad que requieren tratamiento antibiótico urgente. La realización de una biopsia cutánea no es habitualmente necesaria. La MPTRN puede simular diversas erupciones cutáneas neonatales tales como eritema tóxico del recién nacido (ETRN), acné neonatorum o foliculitis pustulosa eosinofílica, pero lo fundamental ante un cuadro clínico de estas características es descartar una infección sistémica1,3,8,9. A diferencia de la MPTRN, en el ETRN las pústulas asientan sobre una base de piel eritematosa y puede existir eosinofilia periférica. Histológicamente, la MPTRN presenta pústulas subcórneas o intraepidérmicas compuestas fundamentalmente por neutrófilos, lo que permite el diagnóstico diferencial con el ETRN, donde predominan los eosinófilos1,3,7,10.
Como conclusión, queremos destacar que la MPTRN es un trastorno benigno sin manifestaciones sistémicas y que no requiere ningún tratamiento. Esta entidad se confunde con procesos infecciosos graves, por lo que los pacientes con MPTRN pueden recibir tratamientos antibióticos empíricos o ser sometidos a exploraciones invasivas. Consideramos que el conocimiento por parte del pediatra y del dermatólogo de la MPTRN es fundamental para evitar pruebas complementarias y tratamientos innecesarios.