INTRODUCCIÓN
El término larva migrans cutánea se aplica a la infestación de la piel por larvas de helmintos. El cuadro clínico se caracteriza por lesiones serpiginosas que avanzan por uno de sus extremos. Es un proceso endémico en las áreas tropicales y subtropicales en el tercer mundo, si bien su frecuencia ha ido aumentando en los países desarrollados a medida que la posibilidad de viajar a estas zonas geográficas se ha incrementado.
PACIENTES Y MÉTODO
Presentamos 8 pacientes con un cuadro típico de esta entidad, visitados en nuestro servicio durante el período de tiempo comprendido entre los años 1990 y 2001.
Se trata de 4 mujeres y 4 varones con edades comprendidas entre los 22 y los 45 años (edad media: 31 años). En 4 de ellos se realizó una biopsia cutánea. La primera visita de control se realizó a los 7 días del diagnóstico y se efectuó un nuevo control a las tres semanas con el fin de conocer la respuesta al tratamiento.
RESULTADOS
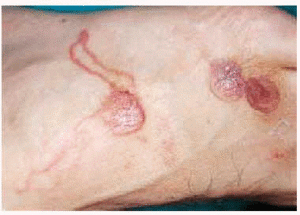
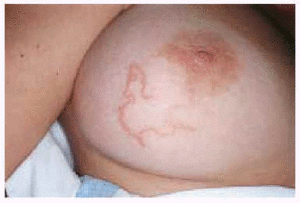
En la tabla 1 se recogen las principales características epidemiológicas, clínicas y microscópicas de los 8 pacientes. En todos los casos se pudo recoger el antecedente de un viaje reciente a zonas endémicas de la enfermedad, excepto en uno, que únicamente refería contacto cotidiano con perros. La localización más frecuente fue el pie (4 casos) (figs. 1 y 2), seguida de la mama (2 casos) (fig. 3). El tiempo medio de evolución de las lesiones antes de la consulta fue de 24,3 días. En cuanto al tratamiento en los pacientes tratados con tiabendazol (tres casos) y con albendazol (tres casos) se observó la curación de las lesiones a los 7 días. Un paciente recibió tratamiento con mebendazol durante tres días, pero las lesiones progresaron, por lo que a las dos semanas se administró tiabendazol, consiguiendo la curación clínica. En un caso no fue necesario realizar tratamiento alguno, ya que la lesión curó tras la biopsia cutánea.
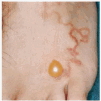
Fig. 1.--Lesión serpiginosa y eritematosa localizada en el pie con ampolla en su extremo.
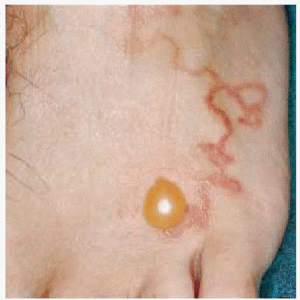
Fig. 2.--Múltiples lesiones de larva migrans cutánea en el dorso del pie.
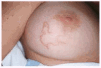
Fig. 3.--Trayecto serpiginoso localizado en la mama.
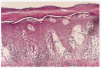
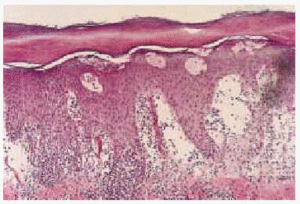
En 4 pacientes se realizó una biopsia cutánea y en todos ellos los hallazgos fueron similares (fig. 4). Se observaron espacios redondeados y relativamente delimitados en las capas altas y medias de la epidermis. En estos espacios, además de la espongiosis y del exudado de aspecto fibrinoide, se observaban abundantes eosinófilos y queratinocitos necróticos en la periferia. Las lesiones coincidían en algún momento con la zona del infundíbulo folicular, existiendo entonces perifoliculitis y edema perifolicular intenso rico en eosinófilos. En la dermis se observó un edema muy importante y un infiltrado inflamatorio crónico con abundantes eosinófilos. En un caso se pudo comprobar la presencia de restos del parásito en la dermis profunda.
Fig. 4.--Histopatología. Espacios redondeados intraepidérmicos correspondientes al túnel parasitario.
DISCUSION
La larva migrans cutánea es una enfermedad que se desarrolla en la piel humana tras el contacto con larvas de ciertos nematodos que parasitan animales. El parásito más comúnmente implicado es el Ancylostoma braziliense (perros, gatos y felinos), aunque también se han observado otros como A. caninum (perros, en América), A. ceylonicum, A. tubaeforme (perros y gatos), Uncinaria stenocephala (perros en Europa), Bunostomum phlebotomum (ganado vacuno), Gnastostoma spinigerum, hispidum (gatos, perros, cerdos y felinos) y Pelodera strongyloides. Además puede ser producida por larvas de A. duodenale y Necator americanus, parásitos humanos.
Su distribución predomina en las zonas húmedas y calientes, sobre todo de las áreas tropicales y subtropicales. Los huevos de los nematodos son excretados con las heces, generalmente de perros y gatos. Maduran hacia la forma no infecciosa de larva rabditiforme en uno ó dos días. Crece aproximadamente durante 5 días, cuando el calor y la humedad son apropiados. Entonces se transforman en la forma infecciosa de larva filariforme, que permanece en el suelo hasta que se ponen en contacto con la piel del huésped primario (perros, gatos, etc.), en la que penetran y son transportadas vía linfática y venosa hacia los pulmones. Pasan a los alvéolos, la tráquea y son regurgitados. Maduran en el intestino del huésped y producen huevos que son excretados por las heces, completando así su ciclo vital. En ocasiones, la forma infecciosa de larva filariforme penetra en la piel humana, permanece en ésta sin completar su ciclo vital, ya que no puede atravesar la membrana basal por carecer de las enzimas necesarias para cruzarla1. Excepcionalmente puede atravesarla y producir un cuadro de larva migrans visceral. Estudios experimentales muestran que la larva penetra a través de los folículos pilosos y los orificios de las glándulas sudoríparas2.
Las zonas del cuerpo más afectadas son las que se ponen en contacto con el suelo: pies, nalgas y tronco3, como ocurrió en nuestros pacientes. A las 24-48 horas de que la larva penetre en la piel aparece en este lugar una pápula eritematosa y muy pruriginosa. Las larvas pueden permanecer inmóviles durante semanas o meses, o empiezan a migrar de inmediato, desplazándose a razón de unos 2-5 cm por día. El túnel serpiginoso y de pocos milímetros de ancho que labra a su paso se traduce en la clínica por una lesión lineal de color rojizo claro en un principio y más oscuro después. La parte más antigua de la lesión se torna seca, descamativa y costrosa, pudiendo dejar cambios discrómicos transitorios después de la curación. No es infrecuente encontrar múltiples lesiones debidas a la penetración de más de una larva como sucedió en dos de nuestros casos.
La evolución es habitualmente benigna y el proceso se autolimita por la muerte de la larva en un período de tiempo que oscila entre 1 y 3 meses en la mayoría de los casos. Las lesiones son muy pruriginosas y pueden producirse infecciones sobreañadidas por el rascamiento. El hecho de que en nuestros pacientes no se observara sobreinfección bacteriana reflejaría una buena higiene y un tratamiento precoz.
El diagnóstico es clínico y se basa en el aspecto característico de la lesión y en el interrogatorio dirigido hacia la posibilidad de un viaje reciente a una zona endémica. La biopsia no es necesaria, y además es poco rentable para localizar la larva, ya que ésta suele estar más allá de la lesión visible. Cuando se realiza la biopsia los hallazgos histológicos sugieren un proceso parasitario, ya que suelen observarse eosinófilos en la dermis superficial y unos espacios vacíos redondeados a una altura semejante en la epidermis, que corresponden al túnel labrado por el parásito. La existencia de queratinocitos necróticos en torno a dichos espacios también orienta hacia una causa exógena del proceso. El hallazgo de pústulas eosinófilas en los infudíbulos foliculares, junto al túnel epidérmico, podría indicar el lugar de penetración del parásito. En el interior de los túneles puede hallarse el parásito, lo que permite mediante su identificación establecer un diagnóstico de certeza; sin embargo, esto ocurre en pocos casos, por lo que el reconocimiento de estos cambios secundarios al paso del parásito es muy importante para el diagnóstico4.
El diagnóstico diferencial de la larva migrans cutánea debe establecerse con la larva currens, la larva migrans visceral, miasis, escabiosis5, fitofotodermatitis y el eritema crónico migrans. Debido a la autoinfestación desde el recto humano a la piel perianal, la larva currens (S. stercoralis) produce en esta localización bandas lineales urticariales que se distinguen de la larva migrans cutánea por la rápida extensión del surco (aproximadamente 5-10 cm/hora). El diagnóstico diferencial entre la escabiosis y la larva migrans cutánea no es siempre fácil, especialmente si esta última presenta manifestaciones atípicas en las extremidades superiores.
Las medidas preventivas consisten en el empleo de calzado y ropa que impidan el contacto con el suelo.
Respecto al tratamiento se han utilizado varios métodos para destruir la larva, como el calor o el frío local con nieve carbónica o nitrógeno líquido. Estos procedimientos son inadecuados, ya que la lesión clínica traduce la reacción inflamatoria frente a la larva, pero no se correlaciona con la localización exacta del parásito3, 6. Su uso está desaconsejado en la actualidad, ya que son procedimientos dolorosos y existen alternativas terapéuticas menos traumáticas7 y eficaces.
La aplicación local de tiabendazol al 10% o al 15% en una cura oclusiva durante tres días, o sin oclusión 4 veces al día durante una semana, ha sido el tratamiento de elección hasta hace poco, pero no está comercializado en nuestro país. Como efectos secundarios menores se ha observado ocasionalmente es- cozor, eritema o edema en el lugar de la aplicación1. La principal ventaja de este tratamiento tópico es la ausencia de efectos secundarios sistémicos6. Los inconvenientes son que no es útil en las lesiones múltiples y es incómodo, ya que requiere numerosas aplicaciones diarias durante varios días6.
El tratamiento oral se realiza con diversos derivados benzimidazólicos (tiabendazol, albendazol), cuyo mecanismo de acción es desconocido. El tiabendazol (Triasox®) por vía oral es eficaz en el 99% de los casos1. La dosis recomendada es de 25 mg/kg/12 horas durante tres días. Limita su uso la alta incidencia de efectos secundarios9 moderadamente graves, pero reversibles, que incluyen vértigo, anorexia, náuseas, cefalea, vómitos y diarrea1, 10, 11. También se ha descrito el desarrollo de eritema multiforme, necrólisis epidérmica tóxica, convulsiones y alteraciones mentales12.
El albendazol (Escazole®), que se administra en dosis única de 400 mg/día o 200 mg/12 horas13, 14 durante tres días, produce una rápida mejoría en 24 horas y la completa resolución de las lesiones en una o dos semanas1. Sin embargo, la recurrencia después de tres días de tratamiento ha sido descrita en infestaciones graves15. Puede ocasionar trastornos gastrointestinales leves. Otros efectos indeseables tales como alopecia transitoria, alteración de la bioquímica hepática, neutropenia y fiebre, aparecerían en tratamientos prolongados como los que precisa el quiste hidatídico12, 16, 17.
Recientemente se ha ensayado como tratamiento oral la ivermectina18, administrada en un sola dosis de 200 µg/kg de peso (12 mg)19, sin que se hayan descrito efectos secundarios. En este estudio, el 100% de los 10 pacientes tratados con ivermectina curaron sin evidencia de recidiva20. Otros fármacos que se han utilizado son la clorfeniramina, dietilcarbamacina y el mebendazol, con resultados variables.
CONCLUSIONES
La larva migrans cutánea es un proceso con una expresión clínica característica de fácil reconocimien-to, que además aparece en un paciente que acaba de regresar de un viaje a una zona tropical o subtropical. En cuanto al tratamiento, tanto el albendazol como la ivermectina muestran una eficacia y tolerancia similar en el tratamiento de la larva migrans cutánea, y probablemente debamos considerarlos como el tratamiento de elección.