Las metástasis en tránsito en pacientes con melanoma cutáneo son un tipo especial de metástasis que se han asociado a diferentes factores pronósticos adversos. Recientemente se ha sugerido que la técnica de la biopsia selectiva del ganglio centinela (BSGC) podría aumentar la incidencia de metástasis en tránsito, por lo que en este trabajo nos proponemos analizar dicha relación y los factores de riesgo de aparición de dichas metástasis.
Material y métodosSe analizó de forma prospectiva una cohorte de 404 pacientes con melanoma cutáneo de la Unidad de Melanoma del Hospital San Cecilio (Granada). Para el análisis estadístico se utilizó el programa estadístico SPSS 15.0 y Epidat 3.1, usando el test Chi-cuadrado y el test exacto de Fisher.
ResultadosDe los 93 (23%) pacientes que presentaron recidiva en algún momento de la evolución, 28 (6,9%) fueron metástasis en tránsito. La aparición de metástasis en tránsito se relacionó de forma positiva con la edad superior a 50 años, mayor espesor de Breslow y nivel de Clark, presencia de ulceración, positividad de la BSGC, y presencia de otro tipo de recidiva (local, ganglionar o a distancia). No hubo relación entre el tratamiento quirúrgico recibido o la realización de la BSGC y la presencia de metástasis en tránsito.
DiscusiónLos factores de riesgo para la aparición de recidivas en general y de metástasis en tránsito en particular son los mismos, y coinciden con otros datos de mal pronóstico. Esto, unido a que las metástasis en tránsito son mucho más frecuentes en el grupo con BSGC positiva y que no se relacionan con la técnica en sí, nos hace pensar que la aparición de este tipo de metástasis se debe a características adversas de la biología tumoral del melanocito, más que a una influencia de la técnica quirúrgica.
In-transit metastases have been associated with the presence of various negative prognostic factors in patients with cutaneous melanoma. It has recently been suggested that sentinel lymph node biopsy (SLNB) may lead to an increase in the incidence of this particular type of metastasis. In this study, we analyzed risk factors for the appearance of in-transit metastasis and its potential association with the use of SLNB.
Material and methodsA prospective study was undertaken in a cohort of 404 patients with cutaneous melanoma seen in the melanoma unit of Hospital San Cecilio in Granada, Spain. Statistical analysis was performed with SPSS 15.0 and Epidat 3.1 using the χ2 and Fisher exact tests.
ResultsOut of 93 (23%) patients with recurrence at any time, 28 (6.9%) had in-transit metastases. The occurrence of in-transit metastasis was associated with age greater than 50 years, greater Breslow depth and Clark level, the presence of ulceration, positive SLNB, and the presence of other types of recurrence (local recurrence, lymph node metastasis, or distant metastasis). There was no relationship between surgical treatment or performing SLNB and the presence of in-transit metastasis.
ConclusionsThe risk factors for in-transit metastasis are the same as those for any type of recurrence and coincide with factors linked to poor prognosis. Given that in-transit metastases are much more common in patients with positive SLNB, while the technique itself is not linked to their occurrence, these findings suggest that the appearance of in-transit metastasis is linked to biological characteristics of the tumor cells rather than an influence of the surgical technique.
En la historia natural del melanoma cutáneo, la progresión de la enfermedad se puede producir por invasión local o por diseminación hematógena o linfática, originando metástasis viscerales o ganglionares respectivamente. Un tipo especial de las mismas son las metástasis en tránsito, que se definen como aquellas metástasis, únicas o múltiples, que se producen entre el tumor primitivo y su área de drenaje linfático correspondiente. Estas metástasis podrían producirse por células tumorales que, en el camino a los ganglios linfáticos regionales, «escapan» de los vasos linfáticos y metastatizan en la piel, tejido celular subcutáneo, o incluso en los ganglios intermedios, dando lugar a metástasis clínicamente muy características. Para algunos autores1,2, estas metástasis son más frecuentes en pacientes a los que se les ha realizado una linfadenectomía o la técnica de la biopsia selectiva del ganglio centinela (BSGC), ya que el estasis linfático resultante favorecería ese «escape» de células de melanoma de los vasos linfáticos para dar lugar a metástasis en el trayecto entre el tumor primitivo y los ganglios regionales.
Dado que actualmente la BSCG está incluida en la mayoría de protocolos de manejo de pacientes con melanoma cutáneo, en este estudio se pretende analizar los factores de riesgo para metástasis en tránsito y su relación con la técnica de la BSGC.
Material y métodosEstudio prospectivo que incluye todos los pacientes con melanoma cutáneo que consultaron en la Unidad de Melanoma del Hospital San Cecilio de Granada (España) durante los años 2003 a 2006, excluyendo únicamente a los pacientes con melanoma in situ y a los que presentaban metástasis en el momento del diagnóstico. La muestra incluyó 404 pacientes con melanoma cutáneo, y a cada paciente se le aplicó el mismo protocolo terapéutico y de recogida de datos. Se incluyeron datos demográficos (nombre, apellidos, sexo y edad), clínicos (fecha del diagnóstico, localización, forma clínica, tratamiento recibido), datos anatomopatológicos (espesor de Breslow, nivel de Clark, presencia o no de ulceración, presencia o no de satelitosis microscópica), y datos evolutivos (recurrencias locales, ganglionares o a distancia, aparición de metástasis en tránsito, y periodo de seguimiento).
Dado que en la bibliografía consultada no se ha encontrado uniformidad en la definición de metástasis en tránsito, en este estudio se han considerado los siguientes conceptos:
- -
Recidiva local: reaparición del tumor en la cicatriz de la extirpación del tumor primario.
- -
Satelitosis: metástasis alrededor del tumor primario pero a menos de 2cm de distancia del mismo.
- -
Metástasis en tránsito: metástasis, única o múltiples, en el trayecto entre el tumor primitivo y el área ganglionar de drenaje.
Con los datos recogidos realizamos un análisis descriptivo bivariante, y estratificado mediante los paquetes estadísticos SPSS 15.0® para Windows, y EpiDat 3.1®. Los test utilizados fueron el test chi-cuadrado y el test exacto de Fisher. Se consideró significativo un valor de p < 0,05.
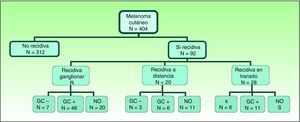
ResultadosDe los 404 casos de melanoma cutáneo, 93 (23%) presentaron algún tipo de recidiva durante el periodo de seguimiento (media 18,06 meses). En la figura 1 se expone la distribución de los pacientes de nuestra cohorte. La prevalencia global de metástasis en tránsito fue del 6,9%, siendo mucho mayor en los pacientes con BSGC positiva (22,9%) que en los que fue negativa (3,5%) o en los que no fueron sometidos a la técnica (5,8%) (tabla 1). El intervalo medio libre de metástasis en tránsito fue de 8,93 meses. De los pacientes que presentaron algún tipo de recidiva, el 70% tuvieron como primer lugar de diseminación los ganglios linfáticos regionales.
En la tabla 2 se recogen las características de los pacientes que presentaron recidiva, y se comparan con los que no recidivaron. Puede observarse como los pacientes con recidiva presentaron melanomas con un Breslow medio superior (3,68 mm), un mayor nivel de Clark (54,8% eran de nivel IV-V), un mayor porcentaje de ulceración (55,9%), y una mayor proporción de melanomas nodulares (MN, 43 frente a un 18,7%). Se obtuvo significación estadística en las siguientes variables: edad superior a 50 años, hombre, mayor índice de Breslow y nivel de Clark, ulceración, forma anatomoclínica y la presencia de satelitosis. Tan solo se mantuvo sin significación estadística la localización del melanoma primario.
Características de los pacientes con y sin recidiva
| Recidiva sí | Recidiva no | p | |||
| N | % | N | % | ||
| Edad | 0,026 | ||||
| <50 años | 33 | 35,5 | 151 | 48,7 | |
| >50 años | 60 | 64,5 | 159 | 51,3 | |
| Media, años | 56,1 | 52,1 | |||
| Sexo | |||||
| Hombre | 56 | 60,2 | 146 | 47,1 | 0,025 |
| Mujer | 37 | 39,8 | 164 | 52,9 | |
| Localización del melanoma primario | |||||
| Cabeza | 12 | 12,9 | 48 | 15,5 | N.S. |
| Cuello | 1 | 1,1 | 4 | 1,3 | |
| Extremidad inferior | 34 | 36,6 | 89 | 28,7 | |
| Extremidad superior | 7 | 7,5 | 55 | 17,7 | |
| Oculto | 1 | 1,1 | 1 | 0,3 | |
| Tronco | 38 | 40,9 | 113 | 36,5 | |
| Forma anatomoclínica | |||||
| ? | 4 | 4,3 | 7 | 2,3 | <0,001 |
| LMM | 2 | 2,2 | 26 | 8,4 | |
| MES | 36 | 38,7 | 202 | 65,2 | |
| MLA | 10 | 10,8 | 13 | 4,2 | |
| MN | 40 | 43,0 | 58 | 18,7 | |
| Otros | 1 | 1,1 | 4 | 1,3 | |
| BRESLOW | |||||
| ? | 6 | 6,5 | 11 | 3,5 | <0,001 |
| <1 mm | 12 | 12,9 | 180 | 58,1 | |
| 1-2 mm | 13 | 14,0 | 59 | 19,0 | |
| 2-4 mm | 24 | 25,8 | 40 | 12,9 | |
| >4 mm | 38 | 40,9 | 20 | 6,5 | |
| Media | 3,68 mm | 1,46 mm | |||
| CLARK | |||||
| ? | 9 | 9,7 | 22 | 7,1 | <0,001 |
| II | 4 | 4,3 | 98 | 31,6 | |
| III | 29 | 31,2 | 129 | 41,6 | |
| IV | 35 | 37,6 | 51 | 16,5 | |
| V | 16 | 17,2 | 10 | 3,2 | |
| ULCERADO | |||||
| ? | 7 | 7,5 | 10 | 3,2 | <0,001 |
| NO | 34 | 36,6 | 236 | 76,1 | |
| SI | 52 | 55,9 | 64 | 20,6 | |
| SATELITOSIS | |||||
| NO | 88 | 94,6 | 306 | 98,7 | 0,019 |
| SI | 5 | 5,4 | 4 | 1,3 | |
| TOTAL | 93 | 100,0 | 311 | 100 | |
?: forma anatomoclínica desconocida; LMM: lentigo maligno melanoma; MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acral; MN: melanoma nodular; N.S.: no significativo.
Posteriormente se analizaron mediante tablas de contingencia distintos factores para ver su relación con la aparición de metástasis en tránsito. Se obtuvo significación estadística para la edad mayor de 50 años, el espesor de Breslow, el nivel de Clark, la presencia de ulceración y la presencia de recidivas locales, ganglionares o a distancia (tabla 3). Respecto al espesor de Breslow, el riesgo relativo (RR) se incrementaba en gran medida con el espesor, siendo de 10,72 para el grupo de 1-2mm, 18,09 para el de 2-4mm, y de 53,24 para los melanomas de >4mm, tomando como nivel de referencia el espesor de >1mm. Por otro lado, los melanomas con mayores niveles de Clark (IV-V) tuvieron un RR de 2,91 con respecto a niveles más bajos, y la presencia de ulceración se asoció con un RR de 5,54. También hubo asociación significativa entre la presencia de metástasis en tránsito y otro tipo de recidivas, tanto locales, como ganglionares o a distancia.
Análisis de factores que influyen en la aparición de metástasis en tránsito
| RR | IC 95% | P | |
| Sexo | |||
| Hombre | 1,23 | 0,90-1,69 | N.S. |
| Edad | |||
| >50 años | 3,84 | 1,49-9,91 | 0,002 |
| Localización del melanoma primario | |||
| Cabeza/cuello | 2,81 | 0,59-13,44 | N.S. |
| Extremidad superior | 1,00 | - | |
| Extremidad inferior | 2,77 | 0,63-12,12 | |
| Tronco | 1,84 | 0,41-8,30 | |
| Forma anatomoclínica | |||
| LMM | 2,34 | 0,51-10,75 | N.S. |
| MES | 1,00 | - | - |
| MLA | 7,39 | 2,54-21,43 | <0,001 |
| MN | 4,51 | 1,85-10,96 | 0,0003 |
| BRESLOW | |||
| <1 mm | 1,00 | - | - |
| 1-2 mm | 10,72 | 1,21-94,33 | 0,0073 |
| 2-4 mm | 18,09 | 2,22-147,46 | 0,0002 |
| >4 mm | 53,24 | 7,21-392,95 | <0,001 |
| CLARK | |||
| IV-V | 2,91 | 1,40-6,02 | 0,002 |
| ULCERADO | |||
| SI | 5,54 | 2,50-12,31 | <0,001 |
| SATELITOSIS | |||
| SI | 1,62 | 0,24-10,68 | N.S. |
| Tratamiento realizado | |||
| Excisión | 1,0 | - | - |
| Excisión+BSGC | 1,65 | 0,75-3,61 | N.S. |
| Excisión+linfadenenctomía | 3,38 | 0,82-13,97 | N.S. |
| Recidiva local | |||
| SI | 10,88 | 5,77-20,52 | <0,001 |
| Metástasis ganglionar | |||
| SI | 8,16 | 3,93-16,6994 | <0,001 |
| Metástasis a distancia | |||
| SI | 3,20 | 1,22-8,34 | 0,018 |
| BSGC | |||
| SI | 1,35 | 0,65-2,82 | N.S. |
| BSGC | |||
| Positivo | 6,37 | 2,48-16,35 | <0,001 |
BSGC: biopsia selectiva del ganglio centinela; LMM: lentigo maligno melanoma; MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acral; MN: melanoma nodular.
Con el objetivo de estudiar la relación entre el tratamiento recibido y la presencia de metástasis en tránsito, se compararon los tres grupos de tratamiento (excisión amplia vs excisión+BSGC vs excisión+linfadenectomía), obteniéndose un resultado estadísticamente no significativo. Se analizó la relación entre la realización de la BSGC (globalmente, independientemente del resultado) y la aparición de metástasis en tránsito, sin que se hallase una relación estadísticamente significativa. El resultado positivo de la BSGC sí que se asoció a un incremento del riesgo relativo de aparición de metástasis en tránsito (RR 6,37, IC 95% 2,48-16,35).
Para evitar factores de confusión que pudieran interferir en el presente estudio, se realizó adicionalmente un análisis estratificado en función de distintas variables (edad, sexo, Breslow, Clark, forma anatomoclínica, presencia de ulceración y localización) para ver la relación entre la técnica de la BSGC y la aparición de metástasis en tránsito. De nuevo se obtuvo un resultado no significativo en todos los grupos excepto en los subgrupos de lentigo maligno melanoma (LMM) y nivel de Clark I-III. De estos dos subgrupos, en el test de Fisher solo se mantuvo la significación en el nivel de Clark I-III.
DiscusiónLas metástasis en tránsito son un subtipo especial de metástasis asociadas a un mal pronóstico en los pacientes con melanoma cutáneo. Su prevalencia global de aparición varía mucho en función de los estudios, con cifras que varían de un 2,5 a un 23%1–6. Esta variabilidad en la prevalencia se justifica en parte por la falta de criterios a la hora de definir metástasis en tránsito, recidivas locales, y satelitosis, que hace que en muchos estudios se engloben a todas ellas como recidivas regionales/en tránsito. Sin embargo, si nos atenemos estrictamente a la definición de metástasis en tránsito, es decir, aquellas situadas a más de 2cm de la cicatriz de la extirpación previa, y dispuestas en el trayecto hacia el área ganglionar de drenaje, vemos que los trabajos que así las consideran comunican frecuencias mucho menores3,4, y más en consonancia con los datos obtenidos en el presente estudio (un 6,9%). Debido a que las recidivas locales resultan a menudo de una extirpación incompleta del tumor primitivo y tienen un mejor pronóstico que las verdaderas metástasis en tránsito, resulta lógico excluirlas de nuestro análisis. En cuanto al pronóstico, en este estudio no se han analizado datos de supervivencia, pero sí que existe asociación entre la presencia de metástasis en tránsito y la aparición de recidivas locales, ganglionares y metástasis a distancia, lo cual ya es en sí mismo un dato de mal pronóstico que muy probablemente se asocie a una pobre supervivencia. Otros estudios describen una supervivencia a los cinco años que oscila entre un 12 y un 54%3,4.
La mayor parte de las metástasis en tránsito de nuestra serie aparecieron durante el primer año después del diagnóstico. Otros autores refieren una mayor incidencia en los primeros tres años4; sin embargo, en nuestro caso y aunque el periodo de seguimiento medio fue de 3 años, la gran mayoría se diagnosticaron poco después del diagnóstico inicial, con una media de casi 9 meses. Se podría argumentar que con un mayor periodo de seguimiento se podrían haber diagnosticado más casos, pero tal y como se ha comentado previamente, la incidencia de metástasis en tránsito de nuestra cohorte es muy similar a la de otras series con mayor número de pacientes y con seguimientos más prolongados.
Hasta la fecha, existen algunos trabajos que han intentado estudiar qué factores pueden influir en la aparición de metástasis en tránsito. Una de las series más grandes y exhaustivas corresponde al estudio de Pawlik et al3, que incluye 1.395 pacientes y en la que encontraron una incidencia de metástasis en tránsito de un 6,6%. Estudiaron distintas variables relativas a los pacientes y a las características del tumor primario, encontrando significación estadística para la edad > 50 años, la localización en extremidades inferiores, el espesor de Breslow, la presencia de ulceración, y para la positividad del ganglio centinela. No estudiaron concretamente una posible influencia de la técnica de la BSGC en la aparición de dichas metástasis en tránsito, ya que en su serie todos los pacientes fueron sometidos a la BSGC, pero los autores argumentan que el hecho de que este tipo de metástasis se asocie especialmente con la positividad de la BSGC apoya la teoría de que dependen más de la biología tumoral que de la técnica quirúrgica.
Existen varios factores que se han asociado en nuestro estudio con la aparición de metástasis en tránsito, como la presencia de ulceración, un mayor espesor de Breslow, un mayor nivel de Clark, las formas anatomoclínicas melanoma lentiginoso acral (MLA) y melanoma nodular (MN), la edad avanzada, y la positividad de la BSGC. Es interesante observar que estos factores han sido casi exactamente los mismos que se han asociado a la presencia de recidiva de cualquier tipo en nuestra serie, y además ya habían sido descritos en la literatura3,4,7,8. Los únicos factores asociados a recidiva en general y que no mantuvieron la significación para la aparición de metástasis en tránsito fueron el sexo y la presencia de satelitosis. Sorprende este último punto, dado que las metástasis en tránsito comparten la vía de diseminación de las metástasis regionales ganglionares, pero suponemos que se debe al escaso número de satelitosis detectado en nuestra serie. Todo ello nos hace pensar que existen una serie de marcadores que se están asociando en diferentes estudios a resultados adversos (en términos de supervivencia, de recidivas, etc.) y que nos están prediciendo qué melanomas van a tener una biología tumoral adversa debido a factores intrínsecos celulares y, por tanto, un comportamiento más agresivo9.
En cuanto a la localización, en nuestro estudio ésta no ha mostrado relación estadísticamente significativa con la aparición de metástasis en tránsito, al contrario de lo descrito en otras series3,7,10,11, en las que se ha visto que los melanomas localizados en las extremidades inferiores tienen un mayor riesgo. La causa de ello permanece desconocida, aunque se ha tratado de justificar por una mayor red linfática en las piernas y tal vez por el efecto de la presión hidrostática, que contribuiría al estasis linfático y al atrapamiento de células malignas. Sin embargo, tampoco sorprende nuestro hallazgo de la ausencia de relación entre ambos factores, ya que en otras series tampoco se obtuvo significación estadística4,7,8.
La patogenia de las metástasis en tránsito continúa sin estar aclarada. Parece que las células tumorales quedarían atrapadas en los vasos linfáticos en su camino hacia el área ganglionar de drenaje correspondiente, y desde allí emigrarían a la superficie metastatizando en la piel, en el tejido celular subcutáneo, y a veces en los ganglios linfáticos. Para algunos autores1,2,12 la disrupción en el flujo linfático producida por la BSGC o por una linfadenectomía contribuiría a ese atrapamiento de células tumorales y, por tanto, facilitaría la aparición de metástasis en tránsito. Esta iatrogenia, unida a que hasta la fecha no se ha podido demostrar claramente un aumento de supervivencia asociada a la realización de la BSGC y la linfadenectomía inmediata subsecuente si ésta es positiva13–15, han hecho que muchos detractores de la técnica sean partidarios de su eliminación.
Sin embargo, por el momento los intentos de demostrar claramente la relación entre la BSGC y las metástasis en tránsito no han obtenido resultados concluyentes. Muchos de estos trabajos que intentan establecer dicha causalidad presentan importantes sesgos metodológicos. Además, si la teoría del atrapamiento linfático de las células tumorales fuera correcta, la incidencia de metástasis en tránsito en los grupos sometidos a BSGC o a linfadenectomía debería ser mucho mayor que en los pacientes a los que tan solo se les ha realizado escisión amplia. Por el contrario, en nuestro estudio no existen diferencias significativas entre la realización de la BSGC y la aparición de metástasis en tránsito.
Sí parece claro que la incidencia de metástasis en tránsito aumenta mucho en los casos en los que la BSGC es positiva, reflejando quizá una mayor agresividad tumoral, tal como apuntan algunos autores3,5,9,16, y no una influencia de la técnica en sí. De hecho, casi todas las series reflejan incidencias muy bajas en el grupo con BSGC negativa, aunque si existiese una relación directa entre la técnica y las metástasis en tránsito probablemente esas incidencias se acercarían más a las del grupo con BSGC positiva. Algunos autores justifican la mayor incidencia de metástasis en tránsito en el grupo con BSGC positiva debido a que la gran mayoría de estos pacientes son posteriormente sometidos a una linfadenectomía completa que causaría mayor disrupción del flujo linfático y, por tanto, mayor probabilidad de atrapamiento y «escape» de las células tumorales a la piel. Sin embargo, varias series con pacientes sometidos a linfadenectomía no han encontrado una incidencia aumentada de metástasis en tránsito, sino que comunican datos muy parecidos a los nuestros17, o muy ligeramente aumentados18.
Sabemos que la aparición de metástasis en tránsito se asocia casi siempre a un pronóstico pobre y a la aparición también de metástasis ganglionares o a distancia, y de hecho los factores que se asocian a metástasis en tránsito en la nuestra y en otras series3,4,7,8, son los mismos en su mayoría que los que se asocian a otro tipo de recidivas y a una peor supervivencia global. Por tanto, es de suponer que estos casos corresponderían a melanomas que, por características biológicas intrínsecas de la célula tumoral, presentan una mayor agresividad y capacidad de metastatizar a distancia, y eso explicaría por qué en la mayoría de las ocasiones el tratamiento quirúrgico en estos casos tan sólo retrasa la historia natural de la enfermedad pero no la modifica.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.