El síndrome carcinoide es un proceso infrecuente que se produce por la presencia en el organismo de niveles elevados de sustancias vasoactivas secretadas por un tumor carcinoide y no metabolizadas por el hígado, debido a diversas circunstancias, entre ellas la invasión metastásica del mismo. Se traduce en una elevación del 5-hidroxi-indol-acético en orina. Clínicamente cursa con síntomas cutáneos (episodios de rubefacción-flushing), digestivos (diarrea), respiratorios (broncoespasmo) y cardiovasculares (insuficiencia cardiaca). Describimos el caso de un paciente con síndrome carcinoide con metástasis hepáticas cuyo síntoma guía fue el edema facial, que se hizo persistente otorgándole una facies leonina muy llamativa, que respondió parcialmente al tratamiento con isotretinoína por vía oral y lanreótida intramuscular. Realizamos diagnóstico diferencial con otros cuadros que cursan con edema facial y revisamos las diversas manifestaciones cutáneas que pueden surgir en el síndrome carcinoide, destacando su importancia para realizar un diagnóstico y tratamiento precoces del proceso.
Carcinoid syndrome is a rare disorder caused when elevated levels of vasoactive substances secreted by a carcinoid tumor fail to be metabolized by the liver. This can occur for a variety of reasons including metastatic invasion of the organ. Carcinoid syndrome results in elevated levels of 5-hydroxyindoleacetic acid in the urine. Clinical manifestations include: flushing, diarrhea, bronchospasm, and heart failure. We describe a patient with carcinoid syndrome and hepatic metastases, in whom the key symptom of persistent facial edema resulted in conspicuous leonine facies; there was a partial response to treatment with oral isotretinoin and intramuscular lanreotide. Differential diagnosis was made with other conditions causing facial edema. A review is performed of the various skin manifestations of carcinoid syndrome, highlighting their role in the early diagnosis and treatment of the disorder.
La incidencia aproximada de neoplasias carcinoides se estima en un 1,5/100.000 habitantes, y menos del 10% de los pacientes afectos desarrollan un síndrome carcinoide asociado1, por tanto se trata de un proceso infrecuente. Estos tumores son de naturaleza neuroendocrina, derivan de las células enterocromafínicas y producen sustancias vasoactivas variadas (serotonina, histamina, bradiquinina, prostaglandinas, etc.) que cuando no pueden ser metabolizadas por el hígado y escapan a la circulación sistémica son las responsables del cuadro clínico que producen. Esta situación se debe a la presencia de metástasis hepáticas, a la producción de mediadores por tumores extra-abdominales o cuando grandes o múltiples tumores intraabdominales producen una excesiva cantidad de sustancias neuroendocrinas que sobrepasan el metabolismo hepático1,2.
El síndrome carcinoide se manifiesta fundamentalmente en la piel, en el tracto digestivo, en el sistema respiratorio y en el cardiovascular. Las manifestaciones cutáneas pueden agruparse en 4 categorías: episodios de rubefacción o flushing y trastornos asociados, lesiones pelagroides relacionadas con el déficit de niacina, una variante específica de esclerodermia y por último una miscelánea que incluye diversas patologías, aunque menos frecuentes1.
A continuación describimos el caso de un paciente con síndrome carcinoide a cuyo diagnóstico se llegó a través del cuadro cutáneo.
Caso clínicoSe trata de un varón de 81 años de edad. En sus antecedentes personales destaca una lobectomía pulmonar derecha hace 9 años por un tumor carcinoide bronquial maligno, del que ha permanecido en remisión durante 7 años. Es hipertenso, se encuentra en tratamiento con enalaprilo desde hace varios años y tiene un adenoma de próstata grado III.
Desde hace dos años acude de forma repetida al Servicio de Urgencias por 5 episodios de edema lingual, que en la última ocasión se acompañó de edema facial sin otra sintomatología concomitante. Fue remitido al Servicio de Alergia, donde se le realizó un estudio analítico y pruebas complementarias, llegando al diagnóstico de angioedema en probable relación con la ingesta de inhibidores de la enzima de conversión de la angiotensina (IECA), por lo que se cambió su tratamiento antihipertensivo y requirió antihistamínicos por vía oral y corticoides sistémicos, con remisión parcial de los síntomas.
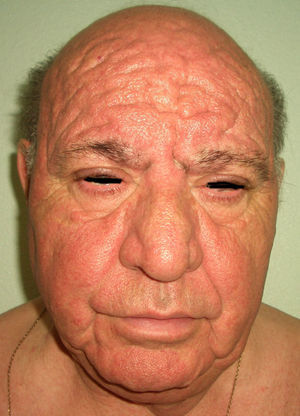
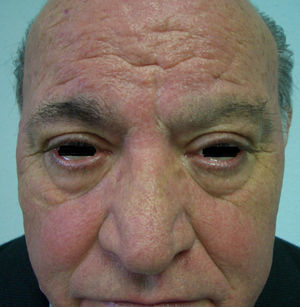
Acude a la consulta de Dermatología porque en los últimos 6 meses refiere seborrea, edema y eritema facial que se han hecho persistentes induciendo un frontofima muy llamativo que le otorga un aspecto de facies leonina. Además se observa macroglosia y engrosamiento y ptosis palpebral que le provoca disminución del campo visual (fig. 1). En la anamnesis destaca hipoacusia grave reciente, episodios diarreicos y pérdida de peso no cuantificada en este periodo. Se añade cierto grado de depresión, porque debido al cambio facial al paciente no le reconocen por la calle.
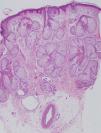
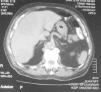
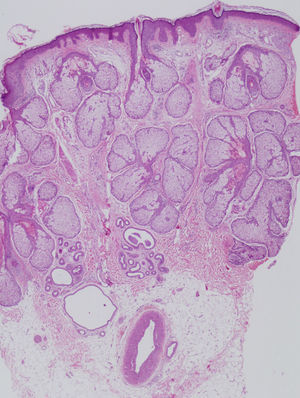
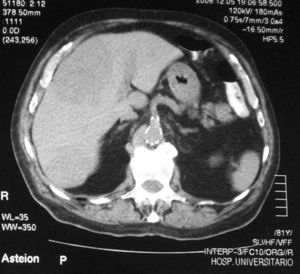
Se realizó biopsia cutánea frontal derecha que objetivó importante hiperplasia sebácea, sin otras alteraciones (fig. 2). Se solicitó analítica rutinaria añadiendo C1q inhibidor, hormonas tiroideas, autoinmunidad, marcadores tumorales, ácido vanilmandélico, catecolaminas y 5 hidroxi-indolacético (5-HIA) en orina de 24h. En los resultados destacó una discreta anemia, velocidad de sedimentación globular 70 y 5-HIA en orina muy elevado (339mg/24h con un control de 1–8,2mg/24h). En la radiografía de tórax se apreció una imagen residual parahiliar derecha, que permanecía estable respecto a controles previos. En la tomografía axial computarizada toraco-abdominal se puso de manifiesto la presencia de metástasis hepáticas no visibles en la que se realizó 8 meses antes (fig. 3). En el Servicio de Otorrinolaringología se diagnosticó una hipoacusia de conducción por edema de ambos conductos auditivos externos. En Oftalmología se objetivó una disminución del campo visual por engrosamiento palpebral. La serie ósea realizada fue normal.
Con todos estos datos se llegó al diagnóstico de síndrome carcinoide con manifestaciones cutáneas y digestivas, y se inició tratamiento con isotretinoína por vía oral, 30mg diarios, y gel limpiador facial desengrasante. Un mes después ya se constató una importante mejoría cutánea y, por tanto, anímica (fig. 4).
Con posterioridad el Servicio de Oncología instauró tratamiento con lanreótida intramuscular 120mg/28 días, que es un análogo sintético de la somatostatina y antagonista de la serotonina. En un principio disminuyeron los niveles de 5-HIA en orina, sin alcanzar la normalidad; en controles posteriores, realizados mensualmente, se mantienen elevados con una clínica cutánea oscilante, con pérdida de peso y diarrea persistente.
DiscusiónLos síntomas cutáneos no son infrecuentes en el síndrome carcinoide. Es un hecho constatado que los episodios de flushing o rubefacción crónicos, al igual que ha ocurrido en nuestro paciente, pueden llegar a hacerse permanentes, dando lugar a una rosácea grave con desarrollo de frontofima, rinofima y zigofima2. El diagnóstico diferencial hay que realizarlo con otros procesos que cursan con edema facial (tabla 1); para ello nos apoyaremos en una anamnesis detallada y en estudios analíticos y de imagen complementarios3–5.
diagnóstico diferencial de edema facial
| Procesos cutáneos | Procesos sistémicos |
| Urticaria y angioedema | Trastornos tiroideos |
| Eczemas | Hipervolemia e hipoproteinemia: insuficiencia cardiaca, insuficiencia hepática, síndrome nefrótico |
| Erupciones fotolumínicas | Medicamentos: IECA, nifedipino, rifampicina, ARA II |
| Conectivopatías: LES y DM | Síndrome de vena cava superior |
| Rosácea (síndrome de Morbihan) | Síndrome carcinoide |
| Síndrome de Merkelson Rosenthal | Feocromocitoma |
| Escleromixedema | Mastocitosis |
| Erisipelas/celulitis |
ARA II: antagonistas de los receptores de la angiotensina II; DM: diabetes mellitus; IECA: inhibidores de la enzima de conversión de la angiotensina; LES: lupus eritematoso sistémico.
En la piel también pueden surgir alteraciones pelagroides (hiperqueratosis, xerosis, descamación, glositis, hiperpigmentación) en relación con el excesivo consumo de triptófano en estos pacientes, ya que el 60% del ingerido en la dieta se metaboliza para producir serotonina y su metabolito urinario, el 5-HIA, y esto conduce a una deficiencia de niacina y proteínas que requieren el triptófano para su síntesis. La pelagra se puede prevenir con suplementos de niacina en forma de nicotinamida más que de ácido nicotínico, ya que este podría inducir episodios de flushing1,6,7.
Existe una variedad de esclerodermia asociada al síndrome carcinoide que se caracteriza por la ausencia de fenómeno de Raynaud, y por la afectación inicial de las extremidades inferiores antes que las superiores. Tampoco suele haber trastornos viscerales, excepto los cardiacos atribuibles a la fibrosis endocárdica. En su patogenia se valora las alteraciones del metabolismo del triptófano y de la serotonina, además de una predisposición genética y otros mediadores neuroendocrinos1,2.
Otras alteraciones cutáneas posibles en el síndrome carcinoide incluyen la paquidermoperiostosis con acropaquia acompañada de engrosamiento cutáneo y lesiones óseas periostóticas, que fueron descartadas en nuestro paciente8,9. En casos más evolucionados pueden surgir placas parduzcas o anaranjadas en la frente, en la espalda y en las muñecas. También pueden observarse síntomas como el prurito, lesiones urticariformes, eritema anular centrífugo, pioderma gangrenoso, liquen plano, liquen escleroatrófico, acrocianosis y, por último, metástasis cutáneas1,2,4,6,10.
La sintomatología intestinal puede preceder o coexistir con las manifestaciones cutáneas del síndrome carcinoide. Lo más frecuente es la diarrea acuosa crónica, que afectaba a nuestro paciente y que conlleva pérdida de peso1,2.
Las manifestaciones respiratorias se evidencian con broncoespasmo, disnea y tos, mientras que las cardiovasculares son consecutivas a la fibrosis del endocardio con daño valvular que puede provocar una insuficiencia cardiaca, pero en ocasiones hay episodios de taquicardia2,1.
Otros hallazgos adicionales menos frecuentes son artritis, síntomas psiquiátricos, lesiones osteoblásticas, acromegalia, neurofibromatosis, síndrome de Cushing y alteraciones oculares1,2,11.
El diagnóstico definitivo de síndrome carcinoide se establece mediante la evidencia bioquímica del exceso de producción de serotonina, que se traduce en la elevada eliminación de 5-HIA en orina tras una dieta de exclusión de tres días que evita alimentos y fármacos que puedan afectar la excreción urinaria de 5-HIA1,2.
El tratamiento de elección en estos pacientes es la resección tumoral, que no suele ser posible ya que en la mayoría de los casos el síndrome carcinoide, al igual que en nuestro paciente, supone la presencia de metástasis hepáticas. Por tanto, se recurre a un tratamiento sintomático y paliativo con corticoides sistémicos, antihistamínicos, niacina (nicotinamida), etc.; pero el tratamiento más eficaz son los antagonistas de la serotonina (metilsergida, paraclorfenilalanina, ciproheptadina, somatostatina, lanreótida). Concretamente en nuestro caso se empleó lanreótida, que es un análogo sintético de la somatostatina de acción prolongada que inhibe la secreción de mediadores por el tumor carcinoide, obteniéndose una mejoría parcial12. El tratamiento se complementa evitando factores precipitantes de flushing como los alimentos y bebidas calientes, productos picantes, chocolate, queso, tomates, nueces y alcohol. Conviene reducir el estrés emocional y las maniobras de Valsalva1,2. Algunos pacientes seleccionados mejoran mediante la embolización de la arteria hepática, que aumenta la supervivencia y disminuye los síntomas hormonales13.
El interés de este artículo reside en que la afectación cutánea fue el síntoma guía que condujo al diagnóstico de síndrome carcinoide, aunando el resto de manifestaciones sistémicas del paciente, que había acudido a varios especialistas con anterioridad (Alergia, Digestivo, Otorrinolaringología). Cabe hacer hincapié en que una buena anamnesis es fundamental, ya que nos permitió conocer la naturaleza exacta de su intervención pulmonar. Por último, destacamos la importancia de realizar un buen diagnóstico diferencial en este tipo de pacientes, sobre todo si no se conoce previamente el tumor primitivo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.