HISTORIA CLINICA
Un varón de 46 años sin antecedentes familiares ni personales de interés que trabaja como operario en una empresa de embutidos fue remitido por presentar, desde hace 2 años, lesiones cutáneas en las zonas supralabial y abdominal, asintomáticas y resistentes al tratamiento con antifúngicos, corticoides y antibióticos tópicos.
EXPLORACION FISICA
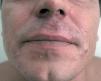
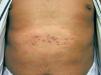
En la exploración física se observaba una placa alopécica eritematosa con lesiones papulosas foliculares sobre la piel del labio superior (fig. 1), y un área de aproximadamente 10 cm con lesiones comedonianas en la región abdominal (fig. 2).
Fig. 1.--Pápulas foliculares en el labio superior.
Fig. 2.--Lesiones comedonianas en el abdomen.
HISTOPATOLOGIA
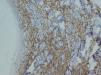
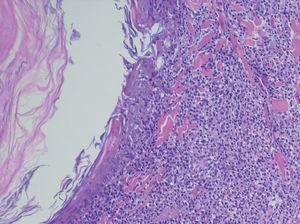
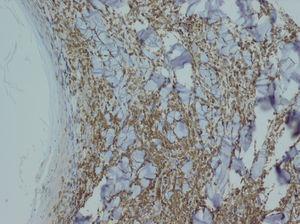
Realizamos una biopsia de una de las lesiones foliculares del abdomen (fig. 3), en cuyo estudio histopatológico apreciamos un infiltrado en banda epidérmico y un denso infiltrado dispuesto alrededor del infundíbulo piloso con afectación de la interfase en dermis. Con técnicas de inmunohistoquímica observamos que dicho infiltrado está compuesto por células linfoides de pequeño a mediano tamaño que exhiben núcleos irregulares e hipercromáticos y expresan el marcador CD3 (fig. 4).
Fig. 3.--Biopsia. (Hematoxilina-eosina, x4.)
Fig. 4.--Tinción inmunohistoquímica para el marcador CD3. (Hematoxilina-eosina, x40.)
DIAGNOSTICO
Micosis fungoide folicular.
EVOLUCION
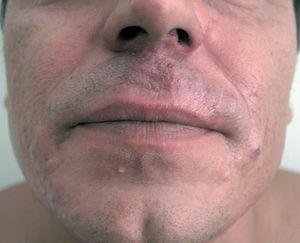
Con este diagnóstico y tras descartar afectación extracutánea iniciamos fototerapia (psoraleno y radiación ultravioleta [PUVA]) asociada a interferón alfa intralesional y acitetrina oral, con resolución parcial de las lesiones. Posteriormente usamos imiquimod tópico, y obtuvimos mejores resultados clínicos, pero con persistencia histológica del tumor, por lo que el paciente fue tratado con radioterapia. Así se consiguió la resolución de las lesiones.
DISCUSION
La micosis fungoide fue descrita por Alibert en 1806 1. Constituye el linfoma primario de piel más frecuente. Se debe a una proliferación de linfocitos T cooperadores/memoria. Clínicamente cursa en tres fases clásicas descritas por Bazin en 1876; inicialmente aparecen lesiones eccematosas, posteriormente se infiltran y aparecen placas y finalmente tumores. Por otra parte, se han descrito varios subtipos de micosis fungoide como las formas granulomatosa, hiperqueratósica, hipopigmentada, bullosa, palmar y plantar, purpúrica, liquenoide, invisible, tumor d'embleé, micosis fungoide asociada con mucinosis folicular y reticulosis pagetoide. La mayoría son consideradas como variantes de la micosis fungoide, salvo las dos últimas, que están recogidas en las clasificaciones EORTC (European Organization for Research on the Treatment of Cancer) y Organización Mundial de la Salud (OMS) como entidades separadas 2,3.
Últimamente algunos autores proponen que la micosis fungoide folicular con o sin asociación con mucinosis folicular es una entidad con personalidad clínico-patológica que la diferencia de la micosis fungoide clásica 4-6.
Clínicamente cursa con lesiones similares a comedones y/o pápulas foliculares con alopecia que pueden ser confundidas con otras enfermedades como forunculosis, erupciones acneiformes, yododerma, granuloma anular, granuloma facial o granuloma de Majocchi.
La histología se caracteriza por la presencia de un infiltrado tumoral de linfocitos atípicos perifolicular con folicutropismo 7,8, en ocasiones, con un grado variable de epidermotropismo 7.
Estos tumores, que habitualmente son clasificados en estadios T1 o T2, deben ser clasificados inicialmente en estadio T3 o tumoral debido al grosor perifolicular de las lesiones. Los tratamientos utilizados deben alcanzar dicha profundidad, por lo que las opciones habituales como la mostaza citrogenada, carmustina, corticoides tópicos o la fototerapia PUVA no son efectivas por tener una acción más superficial. Algunos autores proponen la radiación con baño de electrones como el tratamiento de elección y como alternativa, la combinación de PUVA, retinoides, INF-α y radioterapia local en los tumores gruesos 5,6,9. La poliquimioterapia se utiliza en casos de afectación extracutánea 9,10.
El pronóstico de esta enfermedad es peor que el de la micosis fungoide clásica, con una supervivencia a los 5 años del 68 % y a los 10 años del 26 %, independientemente del sexo, duración de las lesiones antes del diagnóstico o la respuesta inicial al tratamiento 5.
Declaración de conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Pedro Sanchéz-Sambucetes. Servicio de Dermatología.
Hospital de León. Altos de Nava, s/n. 24071. León. España.
psanchez@hleo.sacyl.es
Recibido el 9 de marzo de 2005.
Aceptado el 21 de diciembre de 2005.