Desde su descubrimiento en 20041, los anticuerpos anti-MDA5 (CADM-140) se relacionaron con DM amiopática2 asociada a enfermedad pulmonar intersticial rápidamente progresiva (EPIRP)3,4. Desde entonces, han ido surgiendo casos y series que han permitido evidenciar que además de estos anticuerpos comparten características clínicas, analíticas y radiológicas diferenciadoras de las formas clásicas.
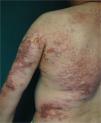
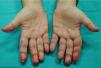
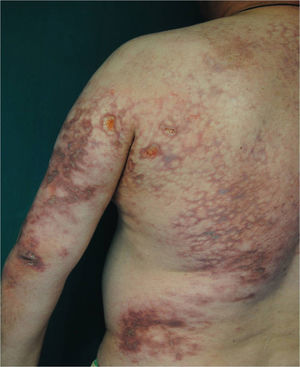
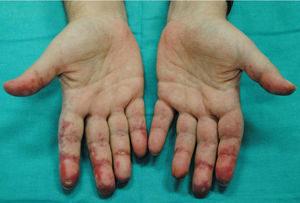
El primer caso corresponde a un varón de 49 años diagnosticado de DM por biopsia cutánea de lesiones en dorso de manos y tronco (fig. 1), edema, eritema palpebral y artritis. Las pruebas mostraron VSG 64×, ferritina 609ng/ml, GOT 107U/l y GPT 107U/l. Con el diagnóstico de DM amiopática se inició tratamiento con prednisona oral 1mg/kg/día más 10mg de metotrexato semanales. Al comenzar con ulceraciones dolorosas en pulpejos de dedos de manos (fig. 2), pies y tronco se inició tratamiento con bosentán 62,5mg/12h y con ciclofosfamida 1.000mg/ciclo. Tras el 2.° ciclo el paciente ingresó por disnea brusca, con sospecha de neumonía intersticial en inmunodeprimido. El escáner torácico mostró infiltrado reticular subpleural grosero en ambos campos pulmonares. A pesar de la cobertura antimicrobiana la evolución fue fatal y requirió ingresó en la UCI con ventilación mecánica. Posteriormente, desarrolló exantema cuya biopsia mostró extensa necrosis epidérmica y ante la sospecha de necrólisis epidérmica tóxica el paciente fue trasladado a la Unidad de Quemados del Hospital Universitario de la Paz. Con inmunoglobulinas el cuadro cutáneo se resolvió, no así el pulmonar, que cada vez era más grave. Ante la sospecha de que se tratase de afectación intersticial pulmonar por su DM se inició tratamiento con rituximab y plasmaféresis. Se amplió el estudio inmunológico confirmándose anticuerpos melanoma differentiation-associated gene 5 (anti-MDA5) positivos y anti-TIF-1-γ negativos (inmunoblot). A pesar de las medidas el paciente falleció por fallo respiratorio.
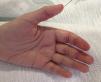
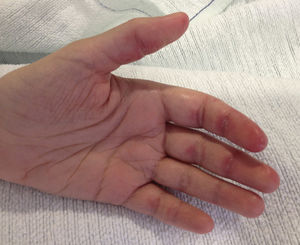
El segundo caso corresponde a una mujer de 31 años. Ingresa por fiebre, disnea, artralgias-artritis de manos y lesiones cutáneas en manos (fig. 3) y codos. Una batería completa de pruebas muestran dermatitis vacuolar de interfase, GOT 172U/l, GPT 109U/l, hiperferritinemia (1.185ng/ml), VSG 64, anti-SSA (103.80UA/ml) y anti-MDA5 positivos (realizados con inmunoblot). Presenta patrón restrictivo en las pruebas de función pulmonar con afectación intersticial bilateral de campos inferiores. Inicia tratamiento con prednisona 1mg/kg/día, bolos de ciclofosfamida e hidroxicloroquina 200mg/día. Ante la no mejoría se sustituye ciclofosfamida por micofenolato mofetil 2g/día. Desde entonces la paciente ha presentado lenta mejoría permitiendo disminuir prednisona a 10mg/día y permanece estable.
Los anticuerpos anti-MDA5 en DM se relacionan con formas amiopáticas en un 80% y con EPIRP entre un 60-100%3–5. En los últimos años se ha visto que esta variante pudiera tener signos cutáneos, alteraciones analíticas y hallazgos radiológicos diferentes de las formas clásicas. Fiorentino et al. han demostrado en una serie de 77 DM (10 MDA5+) que la presencia del anticuerpo se relaciona con edema de manos, artritis, ulceración cutánea, máculo-pápulas palmares, manos de mecánico, alopecia, paniculitis, eritema de codos y úlceras orales con significación estadística3. Sin embargo, Labrador-Horrillo et al., en su serie de DM amiopáticas en población mediterránea no han podido corroborar estos hallazgos6. Estas diferencias pueden deberse a que son estudios retrospectivos y sobre poblaciones diferentes. Otra causa podría ser el pequeño tamaño muestral, dado que es una enfermedad infrecuente, lo que dificulta poder sacar conclusiones. Nosotros queremos mostrar que en nuestros pacientes de raza caucásica hallamos varios signos que encuentran Fiorentino et al., como la artritis, las artralgias, el edema de manos, las úlceras y las pápulas palmares. Destacar las importantes lesiones ulcerosas del paciente 1 (fig. 1) y las máculo-pápulas que presentan ambos en las regiones interdigitales palmares muy similares (figs. 2 y 3). En la paciente 2 la clínica cutánea era muy poco expresiva, pero lesiones tan sutiles como las máculas palmares son claves para el diagnóstico. De las manifestaciones cutáneas descritas por Fiorentino et al. sí que parece encontrarse en común en muchos trabajos las pápulas palmares y las úlceras cutáneas sobre todo de localización periungueal3,7. Narang et al. concluyen que las úlceras cutáneas en DM se pueden relacionar con el anticuerpo MDA5 y predicen la afectación pulmonar y suelen deberse a vasculopatía8. Por tanto encontrar estos signos en una DM amiopática nos permitirá orientar clínicamente a estos pacientes y buscar anti-MDA5, que en la mayoría de los centros no se hacen de rutina.
Respecto a los hallazgos de laboratorio destacar que la CPK suele ser normal y suele estar alterado el perfil hepático y la ferritina con niveles muy altos9 como en nuestros pacientes. Por tanto, niveles elevados de ferritina en DM orienta a formas MDA5+ y con rápida progresión de enfermedad pulmonar.
Los hallazgos radiológicos también van a variar. El patrón más encontrado en las formas positivas es el subpleural en vidrio esmerilado en campos inferiores10.
Como conclusión, presentamos 2 casos de DM anti-MDA5 positivo con una clínica cutánea característica como son las ulceraciones periungueales y las pápulas palmares. Pretendemos dar a conocer esta entidad infrecuente con unos rasgos clínicos diferentes a la dermatomiositis clásica. Su conocimiento va a ayudar a un mejor diagnóstico y a un mejor seguimiento que nos obligará a estar alerta ante una posible afectación pulmonar.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.