La psoriasis es una enfermedad cutánea inflamatoria crónica de etiología autoinmune muy frecuente en nuestro medio. Las enfermedades del tejido conectivo constituyen un grupo heterogéneo de enfermedades que se caracterizan por la anormal función o estructura de uno o varios elementos del tejido conectivo, de origen autoinmune. Pese a la alta frecuencia de la psoriasis en la población general, son pocos los casos publicados en los que coexistan psoriasis y enfermedades del tejido conectivo, como lupus eritematoso sistémico, dermatomiositis, esclerodermia o artritis reumatoide. Sin embargo, dadas las implicaciones clínicas y, principalmente, terapéuticas que presentan estos pacientes, resulta importante conocer estas asociaciones. La más frecuentemente descrita es la de psoriasis y lupus eritematoso sistémico, aunque son pocos los estudios publicados y la mayoría se basan en casos únicos. También trataremos las características específicas de los pacientes con dermatomiositis y psoriasis, principalmente de tipo clínico. Abordaremos de forma más breve la coexistencia de esclerosis sistémica y psoriasis, y de artritis reumatoide y psoriasis. Se pretende, por tanto, realizar una revisión de la literatura sobre psoriasis y su coexistencia con enfermedades reumatológicas, que comprende aspectos etiopatogénicos, clínicos y terapéuticos. Además queremos resaltar el manejo multidisciplinar que requieren estos pacientes, generalmente entre el reumatólogo y el dermatólogo.
Psoriasis is an autoimmune chronic inflammatory skin disease that is common in Spain. Connective tissue diseases are a heterogeneous group of conditions characterized by the abnormal function or structure of one or more of the elements that make up connective tissue. These diseases are also autoimmune in origin. In spite of the high prevalence of psoriasis in the general population, its association with a connective tissue disease such as systemic lupus erythematosus, dermatomyositis, scleroderma, or rheumatoid arthritis has only occasionally been reported. It is nevertheless important to have an understanding of such associations, given their significant clinical and therapeutic implications. The association between psoriasis and systemic lupus erythematosus is the one most often described, although the few reports available in the literature have mostly involved single cases. This review will also look at the characteristics of patients with psoriasis and dermatomyositis, mainly focusing on clinical features. The associations between psoriasis and either rheumatoid arthritis or systemic sclerosis will be examined more briefly. The review therefore aims to reflect the literature on psoriasis in association with rheumatic diseases, including coverage of etiologic, pathogenic, clinical, and therapeutic aspects. We emphasize that such cases should be managed by a multidisciplinary team in which care will usually be shared by a rheumatologist and a dermatologist.
Las enfermedades del tejido conectivo y la psoriasis son entidades habituales en nuestra consulta, sin embargo son pocos los pacientes en los que coexisten ambas entidades, y en estos casos las manifestaciones son diferentes a las del paciente con psoriasis o con una enfermedad del tejido conectivo aisladas. Además, en la literatura la mayoría de los datos se refieren a casos únicos o series cortas de pacientes, y no existen estudios controlados ni artículos de revisión. Por todo ello creemos que es de gran interés la revisión de estas asociaciones desde el punto de vista de su patogenia común, sus características clínicas y, por último, su manejo terapéutico.
Las enfermedades del tejido conectivo constituyen un grupo heterogéneo de enfermedades, algunas hereditarias y otras adquiridas, que se caracterizan por la anormal función o estructura de uno o varios elementos del tejido conectivo, como el colágeno, la elastina, los mucopolisacáridos, etc. Constituyen una de las 10 categorías en las que se agrupan las enfermedades reumatológicas según el American College of Rheumatology (tabla 1), e incluyen diversas entidades como lupus eritematoso, artritis reumatoide y síndrome de Felty, artritis crónica juvenil y enfermedad de Still del adulto, esclerodermia, fascitis, polimiositis, vasculitis, síndrome de Sjögren y polimialgia reumática, entre las más importantes1. En esta revisión abordaremos la coexistencia de psoriasis con el lupus eritematoso sistémico (LES), la dermatomiositis, la esclerodermia, así como con la artritis reumatoide (AR).
Clasificación de las enfermedades reumatológicas, según el American College or Rheumatology, 1983, adaptado1
| Enfermedades difusas del tejido conectivo (conectivopatías) |
| Artritis asociada a espondilitis |
| Artrosis |
| Síndromes reumáticos asociados a agentes infecciosos |
| Enfermedades metabólicas/endocrinas asociadas a reumatismos |
| Neoplasias |
| Trastornos neurovasculares |
| Enfermedades óseas y cartilaginosas |
| Trastornos articulares |
| Grupo heterogéneo de entidades con manifestaciones articulares |
La psoriasis es una enfermedad inflamatoria frecuente, cuya prevalencia media mundial se estima alrededor del 2%, si bien en España, según el estudio Epiderma2, es ligeramente inferior (1,4%). Pese a su prevalencia en la población general son pocos los casos publicados en los que coexisten psoriasis y enfermedades del tejido conectivo. Aunque la patogenia de la psoriasis no está claramente establecida, al igual que la de la mayoría de las conectivopatías se cree que en los pacientes que presentan ambas entidades podría existir una base autoinmune compartida, que comentaremos posteriormente3,4.
La prevalencia de las enfermedades reumáticas es muy alta en España, del 23% según el estudio EPISER5; sin embargo, la de la AR o el LES es mucho menor. En este estudio se estima que en España la prevalencia de AR es de 500 casos por cada 100.000 habitantes, mientras que a nivel mundial es de 300-1.200 casos por cada 100.000 habitantes1 y la prevalencia de LES de 9 casos por cada 100.000 habitantes. Lo cierto es que los datos epidemiológicos relacionados con las enfermedades del tejido conectivo son más bien escasos; no obstante, a continuación señalamos los datos obtenidos de diversos estudios epidemiológicos españoles. En un estudio realizado por López et al6, publicado en 2003, se encontró una prevalencia de lupus eritematoso sistémico de 34,1 casos por 100.000 habitantes, y una incidencia de 2,2 casos por 100.000 habitantes. En relación con la dermatomiositis, en un estudio publicado en 2007 por Vargas-Leguás7 et al se observó una incidencia de 4,9 casos por millón de habitantes al año en la población española. Aunque existen pocos datos sobre la prevalencia de esclerodermia en nuestro medio, en el estudio publicado por Villaverde-Hueso8 et al en 2007 se encontró una prevalencia de 0,23-2,58 casos por cada 10.000 habitantes.
Con todo esto podemos decir que las enfermedades del tejido conectivo son poco prevalentes en la población general. Como consecuencia de ello en la literatura hay pocas series publicadas, y la mayoría de los datos hacen referencia a casos únicos. A continuación describiremos cada una de estas 4 entidades por separado, realizando primero un abordaje etiopatogénico.
Inmunopatogenia de la psoriasis y enfermedades autoinmunes del tejido conectivoLa etiopatogenia de la psoriasis no está todavía claramente establecida, si bien se considera que existe una predisposición genética poligénica asociada con diversos factores desencadenantes ambientales, como estrés, traumatismos, infecciones, drogas, etc.9,10. El modelo de herencia de la psoriasis es bastante complejo11, aunque se sabe que existe un componente genético, ya que los estudios en gemelos monocigóticos muestran un riesgo dos o tres veces mayor de psoriasis que en gemelos dicigóticos12. Recientemente se han identificado diversos genes asociados a esta enfermedad, uno de los más importantes es el complejo de genes de susceptibilidad a psoriasis, conocido como PSORS (1 a 9)13. El principal determinante genético es el PSORS1, que se localiza en el complejo mayor de histocompatibilidad (CMH) del cromosoma 6p, y sería responsable de hasta el 50% de la transmisión genética14. Las diferentes formas clínicas de psoriasis tienen distinta expresión genética, al menos en cuanto al gen PSORS115,16. Así mismo, se han identificado alteraciones en la interleucina-12B, y en el receptor de la interleucina-23 que parecen constituir indicadores de riesgo de psoriasis17. Destacan además otros genes como el CDKAL1, localizado en el cromosoma 6p, que también se halla implicado en la enfermedad de Crohn y en la diabetes mellitus tipo 218, o como la proteína zinc-finger 313 (ZNF313) o el gen PTPN22, presente en la diabetes mellitus tipo 1, la artritis juvenil idiopática, el LES o la AR11,19.
El hecho es que la psoriasis no sólo comparte factores genéticos con otras enfermedades autoinmunes, como las conectivopatías AR o LES, sino también inmunológicos. Se pensaba que las células más importantes en la patogenia de estas enfermedades eran los linfocitos CD4 Th1, si bien en estos momentos se concede mayor importancia al papel que desempeña el linfocito Th1720, un nuevo tipo de linfocito CD4 colaborador21 muy importante en muchas enfermedades autoinmunes21,22.
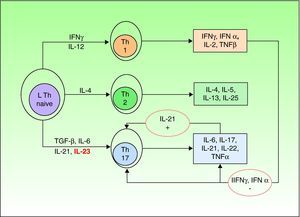
Hasta hace unos años sólo se conocían dos tipos de linfocitos T colaboradores (Th), Th1 y Th2, pero en estos momentos hay un tercer tipo, el Th17. Las células Th1 actúan en el desarrollo de los linfocitos CD8, las células Th2 son responsables de la respuesta inmune mediada por anticuerpos, mientras que las células Th17 están implicadas en la respuesta inflamatoria de tipo autoinmune23. La diferenciación del linfocito T colaborador naïve a uno u otro tipo depende del estímulo que reciba21 (fig. 1). La diferenciación a Th17 está principalmente mediada por el factor de crecimiento transformante beta (TGF-(), mientras que la IL-23 contribuye a su supervivencia y proliferación. En las lesiones de psoriasis la IL-23 se halla elevada y disminuye cuando responden al tratamiento, por lo tanto existe una correlación directa entre la superproducción de IL-23 y la psoriasis activa. Se plantea que el eje IL-23/Th17 contibuiría de forma fundamental en la patogenia de la psoriasis24.
La diferenciación del linfocito T colaborador (Th) puede realizarse en tres líneas diferentes (Th1, Th2, Th17) según las diferentes citocinas que lo estimulen. En la diferenciación del linfocito Th17 intervienen varias citocinas; el TGF-α y la IL-6 son los principales encargados de la diferenciación a Th17, mientras que la IL-23 lo es de la supervivencia y proliferación del linfocito. Entre las múltiples citocinas secretadas por el linfocito Th17 la IL-21 ejerce un papel de retroalimentación positiva.
Las principales citocinas secretadas por esta célula son la Il-6, IL-17, IL-21 y la IL-22, siendo estas dos últimas las que facilitarían la hiperproliferación del queratinocito23,25. Además, la IL-21 actuaría retroalimentando la producción de linfocitos Th17. Las teorías más recientes proponen que un bloqueo únicamente de la IL-23 sería suficiente para mejorar la psoriasis. Otros autores sugieren que la neutralización de la IL-21 in vivo mediante receptores solubles o anticuerpos monoclonales también podría ser una herramienta para el tratamiento de la psoriasis26.
Así, en el momento actual se postula que en la etiopatogenia de la psoriasis sería necesario que, en un individuo predispuesto genéticamente, un estímulo de naturaleza desconocida actuara sobre los queratinocitos de la epidermis, que producirían una serie de mediadores químicos como factor de necroris tumoral alfa (TNF-α), interferón gamma (IFNϒ) o interferón alfa (IFNα) (principales citocinas en la psoriasis), que activarían las células plasmocitoides dendríticas y a su vez las células dentríticas mieloides. Estas células, ya activadas, inducirían la diferenciación de linfocito T naïve a linfocito Th1 y Th17. A su vez, estas células migrarían a la piel, actuando como células presentadoras de antígeno y liberando citocinas como TNF-α, IFNϒ, IL-23, IL-22, o IL-17, que inducirían la proliferación y la alteración de la maduración de los queratinocitos, lo que se traduciría en una hiperproliferación epidérmica, acontecimiento que, junto con el infiltrado inflamatorio de linfocitos T, constituye la base fundamental de las lesiones de psoriasis11.
Esta complejidad etiopatogénica no es exclusiva de la psoriasis y, de hecho, parece que el linfocito Th17, así como las IL-17 y la IL-23, también están implicados en el LES, aunque se conoce poco sobre el papel de estas citocinas en humanos, ya que la mayoría de los estudios se han realizado en ratones. De hecho se ha observado un aumento de linfocitos Th17 en el suero de algunos pacientes con LES, habiéndose detectado también IL-17 e IL-23 en los riñones de pacientes con nefritis lúpica, que podrían contribuir al daño renal20. La disminución de la producción de IL-17 en ratones se ha correlacionado con una mejora de la enfermedad, por lo que se ha propuesto que la terapia anti-IL-17 podría ser una buena herramienta en aquellos pacientes en los que se demuestre un aumento de IL-17 en suero27. Por otro lado, la IL-21 también está aumentada en el suero de estos pacientes, aunque parece no correlacionarse con la gravedad de la enfermedad23. Recientemente se han identificado una serie de polimorfismos en el cromosoma 4q27, que contiene la IL-2 y la IL-21, asociados a LES, AR, psoriasis, colitis ulcerosa, diabetes y asma, lo que sugiere un factor genético común28–32.
También en la AR el linfocito Th17 parece desempeñar un papel importante en el desarrollo de la enfermedad. Se ha observado, tanto en ratones como en humanos con AR, un nivel aumentado de IL-1733 e IL-2134 en suero y en líquido sinovial que se correlaciona con el daño articular. De hecho, los ratones con déficit de IL-17 no desarrollan AR. Al igual que en la psoriasis se ha identificado como principal punto de bloqueo la IL-23, y además en la AR se ha propuesto el bloqueo de la IL-21 como opción para mejorarla, lo que se ha podido constatar en modelos animales35.
Lo cierto es que la respuesta inmune en estas entidades es muy compleja, con multitud de mecanismos de regulación, entre los que destaca el papel fundamental de los linfocitos Th1 y sus citocinas, IFNγ e IFNα, que actúan inhibiendo o contrarregulando la expresión de IL-17 y la diferenciación del linfocito Th17, tanto in vitro como in vivo36. El conocimiento de estos mecanismos permite comprender de una manera más detallada la complejidad de estas enfermedades, así como la relación existente entre todas ellas. Además, como hemos comentado brevemente, el futuro terapéutico de muchas de estas entidades, aisladas o cuando se presentan juntas, se basa en el control de estos mecanismo de regulación.
Lupus eritematoso sistémico y psoriasisEl LES es una enfermedad reumática autoinmune, de etiología desconocida, que se caracteriza por un conjunto de manifestaciones clínicas asociadas a la presencia de autoanticuerpos. Aunque su patogenia es desconocida se han identificado varios factores contribuyentes, entre los que destaca la producción de autoanticuerpos. Se cree que estos pueden ser la clave fundamental en la patogénesis del LES, ya que pueden interferir directamente en la función celular, o actuar a través de inmunocomplejos. Se producen por dos vías, por activación policlonal de linfocitos B o por estimulación inmune dirigida por autoantígenos37. También se han descrito factores genéticos, ambientales y hormonales.
El diagnóstico de LES se realiza a través de criterios clínicos y analíticos. Estos criterios fueron descritos por primera vez en 1982 por el American College of Rheumatologist y posteriormente revisados en 19975 (tabla 2).
Criterios revisados del American College of Rheumatology para la clasificación de lupus eritematoso sistémico, 19825
| Rash malar |
| Rash discoide |
| Fotosensibilidad |
| Úlceras orales |
| Artritis |
| Serositis: pleuritis o pericarditis |
| Afectación renal: proteinuria mayor de 0,5 g/día o cilindros celulares |
| Afectación neurológica: convulsiones o psicosis |
| Afectación hematológica: anemia hemolítica o leucopenia o linfopenia o trombopenia |
| Afectación inmunológica: anti-ADN o anti-Sm o anticuerpos antifosfolípido |
| Anticuerpos antinucleares |
Se requieren al menos 4 criterios para realizar el diagnóstico de lupus eritematoso sistémico.
El LES se asocia con diversas enfermedades autoinmunes, como la AR, la enfermedad de Sjögren, la enfermedad de Hodking o la enfermedad de Crohn3,38; sin embargo, la coexistencia de LES y psoriasis es muy rara. No se conocen claramente los mecanismos por los cuales se produce esta asociación, aunque se cree que debe existir una base inmunológica común4. En la patogenia de la psoriasis, como hemos comentado anteriormente, están implicados principalmente los linfocitos T, mientras que en el LES las células principales son los linfocitos B, por lo que se pensaba que el mediador común podrían ser los superantígenos39–41; si bien actualmente se sabe que alteraciones de la vía del linfocito Th17 pueden presentarse en ambas entidades.
En 1927 O¿Leary42 publicó uno de los primeros casos de psoriasis junto a LES. Desde entonces, la mayoría de las publicaciones han sido casos aislados o series cortas de casos 39,43–45. La serie más larga publicada es la de Zalla y Muller46, de 1996, en la que estudiaron 9.420 pacientes con psoriasis. En este estudio determinaron que la asociación entre LES y psoriasis ocurría en el 0,69% de los pacientes con psoriasis y en el 1,1% de los pacientes con LES. Estos datos contrastan ligeramente con los publicados por Dubois47, en los que en una serie de 520 pacientes con LES discoide, encontró una frecuencia de psoriasis de 0,6%. Cuando coexisten ambas entidades no hay un patrón establecido, ya que en algunos pacientes se manifiesta inicialmente la psoriasis y en otros el LE, o incluso lo hacen de forma concomitante, lo cual es menos frecuente43,46. Como se podría esperar, dada la mayor incidencia de LE en mujeres, la presencia de psoriasis y LE es más común en el sexo femenino; cabe señalar que la asociación de lupus inducido por drogas y psoriasis afecta por igual a ambos sexos43,46. Según Zalla y Muller, las características de la psoriasis en pacientes con LE eran similares a las de los pacientes sin LE, siendo la forma en placas y la afectación de extremidades las formas clínicas más frecuentes; sin embargo, observaron que el primer grupo de pacientes presentaba un mayor riesgo de eritrodermia. Se ha publicado un caso de psoriasis lineal, que es poco frecuente, en una paciente con LES tras un episodio de afectación neurológica39. Así mismo, la distribución de las diversas formas clínicas de lupus eritematoso en estos pacientes es en primer lugar LES, seguido de LE discoide y finalmente lupus inducido por drogas43,46. Estos autores también observaron que las manifestaciones de LE ocurrían de forma más tardía en los pacientes con psoriasis y que la fotosensibilidad era más frecuente.
Uno de los aspectos discutidos en la asociación LES-psoriasis ha sido la presencia o no de marcadores analíticos específicos. En 1983 Kulick48 describió 4 pacientes con LES y psoriasis que presentaban el anticuerpo anti-Ro, junto a una serie de 24 pacientes con psoriasis sin LE, ninguno de los cuales presentaba este anticuerpo. Además describió la potencial gravedad de la fotosensibilidad en pacientes con esta asociación, probablemente ligada al anticuerpo anti-Ro. Por ello, sugería que el anticuerpo anti-Ro podría ser un marcador de la asociación entre psoriasis y LE. Posteriormente, Hays49 publica 4 pacientes en los que no encuentra esta asociación. Actualmente no se considera que exista ningún marcador serológico específico en la asociación LES-psoriasis. La mayoría de los autores recomienda una anamnesis detallada, investigando historia de fotosensibilidad, que aparece en casi el 50% de los pacientes, y análisis complementarios solicitando anticuerpos antinucleares, anticuerpos anti-ADN de doble cadena y anticuerpos frente a antígenos nucleares extraíbles (ENA)4,50.
En sus formas típicas la psoriasis y el LES son fácilmente diferenciables. Sin embargo, en ocasiones, el diagnóstico diferencial entre ambas enfermedades no resulta tan fácil, ya que su espectro clínico, principalmente del LES, es muy amplio40,51. Las lesiones de LE que más frecuentemente se confunden con lesiones de psoriasis son las de lupus subagudo4,50–52, en el que se han descrito lesiones psoriasiformes en el 15 a 50% de los pacientes53. Queremos mencionar que, recientemente, se han descrito casos de coexistencia de LES con artritis psoriásica54, no sólo con lesiones de psoriasis cutánea clásica, con implicaciones en el diagnóstico diferencial, el tratamiento y el pronóstico.
El problema más importante en los pacientes con LES y psoriasis se plantea a la hora de elegir el tratamiento. Como es sabido, la radiación ultravioleta, uno de los principales tratamientos de la psoriasis, puede desencadenar y empeorar el LES55,56. Aunque en la mayoría de los casos tiene una evolución favorable, se ha comunicado un caso de necrólisis epidérmica tóxica en una paciente con psoriasis tratada con UVB, entre cuyos antecedentes destacaba un LES que olvidó mencionar48.
Los antipalúdicos (hidroxicloroquina, cloroquina) constituyen uno de los fármacos más habituales en el manejo del LE, tanto en las manifestaciones cutáneas como sistémicas. Es bien conocido el efecto desencadenante o agravante que tienen estos fármacos sobre la psoriasis57. Se ha demostrado in vitro que la hidroxicloroquina produce una hiperproliferación y una queratinización irregular en la piel de pacientes psoriásicos58. A pesar de esto, se han comunicado casos de pacientes con LES y psoriasis en los que se ha empleado hidroxicloroquina sin alterar el curso de la psoriasis51,59.
Otro de los problemas del tratamiento es el riesgo de desencadenar una psoriasis grave tras el uso de corticoides sistémicos empleados en el manejo del LES. En teoría el uso de estos fármacos de forma sistémica en pacientes con psoriasis estaría contraindicado, debido a la posibilidad de eritrodermia psoriásica57.
Actualmente, los fármacos contra el TNF( (anti-TNF() constituyen uno de los tratamientos principales de la psoriasis grave60. En ocasiones se han empleado en casos de LES con cierta eficacia51; sin embargo, existen comunicaciones de empeoramiento de LES preexistente tras su administración, siendo los más frecuentes con infliximab51,61 y etanercept62,63, por lo que se plantea la cuestión de si el LES es una contraindicación o no para el empleo de fármacos anti-TNF64. Además se ha descrito el desarrollo de lupus inducido por fármacos (LID), entre los cuales se encuentran los anti-TNF(; si bien, algunos autores opinan que estos fármacos pueden producir un cuadro clínico específico, conocido como lupus inducido por anti-TNF( (ATIL)65,66, mucho menos frecuente, cuyas características serían diferentes. En el ATIL la incidencia de anticuerpos anti-ADN y de hipocomplementemia sería mayor que en el LID, mientras que en este último la frecuencia de anticuerpos antihistona sería más elevada. Así mismo, la afectación renal y neurológica es más frecuente en el ATIL que en el LID. El ATIL es un cuadro autolimitado, que desaparece tras la suspensión del fármaco anti-TNF(, pero en ocasiones puede requerir corticoides o inmunosupresores.
El metotrexato se emplea con éxito en el tratamiento de pacientes con LES67 y también con psoriasis68, por lo que se perfila como una de las mejores opciones terapéuticas en estos pacientes.
Dermatomiositis y psoriasisLa dermatomiositis (DM) es una enfermedad autoinmune del tejido conectivo con una afectación cutánea característica y una inflamación muscular típica37. La DM se incluye dentro del grupo de miopatías inflamatorias idiopáticas, junto con la polimiositis y la miositis por cuerpos de inclusión. El diagnóstico de sospecha se basa en la clínica, la elevación de las enzimas musculares (creatín-cinasa) y las alteraciones electromiográficas, aunque el diagnóstico de confirmación viene dado por la biopsia muscular. En los casos en los que el diagnóstico no es tan claro se han propuesto diversos criterios diagnósticos para clasificarlo como probable o posible1 (tabla 3).
Criterios diagnósticos de dermatomiositis-polimiositis
| Debilidad simétrica de musculatura de cinturas y/o flexora cervical de semanas o meses de evolución |
| Histología: necrosis de ambos tipos de fibras musculares, fagocitosis, regeneración y atrofia perifascicular |
| Elevación sérica de enzimas musculares |
| Evidencia electromiográfica de unidades motoras miopáticas, fibrilación, ondas positivas e irritabilidad de inserción |
| Rash heliotropo, rash eritematoso en la cara, el tórax, las zonas extensoras de las extremidades y pápulas de Gottron |
| Polimiositis |
| Definida: 4 criterios |
| Probable: 3 criterios |
| Posible: 2 criterios |
| Dermatomiositis (el criterio 5 siempre está presente) |
| Definida: 3 de los 4 criterios |
| Probable: 2 de los 4 criterios |
| Posible: 1 de los 4 criterios |
Fuente: Tomada del Manual SER de las enfermedades reumáticas1.
En la literatura son pocos los casos publicados de dermatomiositis y psoriasis en un mismo paciente. En algunos el cuadro de dermatomiositis aparece tras años de evolución de la psoriasis69, o puede ocurrir la situación inversa, apareciendo la psoriasis en un paciente con DM70. En los casos publicados el curso de ambas enfermedades es independiente.
La DM puede cursar sin afectación muscular, y en estos casos hablamos de dermatomiositis amiopática71. En estos pacientes las manifestaciones cutáneas pueden ser el único criterio diagnóstico al inicio, por lo que es importante saber que, en muchas ocasiones, la clínica no es la típica, pudiendo simular otras dermatosis como la psoriasis. Una de las manifestaciones atípicas de la DM es la afectación del cuero cabelludo, que se presenta como eritema, descamación y atrofia, y que puede ser confundida, en ausencia de otros síntomas, con una psoriasis del cuero cabelludo72. Se han descrito casos de afectación cutánea en las superficies extensoras de las manos (pápulas de Gottron), así como erupciones cutáneas, diagnosticadas erróneamente de psoriasis en estadios iniciales73.
Es importante señalar las dificultades terapéuticas que pueden existir en el manejo de pacientes con ambas patologías. Aunque la hidroxiurea es poco empleada en el tratamiento de la psoriasis, ha demostrado su eficacia y seguridad en el tratamiento de esta entidad74. Entre sus efectos secundarios se han descrito cuadros similares a dermatomiositis en pacientes con psoriasis en tratamiento prolongado con este fármaco75. El tratamiento con radiación ultravioleta A con psoralenos (PUVA), al contrario que la hidroxiurea, es muy empleado en la psoriasis y se ha comunicado algún caso de DM durante este tratamiento76.
En la DM el pronóstico viene determinado por las manifestaciones sistémicas, principalmente musculares, pulmonares y cardiacas. Tanto el daño muscular como la enfermedad pulmonar intersticial requieren el empleo de corticoides orales a altas dosis. Debido a la contraindicación de estos últimos en pacientes con psoriasis se puede emplear para su tratamiento otros fármacos inmunomoduladores e inmunosupresores como metotrexato o azatioprina57. En la enfermedad pulmonar intersticial tacrolimus o mofetil micofenolato también han demostrado su utilidad77,78.
Se han descrito algunos casos de pacientes con DM y polimiositis (PM) tratados con anti TNF( tras la escasa respuesta a otros fármacos clásicos como metotrexato, en los que se ha conseguido una mejoría tanto en las manifestaciones cutáneas como en las musculares79, lo cual tendría gran interés cuando se diera la coexistencia con psoriasis.
Por último, conviene destacar que la ciclosporina A, fármaco ampliamente usado en pacientes con psoriasis, se ha empleado con éxito en algunos casos de DM/PM refractaria al tratamiento80. Si bien, algunos autores81, basándose en el hecho de que la ciclosporina puede provocar miólisis82,83, recomiendan considerar individualmente la prescripción de este fármaco en estos pacientes.
Esclerodermia sistémica y psoriasisLa esclerodermia sistémica (ES) es una enfermedad multisistémica del tejido conectivo, de base autoinmune y etiología desconocida1,37. Se caracteriza por una afectación vascular generalizada, que produce isquemia y fibrosis secundaria. Se distinguen dos tipos, la forma cutánea limitada y la forma cutánea difusa. Al igual que en otras enfermedades reumatológicas, el diagnóstico se basa en criterios clínicos (tabla 4). Aunque la característica clínica principal es la afectación cutánea, el pronóstico depende de las manifestaciones sistémicas.
Criterios diagnósticos de esclerodermia sistémica según el American College of Rheumatology 1980
| Criterio mayor |
| Esclerodermia proximal a las articulaciones metacarpofalángicas en las manos o metatarsofalángicas en los pies |
| Criterios menores |
| Esclerodactilia |
| Cicatrices digitales puntiformes o afilamiento de pulpejos |
| Fibrosis pulmonar basal bilateral |
Fuente: Tomada del Manual SER de las enfermedades reumáticas1.
Para realizar el diagnóstico de esclerodemia sistémica se precisa de un criterio mayor o dos menores.
Son muy pocos los casos publicados de coexistencia de esclerodermia sistémica y psoriasis84–88, siendo las series más amplias de tres casos87,88. Cabe resaltar el estudio de Harrison et al88, en el que se halló una prevalencia de psoriasis entre pacientes con ES del 5,3%. Algunos autores han sugerido una base genética e inmunológica común87,88, y aunque se ha asociado el HLA DR W52 tanto con ES como con psoriasis los estudios no han conseguido tipificar un HLA común en los pacientes en los que coexisten ambas entidades. Se ha sugerido también que los cambios cutáneos producidos en la psoriasis podrían actuar como factor desencadenante de la ES, ya que en algunos de los pacientes el desarrollo de la psoriasis fue seguido del inicio de la ES88.
La mayoría de los casos publicados son pacientes que presentan un cuadro de psoriasis de años de evolución previo al desarrollo de la esclerodermia. El tipo más frecuente de esclerodermia desarrollada es la sistémica difusa. Varios autores señalan que el cuadro de ES podría ser más agresivo en estos pacientes, en comparación con el cuadro de psoriasis moderada que padecen87,88.
Respecto a la clínica no suele existir confusión entre la clínica típica de ES y la de psoriasis, y aunque la ES es poco frecuente que se acompañe de manifestaciones articulares, también se han descrito89,90. En ocasiones pueden llegar a confundirse o a enmascarar un cuadro de psoriasis con afectación articular y mínima afectación cutánea91.
En cuanto al manejo del paciente son varios los puntos a destacar. El fenómeno de Raynaud, que se caracteriza por un vasoespasmo de la vasculatura distal y de pequeño tamaño, normalmente en respuesta al frío, y se manifiesta como palidez, cianosis e hiperemia10, es una de las manifestaciones más frecuentes de la ES. En su tratamiento se emplean diversos fármacos, los más frecuentes son los antagonistas del calcio, como nifedipino, aunque también losartán (antagonista del receptor de la angiotensina II) se ha empleado con éxito. Ambos fármacos mejoran la gravedad de los síntomas, pero sólo losartán reduce la frecuencia de los episodios92. A pesar de que no existe una fuerte asociación entre antagonistas del calcio y psoriasis, sí se han comunicado casos de desarrollo de psoriasis tras el empleo de estos fármacos93,94. También se ha relacionado el desarrollo de psoriasis con los inhibidores de la angiotensina II; en la mayoría de los casos publicados el cuadro de psoriasis se resuelve en los meses posteriores95,96. Bosentán, antagonista del receptor de la endotelina, ha demostrado su eficacia en la prevención de las úlceras secundarias a Raynaud, pero no en la resolución de las lesiones preexistentes97. No hemos encontrado datos en la literatura que relacionen este fármaco con el desarrollo de psoriasis.
En cuanto a las manifestaciones sistémicas la afectación renal (crisis renal) era la primera causa de muerte de estos pacientes hasta la introducción de los inhibidores de la enzima convertidora de angiotensina (IECA)37,98. Como es bien conocido, estos fármacos están claramente implicados en el desencadenamiento de brotes de psoriasis94,95,99,100. En estos casos, debido a la gravedad de las manifestaciones renales, se deberían emplear los IECA aun a riesgo de empeorar la psoriasis.
En la actualidad, la principal causa de muerte de estos pacientes es la hipertensión pulmonar. Existen diversas opciones terapéuticas como ciclofosfamida, bosentán, sildenafilo, derivados de las prostaciclinas y corticoides orales. No hemos encontrado en la literatura datos que relacionen estos fármacos con la inducción o el agravamiento de psoriasis, excepto con los corticoides orales, aunque existen algunos casos publicados en los que no se ha objetivado empeoramiento de la psoriasis tras su empleo en pacientes con ES87.
Artritis reumatoide y psoriasisLa AR es una enfermedad autoinmune, de etiología desconocida, que se caracteriza por una poliartritis simétrica, crónica y debilitante, acompañada de manifestaciones sistémicas, en ocasiones con compromiso vital. Su etiología exacta es desconocida. El diagnóstico de AR, al igual que en las entidades anteriores, se lleva a cabo según criterios diagnósticos (tabla 5).
Criterios revisados propuestos por el American College of Rheumatology para la clasificación de la artritis reumatoide en 1987
| Rigidez matinal | Rigidez matinal en y alrededor de las articulaciones, que tarda al menos una hora en remitir completamente |
| Artritis en tres o más regiones articulares | Compromiso de por lo menos 3 áreas articulares de forma simultánea con hinchazón de los tejidos blandos o acumulación de fluido articular objetivado por un médico. Las regiones incluidas son: interfalángicas proximales, metacarpofalángicas, muñeca, codo, rodilla, tobillo y metatarsofalángicas |
| Artritis de las articulaciones de las manos | Al menos una región en la articulación de la muñeca, metacarpofalángica o interfalángica proximal |
| Artritis simétrica | Compromiso simultáneo de la misma región articular en ambos lados del cuerpo |
| Nódulos reumatoideos | Nódulos subcutáneos sobre las prominencias óseas o superficies extensoras o en regiones próximas a las articulaciones, objetivados por un médico |
| Factor reumatoide sérico positivo | |
| Alteraciones radiográficas | Erosión o descalcificación ósea franca localizada en las regiones adyacentes a las articulaciones comprometidas |
Adaptada de Wolf K, et al10. Para realizar el diagnóstico de artritis reumatoide deben estar presentes 4 de los 7 criterios. Los 4 primeros criterios deben estar presentes desde al menos 6 semanas.
Aunque por separado no son enfermedades muy raras, la coexistencia de psoriasis y AR sí lo es. En 1992 Mazzucchelli et al101 estimaron una prevalencia de 0,03/10.000-0,15/10.000. Datos más recientes, obtenidos de la base de datos de enfermedades reumatológicas alemana102, indican que un 0,2% de los pacientes con AR y un 0,3% de los pacientes con AR seropositiva padecen psoriasis de forma simultánea.
Entre las manifestaciones extraarticulares de la AR hemos de señalar las manifestaciones dermatológicas asociadas, como son los nódulos reumatoideos (criterio diagnóstico), la vasculitis reumatoidea, el pioderma gangrenoso y la dermatosis reumatoidea neutrofílica57. También se ha descrito algún caso de pustulosis palmoplantar, asociado a dermatosis neutrofílica103.
Aunque no existen dificultades a la hora de diagnosticar ambas entidades por separado, los problemas se nos plantean cuando aparece una artritis inflamatoria en un paciente con psoriasis. Generalmente en estos casos el cuadro es de por sí sugestivo de artritis psoriásica (APs), si bien hay que tener en cuenta la posibilidad de otras artritis inflamatorias, como la AR.
La APs se manifiesta como una oligoartritis, generalmente asimétrica, que afecta principalmente las articulaciones interfalángicas distales, y que suele acompañarse de espondiloartropatía, dactilitis y distrofia ungueal. En la radiografía es característica la neoformación de hueso yuxtaarticular. Por el contrario, la AR afecta principalmente las articulaciones metacarpofalángicas e interfalángicas proximales, lo que en general permite distinguirlas clínicamente10; en la radiografía se observa erosión o descalcificación ósea en las regiones adyacentes a las articulaciones afectadas clínicamente.
En ocasiones es difícil diferenciar ambas entidades, principalmente cuando la APs se manifiesta con un patrón poliarticular104. Existen marcadores serológicos como el factor reumatoide (FR) y el anticuerpo antipéptido citrulinado cíclico que pueden resultar de ayuda en el diagnóstico; sin embargo, deben ser interpretados cautelosamente. El FR se considera un criterio diagnóstico de AR, aparece en el 85% de los pacientes, pero también puede aparecer en otras entidades, así como en población sana10. Pese a que clásicamente se considera que el FR es indicativo de AR, se ha observado que también resulta positivo en el 2-10% de los pacientes con APs104. Como se ha señalado, otro de los marcadores serológicos utilizados es el anticuerpo contra el péptido citrulinado cíclico (anti-CCP), altamente específico de AR105 que se ha empleado para distinguirla de otras entidades. Sin embargo, entre un 8 y un 16% de los pacientes con APs muestran positividad para este anticuerpo (más frecuentemente aquellos con enfermedad poliarticular y erosiva), incluso puede aparecer en pacientes con psoriasis sin manifestaciones articulares106. Por tanto, la presencia de anti-CCP y/o FR no excluye el diagnóstico de APs.
Como hemos comentado anteriormente, el diagnóstico de APs es difícil, ya que no existen criterios aceptados internacionalmente, y se basa en hallazgos clínicos, radiológicos e inmunológicos107. Recientemente Taylor et al108 sugirieron una serie de criterios, denominados CASPAR (Classification criteria of Psoriatic Arthritis), cuya sensibilidad y especificidad para el diagnóstico de APs es del 91,4 y 98,7%, respectivamente. El diagnóstico de enfermedad articular inflamatoria requiere al menos tres puntos de los siguientes: psoriasis activa (2 puntos), historia de psoriasis (1 punto), historia familiar de psoriasis (1 punto; excepto si existe alguna de las dos anteriores), dactilitis (1 punto), neoformación de hueso yuxtaarticular (1 punto), factor reumatoide negativo (1 punto) y distrofia ungueal (1 punto).
En cuanto al manejo de estas entidades hay que señalar que en el caso de la AR ha experimentado un gran cambio con la introducción de los fármacos biológicos. El empleo de fármacos anti-TNF( (etanercept, infliximab y adalimumab) está ampliamente extendido entre estos pacientes. Como sabemos se usan también en pacientes con psoriasis grave y/o artritis psoriásica; a pesar de ello se conoce que estos fármacos pueden desencadenar un brote de psoriasis o dermatitis psoriasiforme como efecto paradójico109. Se estima que la incidencia de psoriasis inducida por anti-TNF( es de un 2,3 a un 5% en pacientes con AR110.
En definitiva, determinar la coexistencia de psoriasis y AR constituye un verdadero reto diagnóstico tanto para el dermatólogo como para el reumatólogo con implicaciones terapéuticas y de pronóstico.
ConclusionesComo conclusiones queremos señalar que, pese a que la psoriasis es una enfermedad relativamente común en la población general, su coexistencia con enfermedades del tejido conectivo o enfermedades reumatológicas es muy poco frecuente, pero cuando se produce conlleva importantes implicaciones. En los últimos años se ha comprendido mejor la etiopatogenia de cada una de ellas, lo que ha permitido la detección de vías patogénicas comunes, que contribuirían a configurar las características clínicas propias de estas asociaciones, así como al abordaje terapéutico adecuado. Debido a las peculiaridades clínicas y, principalmente, de manejo terapéutico que pueden plantearse en estos pacientes, resulta esencial la valoración individual del paciente, que en muchas ocasiones incluye la colaboración entre el reumatólogo y el dermatólogo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.