El xantogranuloma necrobiótico es una enfermedad poco frecuente que se caracteriza por la presencia de nódulos indurados y placas rojo-amarillentas en los tejidos dérmicos o subdérmicos, a menudo ulceradas, que asientan preferentemente en la región periorbitaria. Suele asociarse con alteraciones hematológicas como gammapatía monoclonal y trastornos linfoproliferativos. Su patogenia es desconocida y el escaso número de casos existentes hace difícil la publicación de estudios a largo plazo. Presentamos dos casos de lesiones periorbitarias cuyas biopsias establecieron el diagnóstico de xantogranuloma necrobiótico. Los pacientes se sometieron a tratamiento con corticoides y ciclofosfamida sin mejoría. Las lesiones fueron tratadas quirúrgicamente mediante escisión y reconstrucción con injertos de piel. Tras un año de seguimiento no hay evidencias de recurrencia de la enfermedad.
Necrobiotic xanthogranuloma is a rare disease characterized by indurated nodules and yellowish-red plaques in the dermis or subdermal tissues particularly in the periorbital region; the lesions are often ulcerated. This disease is frequently associated with hematological disorders such as monoclonal gammopathy and lymphoproliferative disorders. Its pathogenesis is unknown and the small number of cases makes long-term studies difficult. We present 2 cases of periorbital lesions in which the biopsies established a diagnosis of necrobiotic xanthogranuloma. Both patients were treated with corticosteroids and cyclophosphamide, with no improvement. The lesions were excised and the periorbital regions were reconstructed with skin grafts. After 1 year of follow-up there are no signs of recurrence.
El xantogranuloma necrobiótico constituye una entidad clínico-patológica bien definida y extremadamente infrecuente. Fue descrita por Kossard y Winkelmann en 19801 y su existencia había sido recogida previamente en la literatura bajo el nombre de necrobiosis lipoídica atípica, reticulohistiocitosis atípica y xantoma diseminado. Se trata de una lesión de estirpe histiocitaria, de etiología desconocida2,3, con una clara tendencia a afectar el área orbitaria y periorbitaria y otras zonas de la cara, así como el tronco y las extremidades1,2,4-6. Su expresión clínica se manifiesta en la piel en forma de múltiples nódulos indurados y placas amarillentas o violáceas, a menudo ulceradas.
El tratamiento es controvertido, pero suele responder a corticoterapia oral, asociada o no a dosis bajas de quimioterápicos 7,s. La supervivencia de estos pacientes es de aproximadamente el 95 % a los 15 años. La morbimortalidad se debe sobre todo a complicaciones derivadas de las paraproteinemias a las que frecuentemente se asocia y, solo en raras ocasiones, a su malignización.
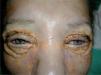
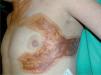
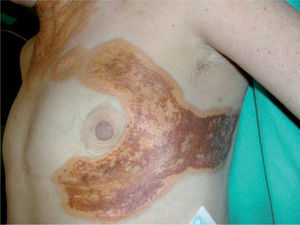
Casos clínicosCaso 1La paciente, una mujer de 50 años, fue vista por primera vez en un Servicio de Dermatología hace 4 años por presentar la aparición progresiva, desde 3 años antes, de placas de aspecto xantomatoso, amarillento-anaranjadas con telangiectasias en superficie, de consistencia fibroelástica, bien delimitadas y localizadas en regiones periorbitarias (fig. 1), axilares, en ambos costados y en región supraesternal (fig. 2), con un intenso prurito acompañante en los episodios agudos de la enfermedad.
Se realizaron tres biopsias de las placas xantomatosas periorbitarias y del cuello. El estudio histológico mostró una epidermis ligeramente adelgazada, con extensas zonas de necrosis hialina y múltiples granulomas de gran tamaño, algunos con una zona necrobiótica central rodeada de una empalizada marcadamente celular. El estudio analítico reveló una discreta anemia de 9,2g/dl de hemoglobina. La bioquímica no mostró hallazgos de interés. Otros parámetros incluían: IgA 244mg/dl; IgM 296mg/dl; IgG kappa 3.110mg/dl y beta-2-microglobulina en los límites de la normalidad. El aspirado de médula ósea y la ecografía abdominal, así como la tomografía axial computarizada craneal no mostraba hallazgos patológicos. La radiografía de tórax, el electrocardiograma y el ecocardiograma fueron informados como normales; la gammagrafía ósea, sin lesiones líticas ni depósitos patológicos. Se estableció el diagnóstico de gammapatía monoclonal IgG kappa de significado incierto, mantenida sin cambios y en seguimiento por el Servicio de Hematología. Tras su diagnóstico se sometió a tratamiento con corticoides y bolos de ciclofosfamida en retirada progresiva, con respuesta parcial y progresión lenta de las placas cutáneas.
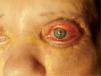
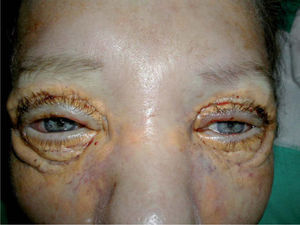
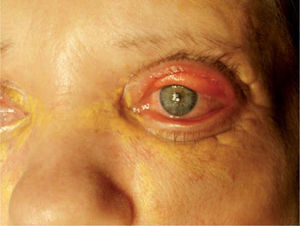
La paciente fue remitida al Servicio de Cirugía Plástica por las placas periorbitarias que causaban gran dificultad para el cierre palpebral a pesar del tratamiento médico, con la aparición de úlceras corneales bilaterales. Se llevó a cabo la resección en bloque de los xantogranulomas de los párpados inferiores y superiores y la cobertura del defecto con autoinjerto de piel parcial. Durante el primer mes de seguimiento los injertos, prendidos en su totalidad, sufrieron una gran retracción, lo que dio lugar a una nueva exposición corneal bilateral y a una retroversión palpebral con exposición tarsal superior (fig. 3). Tres meses después se llevó a cabo la segunda intervención quirúrgica, en la que se realizó exéresis de los injertos retraídos, liberación del músculo elevador del párpado en su inserción inferior y cobertura del defecto creado con autoinjerto de piel parcial en los párpados inferiores y autoinjerto de piel total, tomado de la región inguinal, en los párpados superiores. La intervención se completó con una cantoplastia lateral a fin de disminuir la hendidura palpebral y una tarsorrafia temporal para proteger la córnea y evitar la retracción de los injertos durante los primeros días posintervención. La tarsorrafia se liberó al cuarto día y mostró injertos prendidos en su totalidad. Tras un año de seguimiento no hay evidencia de recurrencia de la enfermedad en su localización periorbitaria, la movilidad del párpado superior es buena y no hay signos de retracción palpebral.
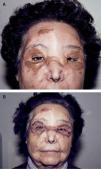
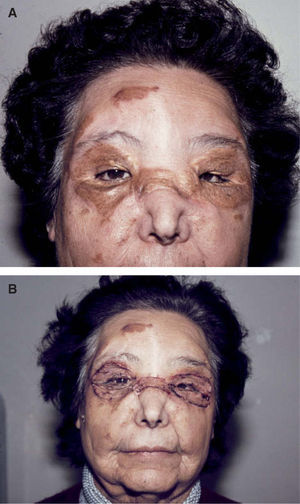
Caso 2La paciente, una mujer de 55 años de edad sin antecedentes de interés, consultó por lesiones periorbitarias bilaterales consistentes en la confluencia de varias lesiones pápulo-nodulares de coloración amarillo-parduzca, superficie rugosa, asintomáticas, de año y medio de evolución (fig. 4). Ante la progresión de las placas y la aparición de conjuntivitis bilateral por dificultad para la oclusión palpebral, fue vista por el Servicio de Dermatología donde, tras biopsia de las lesiones, se diagnosticó un xantogranuloma necrobiótico. Las pruebas de laboratorio y la biopsia de médula ósea fueron normales. La ecografía abdominal no mostró hallazgos de interés. Fue sometida a tratamiento médico con corticoides y bolos de ciclofosfamida, con ausencia de respuesta y progresión de las placas cutáneas. Fue derivada a Cirugía Plástica para tratamiento quirúrgico; se realizó exéresis de las placas periorbitarias y cobertura con autoinjertos de piel parcial. Al año de seguimiento no se objetivan signos de retracción palpebral ni evidencia de lesión cutánea en ninguna otra localización, ni tampoco enfermedad hematológica.
DiscusiónLa entidad descrita se presenta con la misma frecuencia en hombres y mujeres de entre 50 y 60 años, aunque existen casos descritos en la adolescencia9. Han sido muchas las teorías propuestas para tratar de aclarar la etiopatogenia de esta enfermedad2. Con frecuencia se asocia a alteraciones analíticas de laboratorio, entre las que destacan un aumento de la velocidad de sedimentación globular, leucopenia, neutropenia, anemia, trombocitopenia, hipergammaglobulinemia, crioglobulinemia, anticuerpos antinucleares positivos y factor reumatoide positivo7,10. Los niveles de glucosa suelen ser normales y los lípidos sanguíneos pueden presentar valores normales, elevados o disminuidos6,9. El hallazgo de laboratorio más frecuente (en más del 70 % de los casos) es una paraproteinemia que suele ser del tipo gammapatía monoclonal IgG kappa o lambda2,3,5.
Las manifestaciones cutáneas de la enfermedad aparecen con predilección en la región periorbitaria, el cuello, el tronco y las extremidades. Las complicaciones más graves se relacionan con la localización periorbitaria y se manifiestan como ulceración del pliegue palpebral, conjuntivitis, queratitis, epiescleritis, uveítis, iritis e incluso ceguera11. En los dos casos clínicos presentados en este artículo la afectación periorbitaria impedía la oclusión palpebral, lo que provocaba la exposición del globo ocular, cuya consecuencia fue la aparición de úlceras corneales en el primer caso y de conjuntivitis en el segundo. No es raro encontrar compromiso de mucosas y órganos extracutáneos tales como el pulmón, la mucosa oral, la laringe, los riñones, el corazón, el hígado10 y el sistema nervioso central12. Otra forma de presentación es como un tumor solitario sin asociación con neoplasia ni paraproteinemia11,13, como ejemplifica el segundo caso clínico descrito en este artículo.
Existe una fuerte asociación entre el xantogranuloma necrobiótico y el desarrollo de ciertas neoplasias malignas. Dada la escasa frecuencia de esta entidad, son muy pocas las series de casos existentes. Las más largas en la literatura corresponden a Finan y Winkelmann con 22 casos9 y, más recientemente, a Mehregan y Winkelmann con 32 casos6. Las opciones terapéuticas existentes son múltiples, pero ninguna es curativa, y en ocasiones no consiguen ningún tipo de respuesta o solo respuestas parciales6,9. En la literatura se ha descrito el uso de agentes alquilantes, generalmente en dosis bajas, como el metotrexato, el melfalán, el clorambucil2,3,6,8, la hidroxicloroquina, la mostaza nitrogenada, la azatioprina y la ciclofosfamida7. La administración de corticoides intralesionales, corticoides tópicos y glucocorticoides orales en altas dosis puede producir efectos variables8. También se ha descrito en algunos casos la radioterapia para la afectación ocular localizada14 y el interferón alfa-2a subcutáneo en lesiones resistentes a otras opciones terapéuticas4,15. Aun así, el tratamiento parece ser paliativo y la mayoría de los pacientes muestra un curso clínico lentamente progresivo7. De acuerdo con datos publicados al respecto, la exéresis quirúrgica de las lesiones se ha asociado con recurrencias (42 %) y un aumento de actividad de la enfermedad, por lo que debería evitarse2,5,16. En las dos pacientes presentadas en nuestro estudio optamos por la exéresis quirúrgica tras el fracaso del tratamiento con corticoides y bolos de ciclofosfamida, a pesar de que el riesgo de recurrencia tras la cirugía parece alto. Sin embargo, tras un año de seguimiento ambas pacientes permanecen libres de lesión en la localización periocular.
En el presente trabajo la lesión de ambas pacientes coincide con la forma de presentación clásica descrita en la literatura especializada. En contraste, la opción terapéutica efectiva ante el fracaso del tratamiento médico resultó ser la cirugía. Pese a ser desaconsejada mayoritariamente, nuestras pacientes permanecen libres de recurrencias y no se evidenció ningún aumento de actividad de la enfermedad. La amplia exéresis quirúrgica de las placas lesionales periorbitarias y la cobertura del defecto con injertos de piel parcial permitieron una oclusión palpebral completa, evitando así las graves complicaciones derivadas de la exposición ocular continua. La ausencia de lesiones asociadas a la mucosa y el control local de la enfermedad mediante la cirugía determinaron en ambas pacientes el curso clínico favorable, sin aparición de recidivas ni progresión de la enfermedad hematológica hasta el momento actual.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.