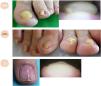
Los signos clínicos que acompañan a muchas alteraciones ungueales habitualmente no son patognomónicos de ninguna enfermedad concreta. Por tanto, la exploración del aparato ungueal desde diferentes ángulos de visión es fundamental para realizar un diagnóstico acertado. En el presente artículo se revisan los signos clínicos que pueden obtenerse mediante la exploración frontal del borde distal de la lámina ungueal y el hiponiquio, y se correlacionan con los signos de la exploración aérea. Dicho abordaje permite facilitar el diagnóstico clínico de la enfermedad ungueal en la práctica diaria.
Clinical findings in many nail disorders are not usually pathognomonic. An accurate diagnosis therefore relies on inspection of the nail unit from different angles. We review clinical features of different nail disorders that can be observed during frontal examination of the distal edge of the nail plate and the hyponychium and correlate these with features observed when the nail is viewed from above. Frontal examination of the distal nail unit can help establish a clinical diagnosis in routine practice.
Por lo general, la exploración clínica y la valoración de las enfermedades en la uña suelen efectuarse desde una visión aérea y rápida; este abordaje, sin embargo, no permite detectar todos los detalles de la enfermedad ungueal. Es deseable explorar la uña desde todos los ángulos, es decir, lateral, aéreo y frontal, para obtener la mayor información posible que sirva de ayuda para el diagnóstico, el tratamiento y la valoración de la evolución de la enfermedad ungueal.
La parte distal e inferior de la uña es el hiponiquio, que constituye el porche posterior de la uña. Es un espacio delimitado en su zona superior por el margen ventral libre de la uña, en profundidad por la estructura fibrosa de la banda onicodérmica (la puerta trasera de la entrada de la uña), en su parte inferior por un epitelio carente de huellas dactilares y anexos que cubre una dermis densa, y en su zona más distante por el pliegue ungueal distal1–4.
El hiponiquio muestra un patrón de respuesta variable ante determinados estímulos, como es descamación, hiperqueratosis, hipertrofia, hiperplasia y pigmentación del epitelio, que puede acompañarse de cambios en el grosor y la morfología de la lámina ungueal. Estos signos clínicos no son específicos de una única enfermedad y aparecen de forma aislada o en conjunto. Estas alteraciones ungueales son consecuencia, entre otros, de procesos inflamatorios, infecciosos o tumorales, sean locales o sistémicos5,6. En general, las uñas de los dedos de los pies se ven afectadas con más frecuencia que las de las manos.
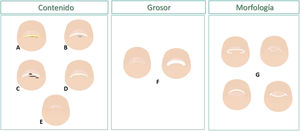
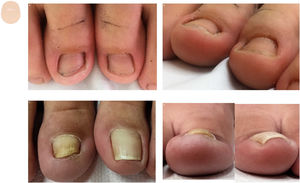
En el presente artículo, se realiza una descripción de las alteraciones en la uña desde la visión frontal distal de la lámina ungueal. Se seguirá un esquema de patrones, dependiendo del área afectada, bien sea el epitelio de la zona distal de la uña o la lámina ungueal (fig. 1) La información obtenida, unida a una historia clínica detallada y a la exploración del aparato ungueal, ayudarán a hacer un diagnóstico clínico.
Esquema de las alteraciones en la visión frontal distal de la uña, en el hiponiquio y en la lámina ungueal. La respuesta del hiponiquio ante una alteración puede ser con hiperqueratosis (A), masas ocupantes de espacio (B), pigmentación (C) y/o hiperplasia (D). Los cambios en la lámina ungueal que nos podemos encontrar (D y E) son variaciones en el grosor (F) y en la morfología del borde distal de la uña (G).
Se define la hiperqueratosis subungueal como el engrosamiento del estrato córneo del epitelio del hiponiquio y del lecho ungueal, con acúmulo de queratinocitos y restos bajo la lámina ungueal en la zona distal7,8. Las causas que la ocasionan son numerosas: inflamatorias, infecciosas, tumorales o cualquier proceso que induzca una alteración del lecho ungueal (traumatismos, fármacos o enfermedades sistémicas) y que produzca una onicolisis. Las uñas de los pies están afectadas con más frecuencia, probablemente debido a que están más sometidas a traumatismos de repetición9.
La hiperqueratosis puede ser difusa o localizada. Es difusa en aquellas enfermedades en las cuales hay una afectación extensa del lecho ungueal, como ocurre en la dermatitis, la onicomicosis y la psoriasis. Cuando la hiperqueratosis es localizada debe sospecharse un proceso tumoral10.
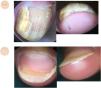
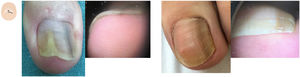
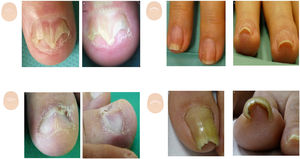
Hiperqueratosis subungueal difusaLas onicomicosis suelen cursar con onicolisis y descamación gruesa de color predominantemente amarillento, próxima a la parte ventral de la lámina ungueal11,12 (fig. 2A y B). La presencia de la imagen de la ruina y/o una apariencia de pulverización distal de la uña, por fragilidad debida a la invasión del hongo, apoyan el diagnóstico13. La vista aérea muestra onicolisis con un borde irregular afilado, diferentes colores mate de la uña (la aurora boreal), etc.
Alteraciones en el contenido. A. Dermatoscopia de onicomicosis en vista aérea; se observa onicolisis con un borde irregular, dermatofitoma y el signo de la aurora boreal. B. Dermatoscopia de onicomicosis en vista frontal distal con onicolisis, hiperqueratosis subungueal difusa y signo de la ruina. C. Dermatoscopia en psoriasis ungueal, con mancha en aceite y onicolisis. D. Dermatoscopia en psoriasis, que muestra onicolisis con hiperqueratosis subungueal difusa, fina y de color blanco plateado.
La onicolisis con una descamación fina, blanca plateada, algo más marcada en los laterales, orienta hacia un diagnóstico de psoriasis (fig. 2B y C). La dermatoscopia muestra unos capilares elongados y dilatados con distribución irregular en el hiponiquio y pulpejo del dedo14,15. A lo anterior, se unen los signos clínicos característicos de psoriasis en la vista aérea, como son pitting, mancha en aceite y la afectación vascular del lecho, entre otros. Puede existir una onicomicosis asociada, añadiéndose a la exploración los signos típicos de la infección por hongos16.
La hiperqueratosis difusa se puede encontrar en la dermatitis periungueal, la pitiriasis rubra pilaris y los traumatismos de repetición, entre otras enfermedades7,17.
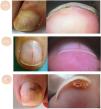
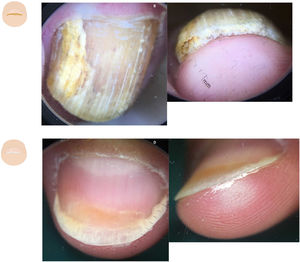
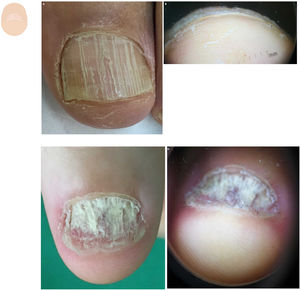
Hiperqueratosis subungueal localizadaEl onicoclavus, heloma o cuerno subungueal se manifiesta con una hiperqueratosis dolorosa, con un centro translúcido, a veces asociada a áreas hemorrágicas, que se localiza en la zona media distal del lecho ungueal18 (fig. 3A y B). Al levantar la uña se puede observar la formación queratósica, con hemorragia. El onicoclavus es un proceso reactivo debido a presión o traumatismos persistentes sobre el lecho ungueal que suceden con cambios anatómicos o biomecánicos del pie.
Alteraciones en el contenido. A. Onicoclavus: onicolisis con mancha pigmentada en zona media distal de la uña. B. Onicoclavus: hiperqueratosis con área hemorrágica en la zona media del hiponiquio. C. Onicopapiloma: discreta eritroniquia longitudinal con hemorragia en astilla y una leve onicolisis en «V» distal. D. Onicopapiloma: onicolisis con hiperqueratosis focal que está adherida a la zona ventral de la lámina ungueal. F. Fibroqueratoma: onicolisis lateral con un área pigmentada hemorrágica. G. Fibroqueratoma: onicolisis e hiperqueratosis subungueal bien delimitada.
El onicopapiloma es un tumor específico de la uña. La hiperqueratosis está localizada y adherida a la zona ventral de la lámina ungueal, y es generalmente indolora10,19 (fig. 3C y D). La clínica más habitual es una banda de eritroniquia longitudinal con onicolisis distal, pero también se puede manifestar con una leuconiquia o melanoniquia longitudinal o hemorragias en astilla20.
En las verrugas se suele observar una pápula o placa con hiperqueratosis y puntos negros en superficie. La dermatoscopia muestra áreas papilomatosas con hemorragias intracorneales en la zona central de la papila, con aspecto en «huevos de rana», o puntos negros con una distribución irregular en la superficie21.
Otras causas de hiperqueratosis circunscrita incluyen dolencias como el dermatofitoma, la enfermedad de Bowen o el carcinoma de células escamosas, entre otras10.
Lesiones ocupantes de espacio en el hiponiquioTumoresLas lesiones ocupantes de espacio en el hiponiquio generalmente se acompañan de onicolisis. Son variados los tumores que deben considerarse, y en estos casos la historia clínica puede aportar información diagnóstica importante22.
El fibroqueratoma subungueal es más frecuente en la localización periungueal, pero también se puede encontrar en la zona subungueal23 (fig. 3E y F). Se manifiesta como una masa o tumoración con forma de salchicha, de consistencia fibrosa, con hiperqueratosis distal y un crecimiento progresivo24. La visión aérea puede mostrar una distrofia traumática con hemorragia y onicolisis.
La exostosis subungueal se manifiesta como una tumoración de consistencia dura, de crecimiento lento y progresivo, y acompañada de dolor22. En la exploración se aprecia hiperqueratosis distal y onicolisis. El diagnóstico se confirma mediante una radiografía simple, pero no en las fases iniciales25.
El queratoacantoma es un tumor poco frecuente en su localización subungueal. Debe sospecharse ante la aparición en la zona distal de la uña de un nódulo queratósico doloroso de crecimiento rápido, con una zona central deprimida rellena de material córneo22. Es frecuente la afectación de la falange y en la radiografía muestra una típica erosión en forma de copa26.
Ante la presencia de alteraciones ungueales crónicas que no responden a los tratamientos habituales, debe considerarse la posibilidad de una enfermedad de Bowen o un carcinoma espinocelular. Las manifestaciones clínicas de estos son muy variadas y pueden simular verrugas, onicomicosis, onicocriptosis o cualquiera de los tumores anteriormente mencionados27,28.
Las metástasis digitales o subungueales pueden también aparentar un proceso inflamatorio, infeccioso o traumático que afecta a un dedo de la mano. La historia clínica y la exploración de la lesión, que se acompaña de un dolor excesivo en relación a la clínica, ayudan a su diagnóstico29,30.
Pterygium inversum unguisEl pterygium inversum unguis es una entidad poco frecuente que solo puede ser diagnosticada mediante la visualización frontal de la uña8. La exploración muestra una disminución del hiponiquio debido a la presencia de una membrana fibrosa que une el suelo del hiponiquio con la parte ventral de la lámina ungueal. Existe una forma congénita y otra adquirida, y esta última se subdivide en reversible e irreversible. La forma adquirida se relaciona con enfermedades del tejido conectivo (esclerosis sistémica, lupus eritematoso sistémico), neurofibromatosis, hemiparesia y tratamientos de estética ungueal, entre otros31.
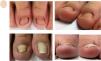
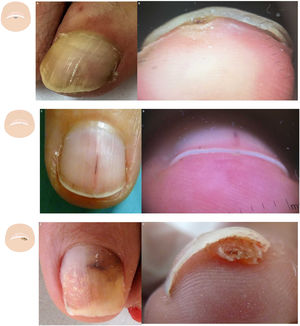
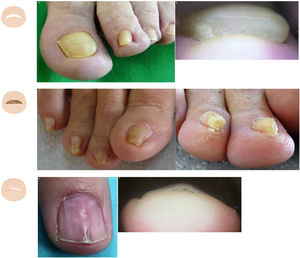
Hipertrofia del pliegue distal de la uñaLa hipertrofia del pliegue distal ungueal es fisiológica en los primeros años de vida y se considera patológica en edades más avanzadas. El primer dedo del pie es el más frecuentemente afectado y el alcance de la hipertrofia solo puede ser valorado en la visión frontal. La forma fisiológica parece ser secundaria a una ausencia de presión de la uña sobre el tejido subungueal (fig. 4A y B). La forma patológica es habitual en situaciones en las que la uña se ve sobrepasada por las fuerzas que ejercen los pliegues lateral y distal32 (fig. 4C y D). La clínica más característica consiste en un aumento del pliegue distal de la uña y del pulpejo, que limitan el crecimiento de la uña. La hipertrofia del pliegue distal tiene una estrecha relación con la onicolisis, sobre todo con su estadio 5 (pérdida del lecho ungueal), en el que el lecho ungueal sufre una disminución progresiva de su tamaño33.
Alteraciones en el contenido. A. Vista aérea de los primeros dedos de los pies de un niño. B. Hipertrofia del pliegue distal ungueal. C. Vista aérea de los primeros dedos de los pies de un adulto, con una disminución de la longitud de la uña. D. Hipertrofia del pliegue distal ungueal y pérdida del ángulo del eje transversal del borde libre de la uña.
Se denomina signo de Hutchinson a la pigmentación de la piel periungueal. Puede ser un signo clínico benigno o maligno y tener relación con una enfermedad local o sistémica. Cuando aparece acompañando a una melanoniquia en un paciente adulto es probable que se trate de un melanoma. Por el contrario, es un hallazgo habitual en las melanoniquias en niños y suele indicar que se trata de un nevus melanocítico congénito34.
La valoración en visión frontal de las melanoniquias permite identificar qué parte de la matriz es responsable de la pigmentación. Si la pigmentación está localizada en la zona superior de la lámina ungueal, es la matriz proximal la responsable; por el contrario, si se sitúa en la zona media inferior es debida a la matriz distal35 (fig. 5A-C). Cuando observemos numerosos focos de pigmentación en el grosor de la lámina ungueal, dicha melanoniquia puede corresponder a un melanoma.
Alteraciones en el grosor del borde libre de la lámina unguealLas variaciones del grosor de la lámina ungueal se relacionan con otras alteraciones que afectan a la matriz y al lecho ungueal. Las causas son variadas, incluyendo problemas locales o generales, procesos traumáticos y detenciones del crecimiento de la uña, entre otras. Estos cambios pueden afectar a toda la uña o solamente a una parte de la misma, y a una única uña o a varias. Solo es posible evaluar el grosor del borde libre de la uña mediante la inspección frontal de la lámina ungueal. En las uñas de las manos es más habitual encontrar una disminución en el grosor de la lámina ungueal, mientras que en las de los pies es más frecuente el aumento del mismo.
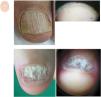
Disminución del grosor de la lámina unguealEl término hapaloniquia alude a una disminución del grosor de la uña, definida como inferior a 0,5mm5. Se observa con frecuencia en las uñas de las manos con el envejecimiento fisiológico, pero también en el síndrome de las uñas frágiles, enfermedades locales específicas de las uñas (como dermatitis ocupacional, traquioniquia, psoriasis o liquen plano) y enfermedades sistémicas (como artritis crónica, lepra, mixedema, neuritis periférica, hemiplejía, caquexia u otras)6 (fig. 6A-C). El adelgazamiento de la lámina ungueal puede ser total o focal y afectar a una o varias uñas. Si se observa en un único dedo y de forma localizada, la causa más probable es un tumor, como el onicopapiloma. En la enfermedad de Darier se ve esta disminución parcial del grosor de la lámina ungueal en varias uñas17.
Alteraciones en el grosor. A. Vista aérea de onicorrexis, surcos longitudinales en toda la superficie de la lámina ungueal. B. Pérdida irregular del grosor de la lámina ungueal. C. Vista aérea de psoriasis, distrofia ungueal total. D. Hapaloniquia, disminución del grosor de la lámina ungueal.
La detención del crecimiento de la uña puede deberse a causas locales o inflamatorias, a microtraumatismos de repetición y a procesos sistémicos (el síndrome de las uñas amarillas, por ejemplo). Ante estas situaciones, la uña se va engrosando y presentando cambios en su color, tornándose amarilla, y en su morfología6,36. Estos cambios suceden también de forma fisiológica con la edad en las uñas de los pies, y de forma patológica en la retroniquia, entre otras37 (fig. 7A y B).
Alteraciones en la morfología. A. Vista aérea del pie de un paciente anciano con xantoniquia de las 2 primeras uñas. B. Onicauxis, engrosamiento uniforme de todo el borde distal de la lámina ungueal. C. Vista aérea de los pies de un paciente con una disminución del diámetro transversal de las uñas en la zona media distal. D. Paquioniquia: uña con una morfología en cilindro debida a un engrosamiento de la zona media distal de la lámina ungueal, y la unión de ambos extremos de la uña. E. Vista aérea de onicomatricoma: discretas hemorragias en astilla y onicolisis en «V» en la zona distal de la lámina ungueal. F. Engrosamiento localizado de la lámina ungueal, con la imagen en panal de abeja.
La paquioniquia congénita es una genodermatosis que se manifiesta con alteraciones muy características en las uñas, además de otros síntomas. Las uñas se van engrosando en la zona media distal a expensas de la lámina y el lecho ungueal. Se observa un incremento de la curvatura transversal, lo cual proporciona que la uña tenga una morfología en cilindro y un color marrón oscuro. Dichas alteraciones pueden causar dolor y dificultad en el manejo de los dedos38. En estados avanzados de las uñas en pinza podemos observar esta morfología (fig. 7C y D).
En ocasiones, el aumento de grosor de la lámina ungueal se debe a una alteración localizada en la matriz. Se denomina onicauxis al engrosamiento longitudinal de la uña. Un ejemplo de ello es el onicomatricoma, tumor fibroepitelial benigno (fig. 7E y F). Se manifiesta con un engrosamiento longitudinal y transversal de la uña, xantoniquia, hemorragias en astilla y la característica imagen en panal de abeja o carcoma distal39. El análisis histológico de trozos distales de la lámina ungueal (clipping) y el estudio histológico confirman el diagnóstico40.
Alteraciones en la morfología del borde libre distal de la lámina unguealLa morfología de la uña está determinada, entre otras cosas, por su eje longitudinal y por el transversal, que es levemente convexo. El ángulo de estos ejes es diferente en los dedos de las manos que en los de los pies. Las variaciones en el eje transversal ocasionan diferentes morfologías que nos pueden poner en alerta de alguna enfermedad, y son solo evidentes a la inspección frontal de la uña.
Las manifestaciones clínicas del liquen plano ungueal varían dependiendo de si está afectada la matriz y/o el lecho ungueal. El daño focal del lecho ungueal causa onicolisis, con o sin hiperqueratosis, que confiere una morfología característica de uña «en tienda de campaña»17 (fig. 8A y B).
Alteraciones en el grosor. A. Vista aérea de liquen plano: onicolisis con pérdida de lámina ungueal. B. Liquen plano: imagen en tienda de campaña. C. Vista aérea de onicolisis idiopática con borde proximal liso en los dedos de la mano. D. En la visión frontal se aprecia mejor el grado de onicolisis. E. Vista aérea de liquen plano ungueal, con hendidura central y hapaloniquia. F. En la visión lateral se observa coiloniquia, con el eje transversal cóncavo. G. Vista aérea de la primera uña del pie con un estrechamiento del eje transversal en la zona media distal de la uña. H. Uña en pinza tipo 1 o común, aumento del ángulo del eje transversal distal de la uña.
La onicolisis es uno de los signos clínicos más frecuentes en enfermedad ungueal y se corresponde con el despegamiento de la lámina del lecho ungueal (fig. 8C y D). Las causas que producen onicolisis son muy variadas. Puede ser difícil percibirla en la visión aérea, pero la observación frontal mostrará un mayor o menor grado de separación de la uña del lecho dependiendo de la enfermedad asociada y de su evolución41,42.
En la coiloniquia o uñas en cuchara, el eje transversal y el longitudinal de la uña se tornan cóncavos, con la zona central deprimida y los bordes laterales elevados43. Se presenta de forma fisiológica en el 5% de los niños en los 2 primeros años de vida y es frecuente en la vejez. La coiloniquia puede ser la manifestación de una deficiencia grave de hierro, aparecer en alpinistas que pasan tiempo en altas altitudes, psoriasis, liquen plano y traquioniquia, entre otras causas5,44 (fig. 8 E y F).
En las uñas en pinza existe un aumento del ángulo del eje transversal en la zona distal de la uña. Las causas que la provocan son variadas, como un mal ajuste del calzado, exóstosis subungueal, quiste mucoide submatricial, fármacos (betabloqueantes), osteoartritis, enfermedad ungueal local tanto inflamatoria como infecciosa, cirugía previa en esa zona, u otras45. El grado de afectación del eje transversal condiciona la aparición de 3 tipos de uña en pinza: 1) tipo 1 o uña en pinza común (en trompeta o en omega), en la que el eje transversal distal es muy pronunciado; 2) tipo 2 o uña en pinza doblada (similar a onicocriptosis), con una curvatura plana y márgenes laterales muy marcados, y 3) tipo 3 o uña en teja, con un aumento de la curvatura transversal a lo largo del eje longitudinal (fig. 8G y H). En situaciones extremas y en procesos crónicos, los 2 bordes distales de la uña pueden llegar a unirse, comprometiendo parte del lecho ungueal (fig. 7C y D). En estos casos, la uña puede adquirir una forma de túnel o cono, o simular una paquioniquia congénita5.
FinanciaciónNo hay financiación para escribir este manuscrito.
Conflicto de interesesNo tengo conflicto de intereses.
Me gustaría agradecer a todos los pacientes que día a día me permiten aprender y disfrutar viendo sus enfermedades ungueales, y me permiten utilizar las fotografías.