La dermatoscopia permite observar, en las condiciones adecuadas, la vascularización presente en las lesiones cutáneas de muy diversa índole. La visualización e identificación de vasos de morfología característica puede ser la clave en el diagnóstico de determinadas lesiones, especialmente en el caso de aquellas hipopigmentadas, en las que no es posible identificar las estructuras pigmentadas clásicas.
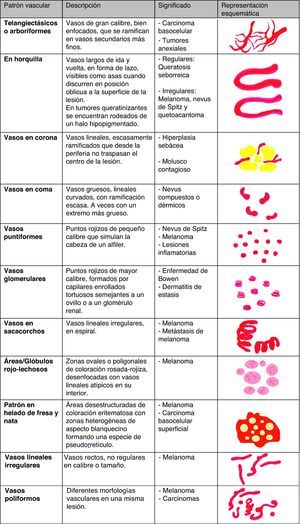
Así pues, algunas de las asociaciones más características son la presencia de vasos «en corona» en la hiperplasia sebácea, las «telangiectasias arboriformes» en el carcinoma basocelular, los vasos «en coma» en los nevos intradérmicos y compuestos, los vasos «en cabeza de alfiler» en los nevos de Spitz o melanoma, o los vasos «en horquilla» en las queratosis seborreicas.
El reconocimiento de estructuras vasculares distintivas puede ser de gran ayuda para el diagnóstico de numerosas lesiones. A menudo, constituyen la única clave para el diagnóstico del melanoma.
Under the right conditions, dermoscopy allows us to observe the vascular features of many different types of skin lesions. The visualization and identification of vessels with a characteristic morphology can be the key to diagnosis, especially in hypopigmented lesions in which the typical pigmented structures are not visible.
Some of the more characteristic associations are the presence of crown vessels in sebaceous hyperplasia, arborizing telangiectasias in basal cell carcinoma, comma-shaped vessels in intradermal and compound nevi, dotted vessels in Spitz nevi and melanoma, and hairpin vessels in seborrheic keratoses.
The recognition of distinctive vascular features can be of great help in the diagnosis of many types of skin lesions, and very often such patterns are the only key to the diagnosis of melanoma.
La dermatoscopia es una técnica diagnóstica no invasiva que permite ver características morfológicas imperceptibles para el ojo humano desnudo, ya que combina un método que convierte en translúcida la capa córnea de la piel, con una ayuda óptica que aumenta la imagen de la lesión que se proyecta sobre la retina1–4.
La introducción de la dermatoscopia, técnica cuyo uso se ha generalizado en la práctica clínica dermatológica en la última década, ha permitido mejorar el conocimiento de la morfología de numerosas lesiones cutáneas5. Del mismo modo, además de que permite realizar un seguimiento más estrecho de los pacientes con múltiples nevos melanocíticos, ha aumentado de forma considerable la precisión en el diagnóstico clínico tanto de tumores pigmentados como de aquellas lesiones que carecen de pigmento.
El color que se observa con la dermatoscopia depende de varios factores. Los dos cromóforos principales que se detectan son la melanina, que se aprecia de color negro, marrón, azulado o grisáceo en función de la profundidad a la que se encuentre, y la hemoglobina, cuyo rango de colores oscila entre el rojo y los tonos azulados o incluso purpúricos, en función también de su localización, del grado de oxidación que muestre, o de la presencia de trombosis6.
A diferencia de lo que sucede en el examen histopatológico, en el que los vasos aparecen fragmentados debido a las secciones verticales que se realizan en las muestras cutáneas, lo que impide apreciar completamente su morfología, la dermatoscopia ofrece una visión horizontal que permite distinguir una gran variedad de estructuras vasculares, con unas características morfológicas y un patrón de agrupación, que pueden resultar de gran valor para el diagnóstico de la lesión estudiada, ya que aporta información adicional dentro del proceso clásico de evaluación en dos etapas (lesión melanocítica/no melanocítica, benigno/maligno). Su reconocimiento adquiere una especial importancia cuando nos enfrentamos a lesiones no pigmentadas, donde la identificación de los vasos resulta de inestimable ayuda para el diagnóstico y, a menudo, constituye la única clave para el reconocimiento de los melanomas7.
Consideraciones técnicasA la hora de valorar las estructuras vasculares con la dermatoscopia hay que tener en cuenta que su visualización depende en gran medida del aparato óptico y de la técnica de examen dermatoscópica empleada, ya que estos factores pueden modificar de forma considerable la identificación de las mismas, siendo relevantes no solo el tipo y la resolución del dermatoscopio que estemos empleando (de contacto o de luz polarizada) sino también el medio de inmersión empleado6.
En el caso de la dermatoscopia de contacto la elección de un fluido apropiado y el correcto uso del instrumento óptico son fundamentales para visualizar de un modo adecuado los vasos tumorales, puesto que cuanto más superficiales son los vasos más fácil es que se produzca vasoconstricción al comprimir el dermatoscopio contra la superficie cutánea. Por este motivo es fundamental aplicar la menor presión posible sobre el tumor para no colapsar los vasos.
Existen diversos fluidos que se pueden emplear en la interfase entre la piel y la lente del dermatoscopio como agua, alcohol, aceite de inmersión o gel de ultrasonido. Para el examen de los vasos con un dermatoscopio sin luz polarizada el gel de ultrasonido es mejor que otros líquidos debido a su gran viscosidad, puesto que los de menor viscosidad se suelen desplazar del lugar de inspección y amortiguan menos la presión.
Con el dermatoscopio de luz polarizada no se requiere un líquido de interfase entre la lente y la piel, aunque si las lesiones presentan hiperqueratosis o costras en la superficie se puede producir una considerable refracción que puede limitar la correcta visualización de las estructuras8,9, y que se puede disminuir con la aplicación de medios líquidos sobre la lesión.
Otro aspecto a tener en cuenta es la magnificación que ofrece el dermatoscopio. Lo ideal para observar estructuras vasculares es emplear aparatos que ofrezcan 30 o más aumentos, debido a que los capilares con un diámetro muy pequeño no pueden ser analizados de forma apropiada a bajas magnificaciones.
Lamentablemente, la mayoría de dermatoscopios manuales que se encuentran en el mercado ofrecen únicamente entre 10 o 20 aumentos, siendo en estos casos muy complicado visualizar adecuadamente las estructuras vasculares.
Por otro lado la resolución de la videocámara también supone una limitación a la hora de observar las estructuras vasculares. En nuestra experiencia, cuando se pretende ver de forma adecuada los vasos la imagen resulta mucho más nítida al usar aparatos manuales que con las videocámaras que disponen algunos aparatos de dermatoscopia digitalizada, salvo que se utilicen las magnificaciones más altas.
En la actualidad se disponen de sistemas de fotografía digital dermatoscópica que se pueden adaptar a cámaras, y que permiten obtener imágenes de gran calidad para el estudio de los vasos, como el sistema de dermatoscopia Delta 20® con adaptador fotográfico de Heine, o el dermatoscopio DermLite Photo System®.
Consideraciones generalesLas estructuras vasculares se visualizan mejor en lesiones poco pigmentadas o sin pigmento, o en las zonas más claras de tumores pigmentados.
El cromóforo más importante en los tumores cutáneos no pigmentados es la hemoglobina, pigmento que se encuentra dentro de los eritrocitos de la luz vascular7.
Teniendo en cuenta que la dermatoscopia aporta una visión horizontal de la piel, los vasos que discurren paralelos a la superficie cutánea se aprecian como líneas, mientras que los que tienen un trayecto perpendicular a la superficie cutánea se ven generalmente como puntos, o incluso lazos.
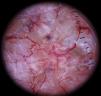
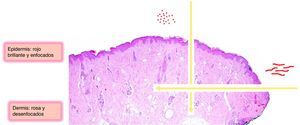
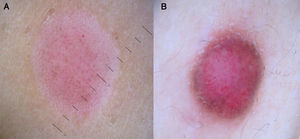
Por otro lado, los vasos localizados en la dermis generalmente aparecen de color rosado y desenfocados por la dispersión de la luz a través del tejido conectivo dérmico, mientras que los vasos localizados más superficialmente (inmediatamente por debajo de la epidermis) aparecen bien enfocados y de color rojo brillante7 (fig. 1).
El patrón vascular predominante depende también del volumen del tumor y de su patrón de proliferación1. De este modo, la parte plana de un determinado tumor puede mostrar vasos distintos a los del componente nodular, que corresponden habitualmente a neoangiogénesis, con formación de vasos más o menos aberrantes en el seno del tumor.
También es importante considerar otros factores como el fototipo, la edad del paciente y la localización de la lesión10. Cuando se analizan nevos melanocíticos en individuos con fototipos claros es importante evaluar el resto de nevos del paciente para poder comprobar que tienen características similares de patrón, color y estructuras vasculares. En estos pacientes, aunque la identificación de vasos es más sencilla al tratarse habitualmente de lesiones menos pigmentadas, su correcta evaluación adquiere una especial importancia, ya que en ocasiones aporta las únicas claves para el diagnóstico y seguimiento a largo plazo de los mismos11.
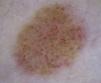
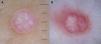
Por otro lado, también hay que considerar que en determinadas áreas anatómicas, sobre todo en las mamas o en las nalgas, el plexo vascular normal, constituido por los vasos de las papilas (se ven como puntos rojos pequeños) y el plexo dérmico superior (se ve como reticulado grueso algo borroso), se puede ver con mucha nitidez y puede originar una confusión con vascularización tumoral6 (fig. 2). La edad del paciente también puede ser un factor modificador de la apariencia de vasos sanguíneos en dermatoscopia. De este modo, los vasos pueden ser más fáciles de visualizar en zonas con marcada elastosis, frecuente en personas de edad avanzada, hecho que por otro lado puede provocar problemas en la interpretación de los mismos si se confunden los vasos normales de la piel con vascularización tumoral.
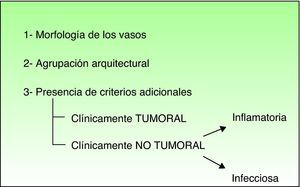
Procedimiento diagnósticoEl procedimiento a la hora de valorar las estructuras vasculares de una lesión determinada se fundamentaría en 3 pasos esenciales: en primer lugar hay que valorar la morfología del patrón vascular; en segundo lugar el patrón de agrupación arquitectural de los vasos; y por último, la presencia de criterios adicionales dermatoscópicos que puedan ayudar al diagnóstico.
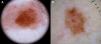
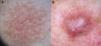
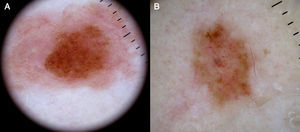
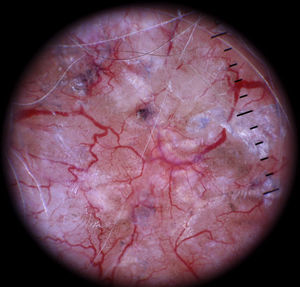
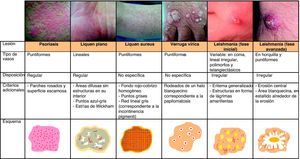
También es fundamental diferenciar clínicamente si la lesión que pretendemos diagnosticar con la dermatoscopia es tumoral, o por el contrario se trata de una lesión no tumoral (inflamatoria o infecciosa), porque el patrón vascular puede ser similar entre estas dos categorías7 (fig. 3).
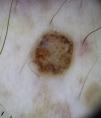
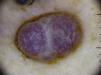
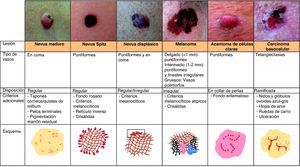
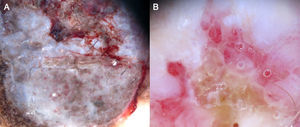
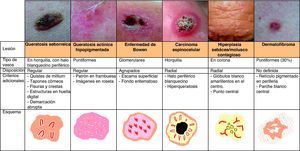
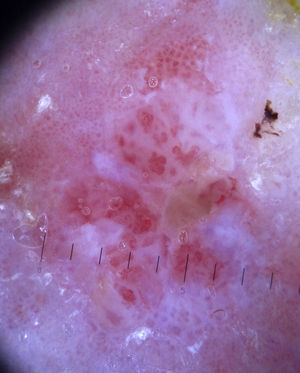
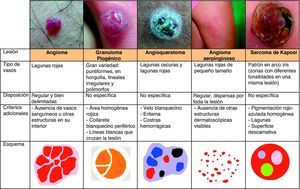
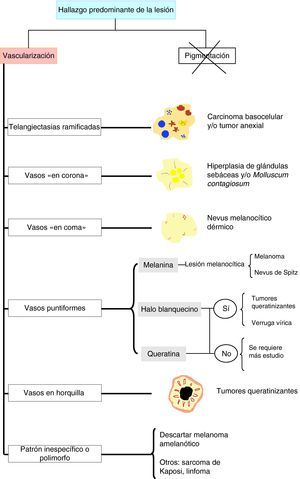
Estructuras vascularesSe pueden identificar diferentes tipos de patrones vasculares (fig. 4). Los más importantes son los denominados vasos en coma, puntiformes, lineales irregulares, en horquilla, glomerulares, arboriformes, en corona, el patrón en fresa, las áreas o glóbulos rojo-lechosos y las lagunas6,7,12–14.
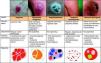
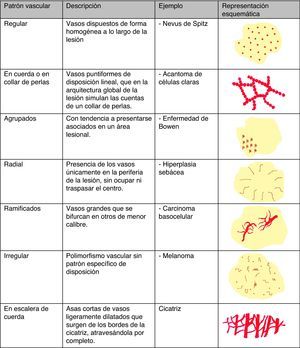
Patrón arquitectural de agrupaciónTras el estudio de la morfología vascular el reconocimiento de la agrupación arquitectural es de vital importancia para el diagnóstico de tumores cutáneos no pigmentados, puesto que muchos de ellos pueden mostrar los mismos tipos de vasos con diferente agrupación arquitectural6,7 (fig. 5).
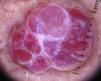
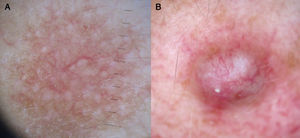
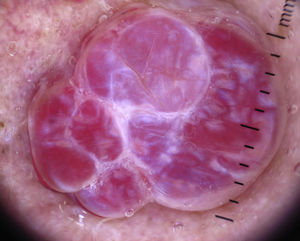
Tumores melanocíticosNevos melanocíticos madurosEl hallazgo dermatoscópico fundamental para el diagnóstico de nevo melanocítico intradérmico es la presencia de vasos con forma de coma. Cuando están presentes la probabilidad de que la lesión analizada sea un nevo melanocítico intradérmico es de un 94% (valor predictivo positivo)12,15.
Por el contrario, la presencia de vasos en forma de coma representa un significativo predictor negativo de melanoma16.
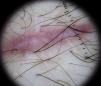
Los vasos en coma son vasos gruesos, ligeramente curvados, que apenas se bifurcan o ramifican, pudiendo variar de forma muy llamativa tanto en tamaño como en calibre, y que habitualmente se encuentran dispersos por todo el tumor con una distribución regular. Pueden evidenciarse otros hallazgos adicionales propios de los nevos maduros, como son la presencia de pelo terminal, quistes de milium o glóbulos discretamente pigmentados (figs. 6 y 7).
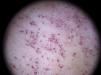
Nevos de SpitzLa presencia de vasos puntiformes es altamente predictiva para lesiones melanocíticas en general (con un valor predictivo positivo de un 90%) y para los nevos de Spitz en particular, donde se han detectado en un 77,8% de los mismos12,17. Se correlacionan con las puntas de capilares de pequeño tamaño localizados en la dermis papilar y se agrupan verticalmente. Los vasos puntiformes se observan habitualmente en el centro hipopigmentado del nevo de Spitz, y muestran una apariencia muy monomorfa, se agrupan de forma muy regular, su densidad es elevada y asientan sobre un fondo rosado lechoso (fig. 8). Aunque es un hallazgo raro en el nevo de Spitz (es una estructura típica de melanoma)14, también se puede evidenciar la presencia de crisálidas15, estructuras únicamente visibles con el dermatoscopio de luz polarizada, y que consisten en líneas blanquecinas brillantes, que se corresponden con una alteración del colágeno de la dermis papilar13. En los nevos de Spitz escasamente pigmentados la presencia de un patrón residual en estallido también puede facilitar el diagnóstico16.
Como ya es conocido, los tumores spitzoides pueden ser dermatoscópicamente indistinguibles de un melanoma, hecho que se hace más evidente en las variantes nodulares y atípicas, que pueden mostrar estructuras vasculares atípicas indistinguibles de las de un melanoma hipomelanótico grueso (vasos lineales irregulares, vasos glomerulares o áreas rosadas blanquecinas). Por otro lado, los vasos puntiformes propios de las lesiones planas también son un hallazgo habitual en el melanoma hipomelanótico o amelanótico. Por este motivo es aconsejable extirpar todas las lesiones de adultos con hallazgos dermatoscópicos propios de lesiones spitzoides, aunque la presencia aislada de vasos puntiformes puede no ser un criterio suficiente para justificar la exéresis, requiriéndose al menos algún otro signo clínico o dermatoscópico adicional (fig. 7).
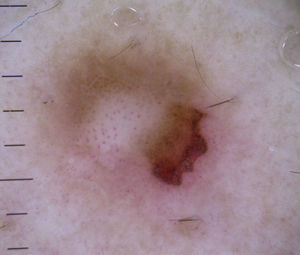
Nevos melanocíticos atípicosEn los nevos atípicos escasamente pigmentados, presentes en los individuos con fototipos claros, es frecuente hallar vasos puntiformes o en forma de coma sobre un centro discretamente sobreelevado, que está rodeado por una zona plana periférica con un patrón reticular u homogéneo de coloración predominantemente marrón clara (fig. 9).
En los nevos atípicos los vasos puntiformes no suelen estar tan densamente agrupados como en los nevos de Spitz, y los vasos en coma se encuentran en escaso número. El color sobre el que asientan estos vasos también difiere del nevo de Spitz, siendo en estos casos más oscuro, mientras que en el nevo de Spitz el fondo es llamativamente rosado7,18 (fig. 7).
Melanoma hipomelanótico o amelanóticoLos patrones vasculares predominantes en los melanomas amelanóticos, así como su agrupación, dependen en gran medida del grosor del tumor7. En el melanoma los vasos proceden de la neovascularización inducida por el propio tumor y tienen una localización profunda, por lo que al ser observados con la dermatoscopia pueden quedar fuera de foco y observarse con menor nitidez (fig. 10).
Generalmente, en lesiones planas, el hallazgo predominante es la presencia de vasos puntiformes, que aparecen homogéneos en forma y están agrupados de manera regular, al igual que sucede en los nevos de Spitz hipopigmentados. Por el contrario, en las lesiones sobreelevadas los vasos se distribuyen irregularmente y son más largos, más gruesos y también más variables en forma16,19,20. De este modo, en melanomas hipomelanóticos de grosor intermedio es común la presencia de vasos puntiformes en combinación con vasos en horquilla o vasos lineales irregulares sobre un fondo rosado-rojizo, formando un patrón polimorfo de vasos. Sin embargo, en ocasiones, la presencia de vasos puntiformes puede ser el único hallazgo vascular existente, y aunque tienden a distribuirse de forma algo más irregular que en el nevo de Spitz, en algunos casos también son indistinguibles dermatoscópicamente21–23.
Algunas estructuras adicionales que sugerirían el diagnóstico de melanoma, como la presencia de despigmentación reticular o crisálidas, también pueden estar presentes en el nevo de Spitz, por lo que como ya se ha comentado anteriormente se debería extirpar toda lesión en adultos con apariencia dermatoscópica de lesión spitzoide24–26.
Los melanomas gruesos desarrollan un sistema de aporte vascular diferente, y además de la presencia de vasos lineales irregulares, vasos en horquilla o vasos en tirabuzón, muestran vasos arboriformes y/o glóbulos rojo-lechosos7.
En el caso de los vasos arboriformes su trayecto sinuoso y ramificación es menos irregular comparados con el carcinoma basocelular. Los glóbulos rojo-rosados, aunque se observan con menos frecuencia, son muy sugestivos de melanoma hipomelanótico (son las lesiones con mayor valor predictivo positivo para melanoma [77,8%]). Una pequeña proporción de melanomas hipomelanóticos muestran un fondo de color rosado, llamado color rojo-lechoso. Este particular rasgo dermatoscópico no es específico del melanoma, ya que también puede presentarse en el carcinoma basocelular y en el granuloma piogénico27, aunque estas áreas rojo-lechosas son muy raras en tumores benignos.
En los melanomas gruesos el hallazgo de vasos puntiformes es raro, y si están presentes habitualmente lo hacen en la porción plana del tumor.
Las diferentes modalidades clínicas de melanoma pueden mostrar peculiaridades dermatoscópicas. Así, el melanoma nodular puede no presentar patrones vasculares significativos, siendo el policromatismo en estos casos la única clave para el correcto diagnóstico28–30.
El melanoma con forma de eccema muestra un gran polimorfismo vascular (vasos puntiformes, glomerulares o lineales atípicos), asociado con pigmento residual de color marrón a grisáceo31.
En melanomas que han regresado por completo pueden hallarse: despigmentación de tipo cicatrizal, fondo rosado, vasos lineales irregulares, vasos puntiformes, remanente de pigmento y bandas transversas blanquecinas.
El melanoma desmoplásico incluye rasgos propios de regresión como áreas cicatriciales, gránulos de pimienta, múltiples colores y patrones vasculares relacionados con el melanoma, como vasos lineales irregulares y glóbulos rojo-lechosos32,33.
Otro hallazgo que puede resultar de utilidad para el diagnóstico del melanoma es el denominado «signo del campo de amapolas». Consiste en la presencia de numerosas gotas de sangre que aparecen al apretar con firmeza el dermatoscopio contra la lesión, lo que provoca un aumento de la presión sanguínea sobre la pared del vaso, con la consiguiente ruptura del mismo. Histológicamente corresponden a vasos tumorales dilatados y frágiles. Se asocia a melanomas gruesos, casi todos con un grosor de Breslow mayor de 2,5mm y ulceración histológica34.
El polimorfismo vascular puede no ser indicativo de lesión maligna, dado que puede observarse con mayor o menor asiduidad en queratosis seborreicas irritadas, tumores anexiales y en algunos dermatofibromas (fig. 7).
Metástasis de melanomaLas áreas vasculares son más frecuentes en las metástasis cutáneas de melanoma que en los melanomas cutáneos primarios. El patrón vascular que prevalece depende de las características verticales de la lesión, siendo los vasos puntiformes los predominantes en lesiones delgadas, mientras que los vasos en tirabuzón o con patrón sacular se aprecian en tumores gruesos. Las estructuras vasculares características de las metástasis, con una frecuencia estimada del 83,3% aproximadamente, son los llamados vasos en sacacorchos o tirabuzón, por su forma helicoidal o en espiral, que aunque específicos de metástasis de melanoma, también se pueden observar en áreas nodulares amelanóticas de melanomas primarios (fig. 11)35. El patrón sacular se caracteriza por la presencia de estructuras redondeadas u ovoides grandes, habitualmente de un color que oscila entre el marrón-rojizo, el rojo o el negro-azulado36. Las lesiones metastásicas y su patrón sacular se pueden confundir con las lagunas de los angiomas, siendo el color y la estructura en este caso muy homogéneo y con bordes muy netos. Además, pueden tener un color indistinguible del que presentan los nevos azules. En estos casos, la presencia de un halo rojizo perilesional, hallazgo muy específico de las metástasis, puede ayudar en el diagnóstico diferencial37.
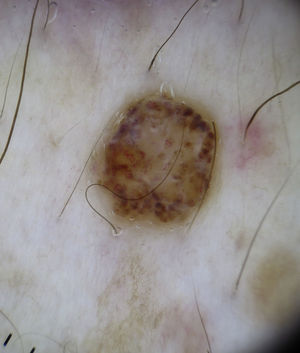
Tumores queratinizantesQueratosis seborreicaAunque los vasos en horquilla están presentes en la mayoría de tumores queratinizantes, este patrón vascular es típico de las queratosis seborreicas (fig. 12). Su valor predictivo positivo para el diagnóstico de queratosis seborreicas es de un 70%, comparado con el escaso valor predictivo (13,3%) que tienen para el de carcinoma epidermoide12. Se aprecian con más frecuencia en el área de la cabeza y el cuello, y están distribuidos de forma regular, tienen una apariencia monomorfa y usualmente están rodeados de un halo blanquecino (signo de queratinización). Una excepción la constituyen las queratosis seborreicas irritadas, en las que los vasos en horquilla aparecen a menudo alargados, irregulares en tamaño, doblados, retorcidos, o con doble cadena, resultando en un polimorfismo vascular.
Algunos rasgos adicionales que pueden facilitar el diagnóstico de queratosis seborreicas son la presencia de quistes de milium, de tapones córneos, o la finalización abrupta de los bordes6,38 (fig. 13).
Acantoma de células clarasAunque los vasos puntiformes son altamente predictivos de tumores melanocíticos, la excepción a esta norma es el acantoma de células claras. En este caso, la agrupación vascular es la clave para el diagnóstico (fig. 14).
La dermatoscopia del acantoma de células claras es muy característica, y muestra la presencia de vasos globulares que siguen trayectos lineales con una distribución en «collar de perlas», y que en ocasiones adoptan una disposición que semeja una red39,40. Es frecuente hallar un fondo y un collarete blanquecino alrededor del tumor, debido al rápido crecimiento de la lesión, de forma similar a lo que sucede en el granuloma piogénico41 (fig. 7).
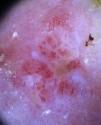
Enfermedad de BowenLas dos variedades de vasos que caracterizan a la enfermedad de Bowen son los vasos puntiformes y los vasos glomerulares, que se agrupan en densos racimos de pequeño tamaño y se asocian con escamas superficiales (fig. 15).
Los vasos glomerulares representan una variación de los vasos puntiformes, siendo más grandes en tamaño y se caracterizan por capilares tortuosos que conforman pequeños ovillos que se distribuyen de forma regular en pequeños grupos, semejando la apariencia histológica del aparato glomerular del riñón6.
Otros hallazgos adicionales que apoyan el diagnóstico son la presencia de un halo blanco perivascular y de escamas superficiales42. Además de estos hallazgos, en el Bowen pigmentado se pueden observar glóbulos marrones de pequeño tamaño distribuidos de forma regular parcheada en la lesión (90%) y una pigmentación homogénea marrón grisácea (80%)43 (fig. 13).
Algunos autores han cifrado en un 98% la probabilidad diagnóstica de enfermedad de Bowen cuando coexisten la presencia de un patrón vascular glomerular en racimos e hiperqueratosis44.
El diagnóstico diferencial de vasos glomerulares incluye la dermatitis de estasis de las piernas45.
Carcinoma epidermoide invasorEl carcinoma epidermoide invasor muestra un gran polimorfismo de estructuras vasculares, con vasos en horquilla que tienen forma y distribución irregular y frecuentemente están alargados, vasos puntiformes y/o lineales irregulares. Estos vasos aparecen sobre un fondo blanquecino, con escamas o costras de queratina localizadas en la porción central7. De forma adicional, también puede apreciarse la existencia de ulceración (fig. 13).
QueratoacantomaDermatoscópicamente el queratoacantoma se caracteriza por una masa central de queratina, de color amarillenta marronácea, que se rodea frecuentemente por vasos en horquilla alargados y a veces engrosados, que a su vez están también típicamente rodeados por un halo blanquecino. Estos vasos tienen una agrupación radial y pueden asociarse en ocasiones con vasos lineales atípicos o glomerulares.
La agrupación periférica de vasos en horquilla en el queratoacantoma es de gran ayuda para diferenciarlo de las queratosis seborreicas, en las que los vasos se distribuyen de forma regular a través de toda la lesión7.
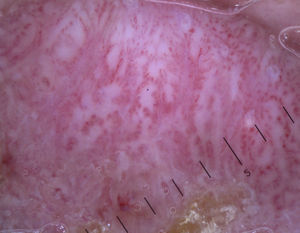
Queratosis actínicasEl hallazgo dermatoscópico más típico de las queratosis actínicas no pigmentadas de la cara es un patrón compuesto denominado «en fresa», que se puede observar en más del 90% de casos46, caracterizado por eritema o un pseudorretículo rojizo y la presencia de vasos grandes fuera de foco entre salidas foliculares prominentes, rodeados por un halo blanquecino. En el examen con luz polarizada se ha descrito también la aparición de «imágenes en roseta». Las rosetas son figuras geométricas configuradas por 4 puntos de aspecto translúcido blanquecino que se distribuyen de forma simétrica conformando un cuadrado, y que se sitúan en el centro de las salidas foliculares. Aunque se desconoce su origen, estas estructuras en roseta pueden corresponder a un fenómeno de refringencia de la queratina de las queratosis actínicas6.
En las queratosis actínicas bowenoides son típicos los vasos glomerulares, que se distribuyen de forma regular y no se agrupan en racimos como sucede en la enfermedad de Bowen (fig. 13).
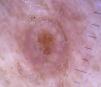
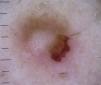
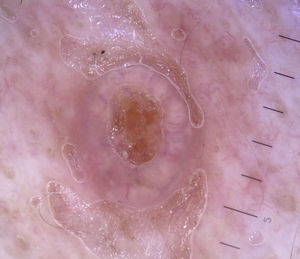
Otras lesiones tumoralesHiperplasia sebáceaEl hallazgo dermatoscópico característico de la hiperplasia sebácea es la presencia de los denominados vasos en corona, que se caracterizan por tener una morfología de telangiectasias alargadas, borrosas, con escasa ramificación y trayecto tortuoso pero regular, que rodean un área central polilobulada de color blanquecino amarillenta, y que característicamente no cruzan el centro de la lesión47,48, donde el ostium o apertura de la glándula es visible como un cráter pequeño (figs. 13 y 16)49.
Carcinoma basocelularLa mayoría de carcinomas basocelulares (80-90%) no son pigmentados50, por lo que el criterio clave para su diagnóstico en numerosas ocasiones es la identificación de los vasos.
Las telangiectasias arboriformes son los vasos sanguíneos más característicos del carcinoma basocelular nodular, y tienen un valor predictivo positivo de un 94%12.
Se trata de vasos de gran calibre que se ramifican en intervalos irregulares en capilares cada vez más finos, que tienen un color rojo brillante, los bordes nítidos y están perfectamente enfocados15.
Estos vasos están localizados inmediatamente debajo de la epidermis, en la superficie del tumor, y atraviesan toda la lesión. Se correlacionan histológicamente con la presencia de vasos dilatados en la superficie tumoral, y son propios de lesiones nodulares, que precisan un mayor aporte vascular (fig. 17).
En el caso de lesiones pigmentadas los criterios adicionales que pueden ayudar al diagnóstico del carcinoma basocelular pigmentado serían los grandes nidos ovoides azul-gris, múltiples glóbulos azul-gris, hojas de arce y ruedas radiadas15,51.
Los hallazgos típicos en el carcinoma basocelular superficial son la presencia de áreas brillantes desestructuradas de color rojo blanquecino, múltiples erosiones pequeñas y telangiectasias cortas. De fondo se aprecia una zona blanco-rojiza, de translúcida a opaca, desestructurada y con múltiples erosiones de pequeño diámetro que se relacionan con el fondo hipervascularizado del tumor52.
Las telangiectasias cortas consisten en vasos de pequeño calibre y longitud inferior a 1mm, de recorrido tortuoso, que están retorcidas sobre sí mismas y con escasa o ninguna ramificación. También están perfectamente enfocadas, y están presentes en aproximadamente el 90% de los carcinomas basocelulares superficiales.
En el carcinoma basocelular esclerodermiforme los vasos suelen ser más finos y dispersos, muestran menos ramificaciones y el fondo es más blanquecino, con los bordes difusos y mal delimitados.
En el fibroepitelioma de Pinkus son característicos los vasos arboriformes finos, tanto aislados como asociados con vasos puntiformes y líneas blanquecinas. Típicamente tienen menos ramificaciones y los vasos de los que se originan las primeras ramificaciones no son especialmente grandes. También se puede apreciar una zona desestructurada de color gris a marrón, así como números variables de puntos grises o marrones53,54 (fig. 7).
Tumores anexialesLos tumores de los anejos están suplidos por telangiectasias ramificadas casi indistinguibles del carcinoma basocelular, por lo que se pueden originar errores diagnósticos con este tumor (fig. 18). Otra característica es el marcado polimorfismo vascular que se aprecia en muchos casos, lo que provoca que también se puedan confundir con el melanoma.
El poroma ecrino no pigmentado puede mostrar áreas rojo-lechosas irregulares, lagunas rojas y vasos lineales irregulares55. También se han descrito vasos glomerulares, vasos en horquilla y vasos lineales irregulares, junto con la presencia de un halo blanco-rosado y áreas rosadas desestructuradas56. El tumor de Merkel muestra vasos lineales atípicos sobre un fondo rojizo6.
Sarcoma de KaposiEl hallazgo dermatoscópico más característico del sarcoma de Kaposi es la presencia de áreas circunscritas de la lesión, desestructuradas y multicoloreadas, con un espectro de colores similar al del arco iris (fig. 19).
Aunque inicialmente el patrón en arco iris se consideró muy específico del sarcoma de Kaposi57, otros autores han encontrado un patrón similar en lesiones como dermatofibromas, granulomas piogénicos, melanomas, dermatitis de estasis y liquen plano, entre otras58.
Otros hallazgos dermatoscópicos propios del sarcoma de Kaposi son la pigmentación homogénea rojo-azulada y la presencia de lagunas, superficie descamativa y glóbulos marrones6 (fig. 20).
DermatofibromaSe han identificado estructuras vasculares en aproximadamente la mitad de los dermatofibromas59. Los vasos puntiformes son los que se han hallado con mayor frecuencia (30%), seguidos por vasos en coma (17,3%) y los vasos en horquilla (15,3%). De forma más excepcional también se han descrito vasos lineales o vasos polimorfos-atípicos (estructuras vasculares que se asocian frecuentemente con el melanoma), telangiectasias y vasos glomerulares (fig. 21).
La presencia de criterios dermatoscópicos propios de los dermatofibromas, como el parche blanco central y el retículo pigmentado delicado en periferia pueden facilitar el diagnóstico6 (fig. 13).
Lesiones vascularesGranuloma piogénicoEl patrón dermatoscópico característico del granuloma piogénico es el formado por áreas rojizas o blanco-rojizas homogéneas, rodeadas por un collarete blanquecino que se aprecia hasta casi en un 85% de los botriomicomas. Estas áreas se correlacionan histológicamente con la proliferación de capilares y vénulas, mientras que el collarete blanquecino lo hace con el collarete epidérmico que en muchas ocasiones rodea la proliferación vascular del granuloma piogénico60.
Otros criterios adicionales que pueden verse son líneas blancas con disposición en rail que dividen el área rojiza homogénea (fig. 22), diferentes estructuras vasculares (vasos en horquilla, vasos puntiformes, vasos lineales irregulares y vasos polimorfos) y costras hemorrágicas61. Las líneas blancas se corresponden histológicamente con los tractos fibrosos que separan los lóbulos capilares de los granulomas piogénicos más evolucionados.
A pesar de ello, ninguno de estos hallazgos permite diferenciar estas lesiones de un melanoma nodular amelanótico, lo que recomienda la extirpación y estudio histológico de las lesiones con un diagnóstico de presunción clínico y dermatoscópico de botriomicoma23 (fig. 20).
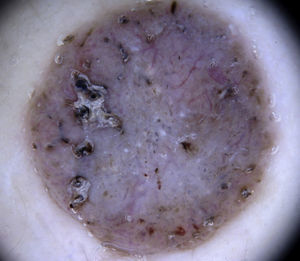
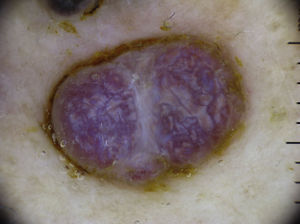
HemangiomasEl hallazgo dermatoscópico más característico de los hemangiomas son las lagunas rojo-azuladas, que son estructuras múltiples, generalmente bien delimitadas, con una morfología redondeada u ovalada. Se correlacionan histológicamente con grandes espacios vasculares dilatados, que están localizados en la dermis superficial62. En el interior de las lagunas no se aprecian otras estructuras vasculares. Las lagunas suelen variar de tamaño y coloración dentro de una misma lesión y pueden agruparse o aparecer aisladas sobre un fondo de pigmentación homogénea rojiza. Los hemangiomas parcial o totalmente trombosados suelen presentar lagunas oscuras (incluso negras), y aquellos que presentan regresión parcial habitualmente muestran áreas de despigmentación blanquecina de aspecto cicatrizal (fig. 20).
Malformaciones vascularesEn las malformaciones vasculares se ha descrito un patrón superficial, denominado «en gotas», que está compuesto por glóbulos rojos y puntos, y que corresponde a capilares dilatados localizados en la dermis papilar, y otro patrón más profundo, compuesto por estructuras anulares rojizas correspondientes a vasos ectáticos localizados profundamente en el plexo vascular horizontal. También puede coexistir una combinación de ambos patrones63–65.
AngioqueratomaEl patrón dermatoscópico que se asocia con mayor frecuencia a los angioqueratomas solitarios es el formado por lagunas oscuras y velo blanquecino66.
Las lagunas oscuras son la estructura más frecuente y específica para el diagnóstico dermatoscópico de este tumor, y corresponden histológicamente a vasos dilatados localizados en la dermis que están parcial o totalmente trombosados. El velo blanquecino tiene una correspondencia histológica con la presencia de hiperqueratosis y acantosis, que son características de este tumor. También pueden observarse lagunas rojas, eritema y costras hemorrágicas (fig. 20).
Otras lesiones vasculares rarasEn el hemangioma microvenular se caracteriza dermatoscópicamente por un eritema difuso con múltiples glóbulos pequeños, rojos, de tamaño variable, y una red de pigmento fina en la periferia67. En el angioma serpiginoso se observan lagunas bien delimitadas de tamaño muy pequeño, redondeadas u ovaladas, dispersas por toda la lesión (figs. 20 y 23)68,69.
En el linfangioma circunscrito lo característico son las lagunas amarillentas o marrón claras que se rodean por septos blanquecinos.
En el angioma hemosiderótico en diana se aprecia habitualmente un área central compuesta por lagunas rojas u oscuras, que están rodeadas por un área homogénea de pigmentación rojiza, violácea o marronácea, y que en algunos casos se puede sustituir por un retículo pigmentado delicado periférico70.
Lesiones inflamatoriasPsoriasisAunque las lesiones típicas de psoriasis presentan un diagnóstico clínico aparentemente sencillo, existen ciertas situaciones en las que se puede generar un conflicto diagnóstico, especialmente cuando la presentación clínica es atípica.
En los últimos años el papel de la dermatoscopia en el estudio de lesiones psoriásicas ha incrementado su importancia debido a la identificación de un modelo de vascularización peculiar que se basa en las modificaciones vasculares de la microcirculación cutánea presentes en esta entidad, con vasos de calibre superior (12-13μm) a los de la piel normal circundante (5-6μm)71,72.
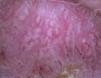
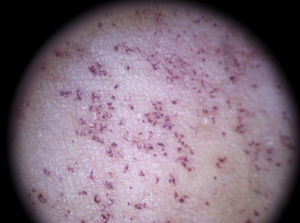
Dicho modelo se corresponde con un patrón vascular globular homogéneo con vasos puntiformes múltiples, de tamaño regular, que se combinan con un fondo a modo de parche rosado, uniforme en su coloración y con una superficie escamosa central (fig. 24)73.
La dermatoscopia también puede permitir evaluar la eficacia del tratamiento instaurado a través de la modificación del patrón de vascularización, con una reducción significativa de la densidad y longitud de los vasos proporcional a la mejoría clínica (fig. 25).
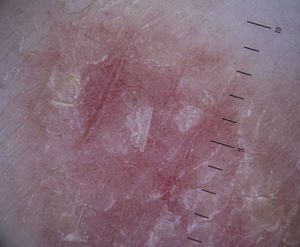
Liquen planoLa dermatoscopia puede ser de utilidad en el diagnóstico del liquen plano al identificar de manera sencilla las estrías de Wickham presentes en la superficie de las pápulas. Estas estructuras se corresponden desde el punto de vista histológico con las zonas de ortoqueratosis, siendo uno de los hallazgos más característicos de dichas lesiones74,75.
En cuanto al patrón vascular puede ser más o menos marcado, con la presencia de vasos predominantemente de morfología lineal, regulares, junto con áreas difusas y desestructuradas de coloración marrónacea, relacionadas con la existencia de pigmento en la epidermis. También es característica la presencia de puntos o glóbulos finos de color gris-azul o parduzco, que traducen el depósito del pigmento en el interior de los melanófagos en dermis76 (fig. 25).
Dermatitis purpúrica pigmentariaLa expresión «dermatosis purpúricas pigmentadas» incluye varias entidades entre las cuales destaca el liquen aureus. Todas ellas tienen unas manifestaciones clínicas e histopatológicas superponibles debido a que el mecanismo patogénico presente en todas ellas es semejante: la extravasación de hemosiderina en la dermis papilar procedente de los hematíes presentes en los capilares dilatados.
El patrón dermatoscópico predominante consta de un fondo de coloración rojo-cobriza homogénea, con puntos o glóbulos rojos, puntos grises y red de líneas grisáceas.
La coloración rojo-cobriza del fondo puede ser explicada por la presencia de un infiltrado denso de linfocitos e histiocitos a nivel dérmico, por la extravasación de los glóbulos rojos y por la presencia de hemosiderina en el interior de los histiocitos. Los puntos y glóbulos rojos traducen la salida de hematíes del interior de los vasos dérmicos, que a su vez se encuentran incrementados en número y en calibre, mientras que los grises se correlacionan histológicamente con la presencia de hemosiderina en los macrófagos dérmicos. Por último, la red de líneas corresponde a la hiperpigmentación de la capa basal y a la incontinencia pigmentaria que se observa en las capas altas de la dermis, relacionada con el infiltrado liquenoide presente en estas lesiones77.
El reconocimiento de dicho patrón puede ser útil para diferenciarlas de entidades con clínica similar, tales como la dermatitis de estasis, producida por la insuficiencia venosa crónica, o del angioma serpinginoso72 (fig. 25).
Lesiones infecciosasMolusco contagiosoEl patrón dermatoscópico vascular típico de la infección por molluscum contagiosum se basa en la presencia de vasos con morfología en corona, que se localizan en la periferia de la lesión y que tienen una disposición radial, es decir, que no cruzan el centro de los lóbulos (semejando una «corona roja»), que se parece a la descrita en la hiperplasia de las glándulas sebáceas (fig. 26)6,78.
En el centro se genera una estructura amorfa polilobular de color blanco-amarillento que se corresponde histológicamente con la presencia de lóbulos invertidos de epitelio escamoso hiperplásico rellenos de cuerpos de moluscos, que se expanden conforme avanza la infección, desplazando la dermis y, por lo tanto, los vasos contenidos en ella a la periferia lesional (fig. 13).
LeishmaniasisEl modelo vascular predominante en las lesiones de Leishmania varía según el estadio evolutivo de la lesión, describiéndose dos patrones dermatoscópicos bien diferenciados79, que tienen en común la presencia de un eritema generalizado, que es el hallazgo más común y un patrón de vasos prominente.
En estadios iniciales o tempranos de la infección la morfología vascular es muy variada. Se han descrito 4 tipos diferentes de vasos en una misma lesión: en coma, lineales irregulares, polimorfos o arboriformes. En cambio, en las fases más avanzadas predominan las estructuras vasculares de disposición periférica, como vasos en horquilla y puntiformes. Todo ello se combina con otras estructuras dermatoscópicas más inconstantes del tipo «lágrimas amarillentas» (correspondientes a tapones foliculares) y zonas de erosión/ulceración central rodeadas de hiperqueratosis en forma de «patrón en estallido blanquecino» (fig. 25).
Verruga víricaEl patrón vascular presente en las verrugas víricas consta de múltiples puntos y glóbulos homogéneos, de coloración que varía entre el rojo y el negro, rodeados de un halo blanquecino que traduce la presencia de papilomatosis. Si la oclusión vascular es marcada el halo puede no estar presente. El uso de la dermatoscopia en las lesiones plantares hiperqueratósicas y el reconocimiento de dichas estructuras vasculares permite un diagnóstico diferencial más preciso con entidades clínicas frecuentes y de morfología similar a las verrugas, como las callosidades o el clavo plantar, y ayuda a evaluar la eficacia del tratamiento pautado80 (fig. 25).
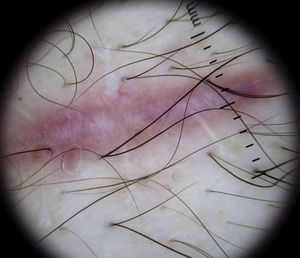
Lesiones especialesCicatricesSe observan asas cortas de vasos que surgen de los bordes del tejido normal (fig. 27). En el curso de la cicatrización de la herida crecen y se alargan hasta que contactan con los vasos que surgen del lado contralateral. Estos evolucionan a vasos delgados de 20 a 30 micras de diámetro cruzando el tejido cicatrizal blanco, creando el aspecto de escalera de cuerda6.
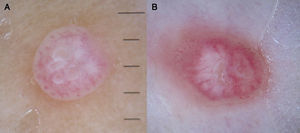
ConclusionesA través del reconocimiento e identificación del patrón vascular de una lesión podemos establecer un diagnóstico más preciso y diferenciar entidades que clínicamente se pueden prestar a confusión (fig. 28).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.