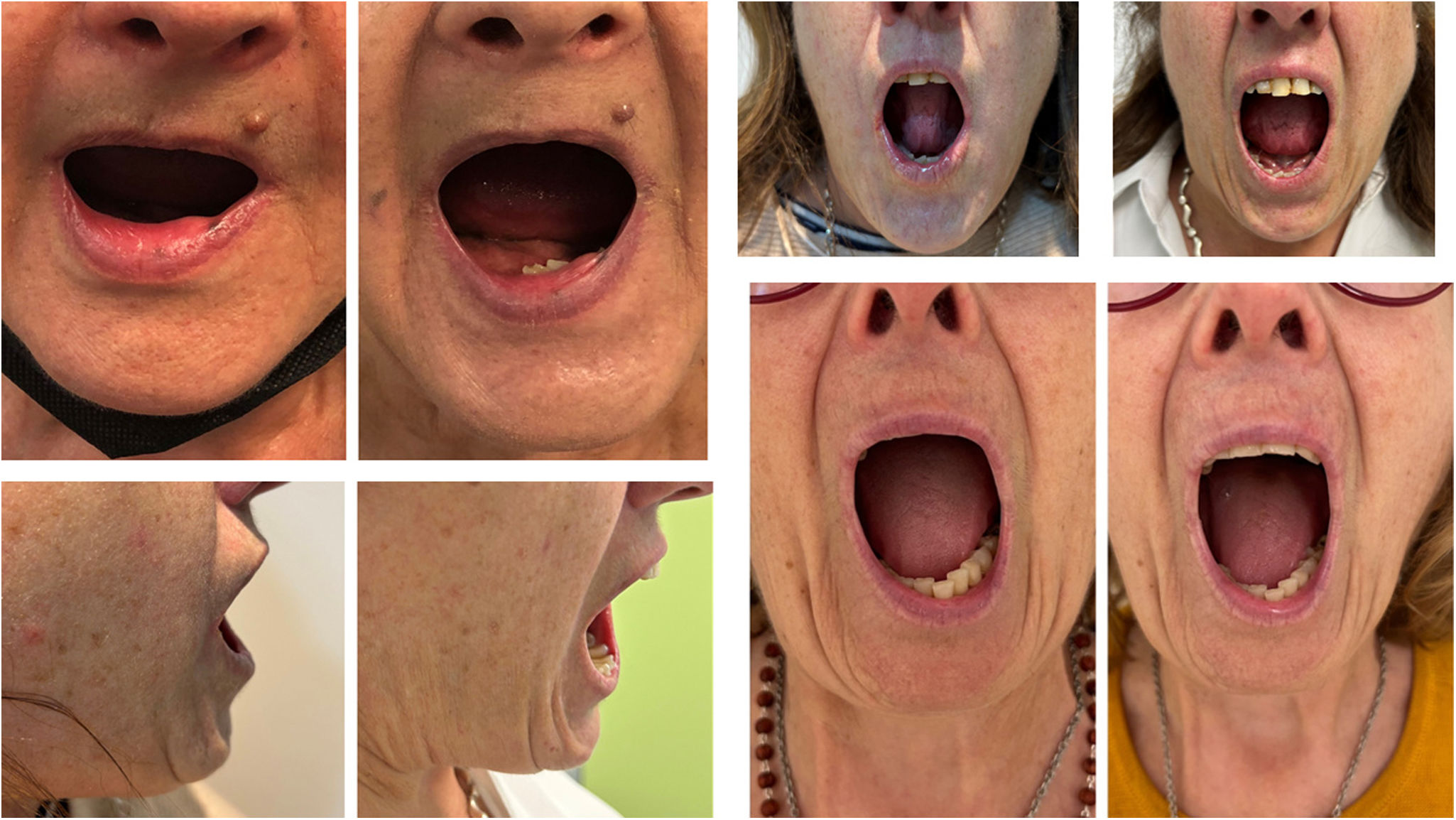
La microstomía es un síntoma frecuente de los pacientes con esclerosis sistémica (ES). Actualmente, no existe un tratamiento específico, y supone un importante impacto psicológico y una afectación de la calidad de vida en estos pacientes.
En los últimos años, han surgido algunos tratamientos muy prometedores, como el láser de dióxido de carbono (CO2) o el empleo de la hialuronidasa. Sin embargo, existe muy poca evidencia al respecto. No tenemos constancia del uso de láser fraccionado no ablativo en estos casos ni de la combinación de estas terapias. Describimos los casos de 6 pacientes con microstomía con ES en los que la combinación de hialuronidasa con láser fraccionado ablativo o no ablativo supuso una mejora importante de la apertura bucal y una gran satisfacción.
A 6 mujeres con ES y microstomía, se les realizó una infiltración de hialuronidasa subcutánea en forma de pequeñas alícuotas (de 5 a 10 unidades aproximadamente), usando una aguja de 32G a nivel peribucal dejando una distancia aproximada de 0,5cm entre cada punto de inyección. Previamente a la administración, se requirió que tuvieran una prueba de hipersensibilidad negativa en el antebrazo. Las dosis de hialuronidasa empleadas fueron variables, entre 300 y 660UI, en función del caso tratado. Inmediatamente después, se realizó una sesión de láser fraccionado ablativo CO2 (Smart-Xide DOT®, Deka, Italia) o no ablativo (LFNA) (plataforma ICONREG 1540/IPL Cynosure), dependiendo de la preferencia de cada paciente por el tiempo de recuperación posterior, que varía entre los 2. Los parámetros utilizados fueron variables: usando como potencias máximas 19w, 450ms y 800 de tiempo de permanencia para el CO2 y 15ms y 65J para el 1540. Para evaluar el tratamiento, se midió con una regla la apertura bucal máxima a nivel horizontal y vertical en centímetros, así como su impacto en la calidad de vida utilizando la escala validada Mouth Handicap in Systemic Sclerosis (MISHH) a nivel basal y a los 2 meses del tratamiento. Se realizaron fotografías y se valoró la satisfacción de los pacientes con una escala visual analógica (EVA) de 0 a 10, donde 10 era la puntuación máxima.
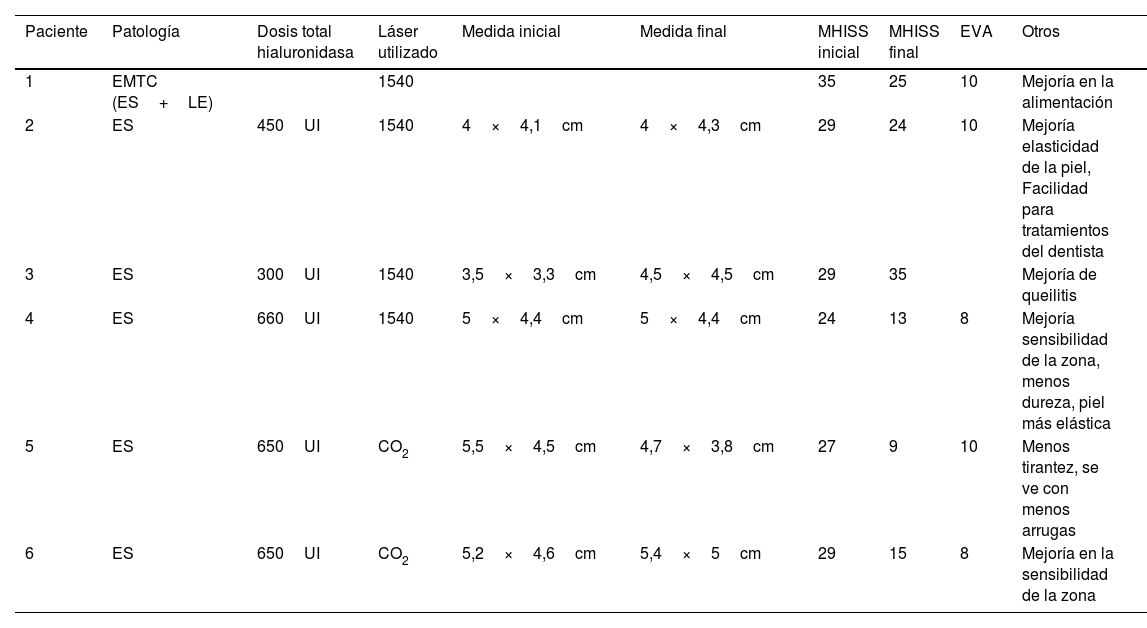
Las características de las pacientes se detallan en la tabla 1. Todas se encontraban con tratamiento inmunosupresor para la ES. Se realizó una única sesión de hialuronidasa (dosis variables entre 300 y 660UI) y una sesión de láser inmediatamente después. En cuatro se realizó tratamiento con LFNA y en 2, ablativo CO2. Todas las pacientes obtuvieron una mejoría al mes del tratamiento (fig. 1): 5 mejoraron la apertura y 5 obtuvieron una reducción significativa en la escala MHISS (entre 5 y 18 puntos de diferencia). Una paciente empeoró la escala MHISS, pero la evaluación coincidió con empeoramiento de su enfermedad pulmonar de base, creemos que puede explicar el motivo. Todas las pacientes estaban satisfechas con el tratamiento, con puntuaciones entre 8 y 10. Además, las pacientes refirieron mejoría en la elasticidad de la piel, en la sensación de tirantez, así como mejoría de su imagen y facilidad para la higiene dental. Las pacientes no presentaron ningún efecto adverso significativo.
Pacientes con ES tratadas con hialuronidasa y tratamiento laser consecutivo
| Paciente | Patología | Dosis total hialuronidasa | Láser utilizado | Medida inicial | Medida final | MHISS inicial | MHISS final | EVA | Otros |
|---|---|---|---|---|---|---|---|---|---|
| 1 | EMTC (ES+LE) | 1540 | 35 | 25 | 10 | Mejoría en la alimentación | |||
| 2 | ES | 450UI | 1540 | 4×4,1cm | 4×4,3cm | 29 | 24 | 10 | Mejoría elasticidad de la piel, Facilidad para tratamientos del dentista |
| 3 | ES | 300UI | 1540 | 3,5×3,3cm | 4,5×4,5cm | 29 | 35 | Mejoría de queilitis | |
| 4 | ES | 660UI | 1540 | 5×4,4cm | 5×4,4cm | 24 | 13 | 8 | Mejoría sensibilidad de la zona, menos dureza, piel más elástica |
| 5 | ES | 650UI | CO2 | 5,5×4,5cm | 4,7×3,8cm | 27 | 9 | 10 | Menos tirantez, se ve con menos arrugas |
| 6 | ES | 650UI | CO2 | 5,2×4,6cm | 5,4×5cm | 29 | 15 | 8 | Mejoría en la sensibilidad de la zona |
CO2: dióxido de carbono; EMTC: enfermedad mixta de tejido conectivo; ES: esclerosis sistémica; EVA: escala visual analógica; LE: lupus eritematoso; MISHH: Mouth Handicap in Systemic Sclerosis.
En 3 pacientes se ha mantenido seguimiento durante más de 5 meses, manteniéndose la mejoría.
El tratamiento de la microstomía en la ES supone un reto. Habitualmente los fármacos empleados en la práctica clínica van encaminados a mejorar los problemas viscerales y la inflamación, pero no mejoran la microstomía. Esta manifestación tiene muchas implicaciones en la vida de las pacientes, entre otros, problemas para una adecuada alimentación o realizar un cuidado adecuado por parte del dentista de forma regular.
La hialuronidasa ha emergido en los últimos años como una terapia prometedora debido a que juega un papel crucial en la degradación del ácido hialurónico de la matriz extracelular. Sin embargo, hay muy pocas publicaciones al respecto: 2 son casos únicos y 2, estudios retrospectivos con 4 y 12 pacientes, respectivamente1–6. El número de sesiones y las dosis utilizadas son muy variables en todos ellos (entre 75 y 470 por sesión), y la mayoría ha requerido más de una sesión de tratamiento (entre 3 y 5). En nuestra serie, la dosis de hialuronidasa empleada fue mayor, lo que podría explicar, junto con el empleo de láser posteriormente, que la mejoría se haya visto en todos los casos con una sola sesión de tratamiento. En todos los casos descritos, incluidos los nuestros, la mejoría se produce de forma temprana.
Por otro lado, el láser CO2 se ha utilizado con éxito por autores como Bennani et al., quienes realizaron entre una y 3 sesiones con buenos resultados7,8. Hasta la fecha, no hemos encontrado ninguna referencia acerca del uso del LFNA y microstomía. El mecanismo por el que el láser actúa no se conoce completamente. En un ensayo clínico Taudorf et al.9 observaron una mejoría del grosor y la flexibilidad de las cicatrices de quemaduras, así como una normalización del colágeno a nivel histológico a los 6 meses de tratamiento. Por otro lado, parece modular la expresión del factor beta (un mediador profibrótico), resultando en una normalización del desbalance del colágeno. Además, el CO2 podría modular el incremento del colágeno de tipo I y la expresión del VEGF, que está implicado en estadios iniciales de la neocolagénesis.
Cualquiera de los 2 láseres empleados puede inducir una remodelación dérmica, siendo mayor con los láseres ablativos, por lo que creemos que probablemente tenga más beneficio su uso10. La principal diferencia entre los 2 radica en el tiempo de recuperación de la piel, que es mayor en los ablativos, lo que hace que algunos pacientes prefieran el uso del no ablativo.
De acuerdo con nuestros resultados, creemos que la técnica combinada puede aportar beneficios frente al uso aislado de las técnicas. Por un lado, porque el calor generado por el láser puede ayudar a difundir la hialuronidasa inyectada previamente y porque el mecanismo de acción de las dos técnicas es diferente y complementario11,12.
Las limitaciones de este estudio son principalmente el tamaño muestral y que no existe un grupo control con terapia única.
Creemos que el tratamiento combinado con hialuronidasa y láser es una alternativa eficaz y segura para el tratamiento de la microstomía en los pacientes con ES. En nuestra experiencia, mejora la apertura bucal, los síntomas asociados y la autoestima de las pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.