Mujer de 89 años diagnosticada de múltiples quistes triquilemales desde hace 40 años, sin otros antecedentes médicos de interés. Fue remitida por una lesión asintomática ulcerada en el cuero cabelludo de 2 meses de evolución.
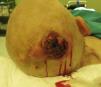
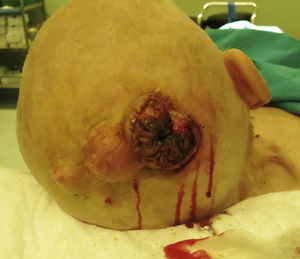
Exploración físicaA la exploración se objetivó en la región occipital una lesión tumoral exofítica y crateriforme de 4cm de diámetro, de contenido sólido-queratótico y base adherida a planos profundos (fig. 1). En su proximidad, la paciente presentaba múltiples quistes triquilemales previamente diagnosticados, sin otras lesiones a distancia ni adenopatías palpables.
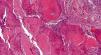
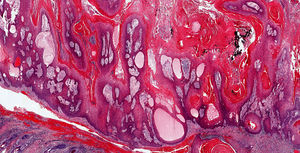
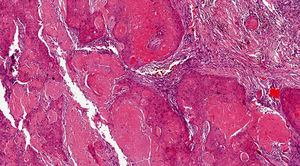
HistopatologíaSe procedió a la exéresis y al estudio anatomopatológico de la lesión, que describió una proliferación epitelial bien delimitada y no encapsulada en dermis reticular superficial, de crecimiento endo-exofítico. Esta hiperplasia estaba integrada por múltiples cordones y lóbulos epiteliales, parcialmente quísticos, de borde en empalizada y queratinización central triquilemal, Al detalle, se objetivó una atipia celular leve-moderada, sin mitosis aberrantes ni áreas de necrosis (figs. 2 y 3).
¿Cuál es su diagnóstico?
DiagnósticoTumor pilar proliferante (TPP).
EvoluciónLa paciente no ha mostrado recidiva tras 6 meses de seguimiento.
ComentarioEl TPP es un tumor anexial que deriva de la membrana radicular externa del folículo piloso1. Se presenta generalmente como una lesión tumoral exofítica, con frecuente ulceración, sangrado y/o sobreinfección, en el cuero cabelludo de mujeres entre la 4.ª y 8.ª décadas. Sin embargo, se han descrito casos de localización atípica en tórax, espalda, glúteo, nariz o región vulvar2. En su mayoría evolucionan en el seno de quistes triquilemales preexistentes, aunque pueden desarrollarse «de novo» sin otras lesiones asociadas3.
Histológicamente destaca una hiperplasia de cordones o lóbulos epiteliales, sólidos o parcialmente quísticos, con borde en empalizada y queratinización triquilemal1–3. Frecuentemente presentan áreas de necrosis, células anaplásicas y mitosis aberrantes3,4. Pueden asociar reacción a cuerpo extraño, calcificación distrófica, eddies escamosos y áreas de vacuolización o disqueratosis2,4.
En su diagnóstico diferencial con el carcinoma epidermoide, los focos de queratinización triquilemal, la delimitación abrupta, las áreas de calcificación y la ausencia de lesiones epidérmicas premalignas, orientarán el diagnóstico hacia un TPP5. Otros diagnósticos diferenciales incluyen el carcinoma sebáceo, el hidradenocarcinoma de células claras, el pilomatrixoma y el tricoblastoma, entre otros6,7.
La evolución del TPP es impredecible, configurando un espectro desde los quistes triquilemales con mínima proliferación epitelial de comportamiento benigno hasta el TPP maligno con invasión local, tendencia a la recidiva y ocasionales metástasis a distancia3,5,8. El crecimiento de patrón infiltrativo con anaplasia celular, mitosis atípicas y/o áreas de necrosis son considerados signos histológicos de mal pronóstico2. Su tratamiento de elección es la exéresis con márgenes amplios (1-2cm) o la cirugía micrográfica de Mohs, habiéndose empleado la radioterapia como alternativa con buena respuesta terapéutica8,9.
En conclusión, mostramos una lesión anexial poco conocida de clínica representativa, cuyo conocimiento es necesario para adoptar las medidas terapéuticas apropiadas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.