La tromboflebitis superficial migratoria (TSM) o tromboflebitis migrans se caracteriza por episodios recurrentes de trombosis segmentaria de las venas superficiales de los miembros y el tronco. La TSM se ha asociado con diversas enfermedades sistémicas que deben tenerse en cuenta a la hora de evaluar al paciente.
Material y métodosDesde 1997 hasta 2007, 8 pacientes con TSM fueron estudiados en el Hospital General Universitario de Valencia. Se revisaron las características clínicas e histopatológicas, así como las enfermedades asociadas.
ResultadosLa presentación clínica más frecuente fue en forma de nódulos dolorosos recurrentes en las extremidades inferiores, similar a un eritema nodoso. Otras localizaciones fueron el abdomen y el tronco. Sólo en un caso el diagnóstico clínico fue de TSM. Otros diagnósticos clínicos fueron celulitis, linfangitis, vasculitis nodular o panarteritis nodosa. Las características histológicas fueron compatibles con tromboflebitis superficial, y la tinción con orceína mostró ausencia de la lámina elástica interna en todos los casos. En ninguno se demostró asociación con una neoplasia oculta. En 2 casos existían antecedentes de enfermedad de Buerger y otro apareció en el contexto de una fiebre de origen desconocido.
ConclusiónEl reconocimiento de la TSM es importante por su posible asociación con enfermedades sistémicas, incluyendo el cáncer. En nuestra serie fuimos incapaces de encontrar una enfermedad asociada en la mayoría de los casos. Sin embargo, y dado que el cáncer se puede manifestar entre meses e incluso años después de la aparición de la TSM, es necesario el seguimiento de los pacientes.
Superficial migratory thrombophlebitis (SMT) or thrombophlebitis migrans is characterized by recurrent episodes of localized thrombosis of the superficial veins in the limbs and trunk. It has been associated with various systemic diseases that should be taken into consideration when assessing the patient.
Material and methodsBetween 1997 and 2007, 8 patients with SMT were seen at Hospital General Universitario de Valencia in Valencia, Spain. We review the clinical features and histopathology, along with the associated diseases.
ResultsThe most common clinical presentation was with painful nodules mimicking erythema nodosum on the lower extremities. Other sites were on the abdomen and trunk. Only in 1 case was SMT diagnosed clinically. In other cases, the clinical diagnoses were cellulitis, lymphangitis, nodular vasculitis, and panarteritis nodosa. The histologic characteristics were compatible with superficial thrombophlebitis, and orcein staining revealed the internal elastic lamina to be absent in all cases. No evidence of an occult tumor was found in any of the cases. Two cases had a history of Buerger disease and in another the condition presented in association with a fever of unknown origin.
ConclusionThe possible association of SMT with systemic diseases, including cancer, makes its diagnosis important. In our case series we did not find evidence of associated disease in the majority of cases. However, since cancer can manifest months and even years after the appearance of SMT, follow-up is necessary in these patients.
La tromboflebitis superficial migratoria (TSM) o tromboflebitis migrans se caracteriza por episodios recurrentes de trombosis segmentaria que afecta a las venas superficiales de las extremidades y el tronco. La TSM se ha asociado con diversas enfermedades sistémicas que deben considerarse cuando se realiza el estudio del paciente.
El presente trabajo refleja la experiencia del servicio de Dermatología del Hospital General Universitario de Valencia entre los años 1997-2007 a través de una serie de 8 pacientes.
Material y métodosSe llevó a cabo una búsqueda de los pacientes diagnosticados de TSM en el departamento de Dermatología del Hospital General Universitario de Valencia desde enero de 1997 hasta abril de 2007.
Se recogieron de forma sistemática los siguientes datos a partir de la historia clínica del paciente: edad y sexo, apariencia clínica, diagnóstico clínico, pruebas complementarias realizadas y enfermedades asociadas en cada caso. Asimismo se reevaluaron todas las biopsias, analizándose las características de la epidermis, de la dermis papilar, el tipo de infiltrado que afectaba a la pared vascular, la existencia de un trombo organizado, de hemorragia y el estado de la grasa circundante. Se realizó tinción con orceína en todos los casos.
ResultadosLos resultados obtenidos se resumen en las tablas 1 y 2.
Datos epidemiológicos, presentación clínica y enfermedades asociadas
| Caso | Sexo/edad | Presentación clínica | Diagnóstico clínico | Enfermedades asociadas |
| 1 | V/60 | Placas eritematosas dolorosas en los miembros inferiores | Periarteritis nodosa | Tromboangeítis obliterante |
| 2 | M/45 | Nódulos eritematosos infraumbilicales de disposición lineal recurrentes | Tromboflebitis superficial migratoria | No enfermedades asociadas |
| 3 | V/57 | Placas eritematosas calientes en el pie derecho | Celulitis | Insuficiencia venosa periférica |
| 4 | V/47 | Lesión eritematosa lineal en la pared torácica | Linfangitis | No enfermedades asociadas |
| 5 | V/52 | Nódulos recurrentes dolorosos en los miembros inferiores | Vasculitis nodular | Insuficiencia venosa periférica |
| 6 | M/60 | Placa dolorosa pretibial | Eritema nodoso | Fiebre de origen desconocido.Hepatopatía por virus C en tratamiento con interferón y ribavirina |
| 7 | M/39 | Nódulos eritematosos dolorosos de distribución lineal en la pierna derecha | Eritema nodoso | No enfermedades asociadas |
| 8 | V/58 | Nódulos eritematosos dolorosos de distribución lineal en la pierna derecha | Eritema nodoso | Tromboangeítis obliterante |
M: mujer; V: varón.
Características histopatológicas
| Epidermis | Dermis papilar | Infiltrado de la pared vascular | Trombo organizado | Hemorragia | Infiltrado perivascular | Grasa circundante | Orceína | |
| 1 | Atrofia | Proliferación de capilares con gruesa membrana basal PAS+ | HistiocitosCélulas gigantes | - | - | Histiocitos Células gigantes | Fibrosis septal | Ausencia de la lámina elástica interna |
| 2 | Normal | Normal | NeutrófilosEosinófilosHistiocitos | - | + | HistiocitosEosinófilos | Endarteritis obliteranteFibrosis septal | Ausencia de la ámina elástica interna |
| 3 | Atrofia | Normal | NeutrófilosEosinófilosHistiocitos | - | - | HistiocitosEosinófilos | Endarteritis obliteranteLipofagia | Ausencia de la lámina elástica interna |
| 4 | Atrofia | Normal | HistiocitosFibrosis | +Mínima recanalización | - | Histiocitos | Fibrosis | Ausencia de la lámina elástica interna |
| 5 | Normal | Proliferación de capilares con gruesa membrana basal PAS+ | LinfocitosHistiocitos | + | + | LinfocitosHistiocitos | Fibrosis septal | Ausencia de la lámina elástica interna |
| 6 | Atrofia | Proliferación de capilares con gruesa membrana basal PAS+ | LinfocitosHistiocitosNeutrófilos | + | - | LinfocitosHistiocitos | Endarteritis obliteranteFibrosis septal | Ausencia de la lámina elástica interna |
| 7a | Atrofia | Proliferación de capilares con gruesa membrana basal PAS+ | NeutrófilosEosinófilosHistiocitos | - | - | NeutrófilosEosinófilosHistiocitos | Endarteritis obliteranteMucina | Ausencia de la lámina elástica interna |
| 7b | Atrofia | Proliferación de capilares con gruesa membrana basal PAS+ | EosinófilosHistiocitos | + | - | LinfocitosHistiocitosEosinófilos | Endarteritis obliteranteMucina | Ausencia de la lámina elástica interna |
| 8 | Atrofia | Proliferación de capilares con gruesa membrana basal PAS+ | HistiocitosLinfocitosCélulas gigantes | + | - | HistiocitosLinfocitosCélulas igantes | Endarteritis obliterante | Ausencia de la lámina elástica interna |
Se incluyeron un total de 8 pacientes, 5 hombres y 3 mujeres, con una edad media de 52 años (rango 39-60).
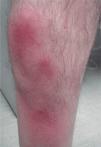
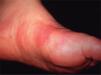
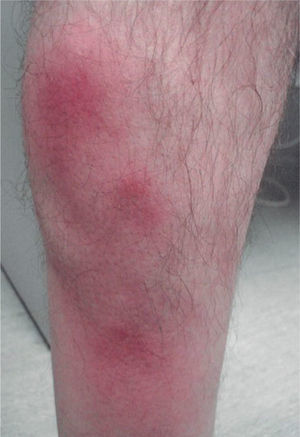
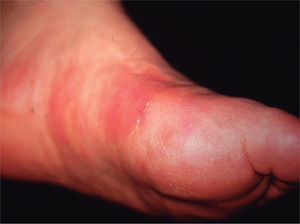
La presentación clínica más frecuente fue la existencia de nódulos dolorosos en los miembros inferiores (n = 6). Otras localizaciones fueron la región abdominal (n = 1) y el tronco (n = 1). Los diferentes diagnósticos clínicos (figs. 1 y 2) fueron eritema nodoso (n = 3), vasculitis nodular (n = 1), periarteritis nodosa (n = 1), linfangitis (n = 1) y celulitis (n = 1). Sólo en un caso se realizó el diagnóstico clínico de TSM.
Se llevaron a cabo un total de 9 biopsias. El estudio anatomopatológico mostró en la mayoría de las biopsias atrofia de la epidermis (n = 7) y proliferación de capilares con gruesa membrana PAS + en dermis papilar (n = 6). En ningún caso se advirtió ulceración.
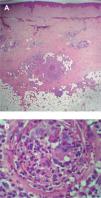
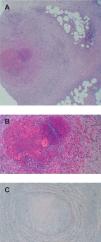
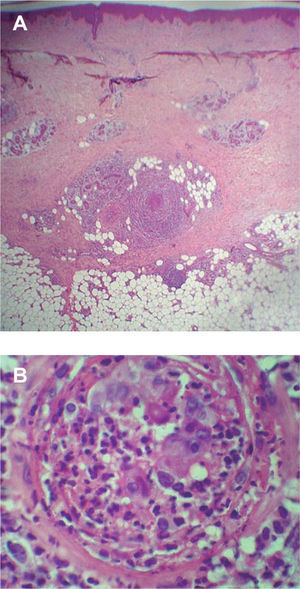
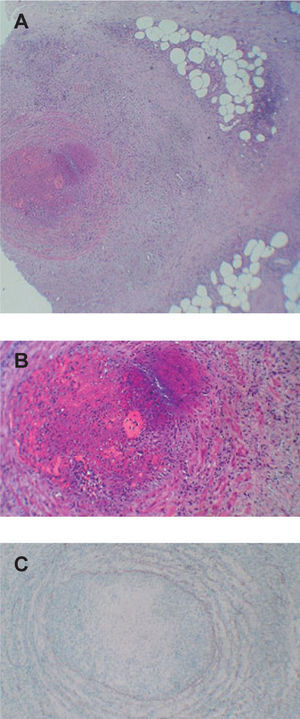
En todos los casos se observó afectación de una vena de gran tamaño localizada en el tejido celular subcutáneo superficial con oclusión de la luz vascular (figs. 3 y 4). El infiltrado inflamatorio que afectaba a la pared del vaso se componía de neutrófilos (n = 4), eosinófilos (n = 4), histiocitos (n = 9), linfocitos (n = 3) y células gigantes (n = 2). En 5 biopsias se observó un trombo organizado. Un caso mostró mínima recanalización de la luz vascular. En 2 casos se observó hemorragia. El tejido graso circundante mostraba lipofagia (n = 1), proliferación capilar y endarteritis obliterante (n = 6), fibrosis septal (n = 5) y mucina (n = 2). En todos los casos la orceína mostró ausencia de la lámina elástica interna.
Imagen histológica del caso 7. A) Afectación de una vena de gran tamaño localizada en el tejido celular subcutáneo superficial (hematoxilina-eosina, ×40). B) Infiltrado inflamatorio con neutrófilos, eosinófilos e histiocitos que afectan a toda la pared vascular con oclusión de la luz (hematoxilina-eosina, ×400).
Imagen histológica del caso 8. A) Vena de gran tamaño en el tejido celular subcutáneo superficial con inflamación que se extiende hacia la grasa circundante compuesta por histiocitos y células gigantes (hematoxilina-eosina, ×100). B) Trombo organizado ocluyendo la luz vascular (hematoxilina-eosina, ×200). C) Tinción con orceína que muestra la ausencia de la lámina elástica interna (hematoxilina-eosina, ×200).
El tiempo medio desde el comienzo de los síntomas hasta el diagnóstico de TSM fue de 10 meses (rango 1-24 meses).
El estudio de extensión del paciente incluyó una analítica completa con hemograma, bioquímica, autoinmunidad, marcadores tumorales, estudio de coagulación y de trombosis, radiografía de tórax y ecografía abdominal. Los pacientes además eran evaluados por un cirujano vascular. En ningún caso se pudo demostrar una asociación con una neoplasia oculta (signo de Trousseau). Los pacientes 1 y 8 tenían antecedentes de enfermedad de Buerger (tromboangeítis obliterante). Otro caso se presentó en el contexto de una fiebre de origen desconocido en un paciente con una hepatopatía por virus C en tratamiento con interferón y ribavirina. En el paciente 5 el estudio inicial de trombosis mostró un déficit parcial de la proteína C que no fue confirmado en análisis posteriores. El caso 7 se asoció inicialmente con un anticoagulante lúpico, la paciente no refería historia de abortos o de otros fenómenos trombóticos. Los análisis repetidos a las 6 semanas no mostraron alteraciones, asimismo fue remitida al servicio de Hematología donde estudios repetidos descartaron dicha asociación inicial.
El paciente 3 desarrolló un síndrome depresivo, por lo que pensando en una posible neoplasia pancreática asociada se solicitó una tomografía axial computarizada toracoabdominopélvica que detectó un engrosamiento de la pared gástrica; sin embargo, tras la gastroscopia se descartó malignidad.
En ningún caso se documentó la existencia de trombosis venosa profunda. En 2 pacientes existían signos de insuficiencia venosa crónica de los miembros inferiores.
En ningún paciente se demostró asociación con enfermedad inflamatoria intestinal o con enfermedad de Behçet.
Respecto a la evolución, todos los pacientes experimentaron recurrencias salvo el paciente 4. Las opciones terapéuticas incluyeron medidas conservadoras tales como el reposo y medias de compresión elásticas y tratamiento sistémico con antiinflamatorios no esteroideos, pentoxifilina, corticoides y anticoagulantes en los 2 casos asociados con enfermedad de Buerger.
El tiempo medio de seguimiento de los pacientes ha sido de 3 años (rango 6 meses-5 años).
DiscusiónLa TSM se presenta en forma de nódulos eritematosos dolorosos localizados habitualmente en los miembros inferiores. También puede afectar a las venas epigástricas, toracoepigástrica o torácica lateral, dando lugar a cordones visibles o indurados en la pared torácica, lo que se conoce como enfermedad de Mondor1. Ocasionalmente éste también se ha descrito en la axila, la región inguinal y el pene 2. Después de varios días se puede palpar una induración a modo de cordón. Clínicamente las lesiones pueden confundirse con entidades como la vasculitis nodular, el eritema nodoso, la panarteritis nodosa, la celulitis o la linfangitis3,4. En nuestra serie la afectación de los miembros inferiores en forma de nódulos subcutáneos similar al eritema nodoso fue la presentación clínica más frecuente. El paciente 7 presentó una lesión lineal eritematosa en la pared torácica similar a una linfangitis. Sólo en la paciente 2 que presentó nódulos subcutáneos localizados a nivel infraumbilical se realizó el diagnóstico inicial de TSM.
La TSM típicamente afecta a las venas localizadas a nivel del tejido celular subcutáneo superficial. Las lesiones recientes se caracterizan por un infiltrado inflamatorio de predominio polimorfonuclear que afecta a la pared de la vena. Progresivamente los polimorfonuclares son reemplazados por linfocitos, histiocitos y ocasionalmente por células gigantes. Por otra parte, el trombo que inicialmente ocluye la luz vascular es sustituido por recanalización y fibrosis. El diagnóstico diferencial histológico se realiza con la panarteritis nodosa. En esta entidad los vasos afectados son arterias que pueden reconocerse por el diámetro de la luz vascular, el grosor de la pared y la existencia de la lámina elástica interna.
El reconocimiento de la TSM es importante debido a su posible asociación con diversas enfermedades sistémicas, incluyendo neoplasias ocultas. Trousseau fue el primero que describió la posibilidad de asociación de la trombosis venosa y el cáncer. Diversos fenómenos vasculares han precedido el diagnóstico de cáncer, tales como trombosis arterial, embolismo arterial, endocarditis trombótica no bacteriana y TSM5. El signo de Trousseau aparece sobre todo en adenocarcinomas mucinosos y parece ser que se desencadena tras la interacción de la mucina circulante secretada por las células del carcinoma con las selectinas de las plaquetas y los leucocitos (P-selectina y L-selectina). Estos datos pueden explicar por qué la heparina, que es capaz de inhibir la interacción de la mucina con las selectinas L y P, puede producir una mejoría en el síndrome de Trousseau mientras que los anticoagulantes orales antagonistas de la vitamina K resultan a menudo inefectivos6.
Por otra parte, el diagnóstico de TSM puede preceder en meses o incluso años al diagnóstico de la neoplasia oculta.
Otras enfermedades que se han relacionado con la TSM incluyen la enfermedad de Buerger7, la enfermedad de Behçet, la enfermedad inflamatoria intestinal8, la trombosis venosa profunda9, los defectos de la coagulación que pueden conducir a un estado de hipercoagulabilidad, tales como las deficiencias de la proteína C o S, el anticoagulante lúpico10, o las deficiencias del factor XII de Hageman11.
En el caso de la enfermedad de Mondor su aparición se ha relacionado con traumatismos directos, ejercicio intenso, infecciones mamarias12 o procedimientos quirúrgicos13 sobre la mama. Hasta en un 12 % de los pacientes se relaciona con un cáncer de mama14.
El tratamiento de la TSM puede ser decepcionante, con recidivas frecuentes. Medidas como el reposo relativo y las medias de compresión elástica pueden mejorar la sintomatología. En el caso de la enfermedad de Mondor las lesiones suelen resolverse en pocos días, con una tasa baja de recurrencia. La mayoría de los clínicos reservan el uso de anticoagulantes para los casos con afectación del sistema venoso profundo. En los casos de neoplasia asociada además del tratamiento de la misma se utilizan de forma adyuvante anticoagulantes, especialmente heparina6.
ConclusiónEl reconocimiento de la TSM es importante dada su asociación con diversas enfermedades sistémicas, incluyendo neoplasias ocultas. Nuestra serie pone de manifiesto que su reconocimiento clínico no es siempre fácil, ya que se puede confundir con otras entidades más frecuentes como la celulitis o el eritema nodoso. De hecho, el tiempo medio hasta llegar al diagnóstico definitivo fue 10 meses. Sólo en un caso se realizó el diagnóstico clínico de TSM. Por tanto, debemos incluir la TSM en el diagnóstico diferencial cuando nos encontremos con una clínica de nódulos cutáneos recurrentes de distribución lineal. En nuestra serie fuimos incapaces de encontrar una enfermedad asociada en la mayoría de los casos, pero por otra parte, y dado que el cáncer se puede presentar hasta meses o años tras el diagnóstico de la TSM, es necesario el seguimiento de los pacientes.
Conflicto de interesesDeclaramos no tener ningún conflicto de intereses.