La moringa es una planta originaria del sur del Himalaya que pertenece a la familia de las Moringáceas, y cuya especie más frecuente es la Moringa oleifera. Es ampliamente utilizada en la medicina tradicional de los países en vías de desarrollo por sus empíricas propiedades nutritivas, antioxidantes y terapéuticas. Tanto los principios activos como los efectos que produce son desconocidos pero, a pesar de ello, su mercado en los países desarrollados está en auge1,2. Describimos un caso de toxicodermia por moringa, un efecto adverso poco descrito en la literatura.
Una mujer de 57 años, con antecedentes personales de hipertensión arterial, dislipidemia y fibromialgia, acudió derivada del servicio de urgencias por una erupción cutánea pruriginosa y generalizada, de 3 días de evolución, que se acompañaba de dificultad respiratoria ligera y edema lingual.
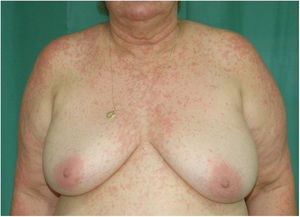
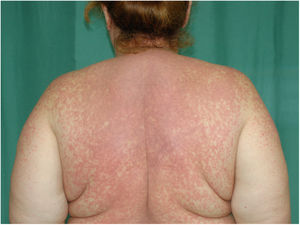
En la exploración física se objetivó un exantema morbiliforme compuesto por unas pápulas eritematosas confluentes, que desaparecían a la vitropresión con áreas de piel sana interpuesta, que afectaba a la cara, el tronco y los miembros superiores. No presentaba vesículas, ni ampollas y las mucosas estaban respetadas (figs. 1 y 2).
Durante la entrevista la paciente negó haber tomado nueva medicación o alimentos, pero reconoció llevar 2 semanas tomando moringa en forma de polvo que añadía a las ensaladas, en una cantidad no especificada, e infusiones diarias con la finalidad de perder peso.
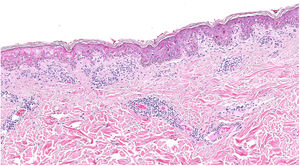
En la biopsia destaca una necrosis salpicada y confluente de queratinocitos con un infiltrado inflamatorio perivascular (fig. 3).
Con la sospecha diagnóstica de toxicodermia por moringa se decidió suspender la misma y pautar un tratamiento sintomático con antihistamínicos y un corticoide tópico, con lo que se resolvió el cuadro de forma progresiva en un periodo de 10 días.
La moringa, o cualquier planta medicinal, puede causar daño debido al efecto farmacológico directo de alguno de sus componentes, a la interacción con los fármacos habituales o por contaminantes desconocidos. Sin embargo, su mecanismo de acción exacto es desconocido y la mayoría de los estudios están enfocados a investigar sus propiedades antiinflamatorias, justo lo contrario de lo que le ocurrió a nuestra paciente.
Entre los efectos adversos descritos de la moringa están la alteración de la función hepática y renal, abortos, alteración de parámetros hematológicos, diarrea, insomnio y litiasis3. No se recogen efectos adversos frecuentes a nivel cutáneo.
Se han publicado en los últimos años varios estudios de investigación con M. oleifera, principalmente en roedores, y se ha visto que estos efectos perjudiciales aparecen de forma proporcional al aumento de la dosis y el tiempo de consumo. Sin embargo, se han realizado pocos esfuerzos para estandarizar los extractos de moringa estudiados, y como consecuencia es difícil relacionar, comparar y contrastar los resultados de un estudio con otro4.
No se informaron efectos adversos en un estudio en humanos realizado con polvo de hojas enteras a una dosis única de 50g o en un estudio que utilizó una dosis de 8g por día durante 40 días4. Sim embargo, se ha visto que hay una mayor concentración de las sustancias tóxicas en las semillas, la raíz y la corteza3.
Se ha descrito un caso de urticaria publicado en la revista de la Sociedad Española de Alergología e Inmunología. Los autores describieron un varón de 54 años que presentó el cuadro tras la toma de un complemento alimenticio compuesto por hojas en polvo de moringa5. También se ha descrito un síndrome de Stevens Johnson en un varón de 53 años, publicado recientemente por la asociación médica de Sri Lanka tras el consumo de hojas de moringa6. El exantema y la urticaria son las reacciones adversas inmediatas notificadas con mayor frecuencia asociadas a las hierbas2.
En los pocos estudios que hay acerca de la moringa se ha visto que como agentes potencialmente tóxicos contiene la moringina y la moringinina, que son alcaloides vegetales estructuralmente muy similares a la efedrina7. Tanto la efedrina como la pseudoefedrina tienen conocidos efectos adversos a nivel cutáneo, estando descritos casos de exantema, exantema fijo medicamentoso, pustulosis exantemática aguda generalizada y eritrodermias8,9.
En pocos de estos casos se describe la histopatología de las lesiones que, en su mayoría, son cambios variables e inespecíficos. Se han descrito cambios hidrópicos en la membrana basal e infiltrado perivascular, pero no una necrosis tan intensa como la que mostraba la biopsia de nuestra paciente, compatible con un síndrome de Stevens Johnson10.
Este tipo de plantas están clasificadas como alimentos/suplementos dietéticos, y por lo tanto no requieren evidencia de calidad, eficacia y seguridad previa a la comercialización. Por otro lado, debido a la gran cantidad de componentes que puede tener una sola planta, llevar a cabo estudios de evaluación de eficacia y seguridad es mucho más complejo que para un fármaco convencional.
Queremos destacar la importancia de la vigilancia en el consumo de Moringa oleifera y de sus efectos adversos, dado el creciente mercado de la misma en la población europea.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.