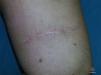
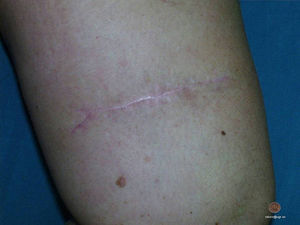
Los resultados de la extirpación quirúrgica de tumores localizados en «zonas de tensión», especialmente en la espalda y mulos, generalmente son malos. En el postoperatorio inmediato puede producirse dehiscencia de la herida y, a largo plazo, casi siempre se produce dehiscencia de la cicatriz. Clásicamente, para evitarlo, se demora la retirada de los puntos de sutura con lo que son frecuentes las marcas de los puntos en los bordes de la cicatriz dehiscente con el típico aspecto de «cangrejo» (fig. 1) y si se retiran los puntos antes es posible una dehiscencia de la herida.
En 1992, Weber y Wulc1 describieron la «sutura oblicua» para el tratamiento de las heridas localizadas en zonas con el fin de evitar la dehiscencia, ya que cuando se ejercía tensión sobre los bordes, en lugar de separar los bordes, aquellos se aproximaban más. Poco después empezamos a emplearla de forma habitual para cerrar defectos cutáneos en la espalda y, aunque los resultados fueron mejores que con las técnicas clásicas, no eran del todo buenos.
Otras técnicas propuestas resuelven bien la dehiscencia de la herida, pero no la posterior dehiscencia de la cicatriz, ya que la sutura absorbible desaparece en un tiempo variable entre 10 y 30 días2.
Para evitar la dehiscencia de la cicatriz a largo plazo usamos un material de sutura no reabsorbible, bien tolerado y que no se degrade con el paso del tiempo lo que nos aseguraría controlar las fuerzas de tensión y evitar, a corto plazo, la dehiscencia de la herida y, a la larga, una cicatriz imperceptible. Para que no se noten los orificios de entrada y salida del hilo de sutura decidimos hacer la sutura oblicua subcutánea en todo su trayecto, enterrándola completamente.
En el Congreso del CILAD de 20053, presentamos una técnica personal que nos resuelve el problema de las dehiscencias y que, desde entonces, realizamos de forma habitual en estos casos.
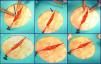
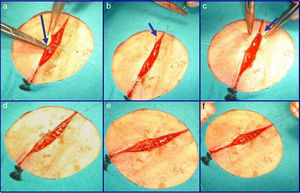
Técnica quirúrgicaDespués de la extirpación del tumor, y de acuerdo con los principios generales de la Dermatología Quirúrgica, iniciamos la sutura del defecto resultante. Primero suturamos plano profundo con sutura absorbible, entrelazada y multifilamento de ácido poliglicólico (Vicryl® de Ethicon) de 000/0000. Seguidamente iniciamos la sutura oblicua subcutánea (fig. 2). Empezamos la sutura en el punto medio de uno de los bordes de la herida (fig. 2a). La aguja curva la insertamos en la dermis media-profunda y siguiendo un movimiento curvo vamos a exteriorizarla lo más cerca posible del extremo de la herida (fig. 2b). Desde este punto (fig. 2c) pasamos al borde opuesto desde donde iniciamos una sutura subcutánea normal (fig. 2d) que continuamos hasta alcanzar el extremo opuesto de la herida (fig. 2e). Desde el extremo más distal del labio de la herida contrario al de inicio de la sutura, introducimos la aguja para salir justo enfrente del punto de entrada y anudamos con el hilo opuesto para aproximar ambos bordes (fig. 2f) de forma que cuando se produzca tensión en los bordes de la herida el «fuelle» que forma la sutura aproxima aún más los bordes evitando la dehiscencia.
El material de sutura que empleamos en los primeros años fueron hilos de Gore-Tex®, basándonos en la experiencia acumulada a lo largo de los años con el empleo de estos hilos como material de relleno en dermocosmética4. En los últimos años lo sustituimos por Ti-cron® (Tyco-Healthcare Spain, SL), sutura trenzada no absorbible de poliéster uniformemente revestido con silicona, que ha demostrado una tolerancia excelente en cirugía cardíaca y oftalmológica5.
IndicacionesLa indicación principal de esta técnica es el cierre directo de defectos cutáneos localizados en áreas sometidas a movimiento, especialmente la espalda y extremidades, que suponen una tensión en los bordes de la herida/cicatriz que tiende a su dehiscencia.
Como en todo cierre directo es preciso un despegamiento amplio de los bordes para evitar la tensión al suturar.
ComplicacionesLas propias de cualquier técnica quirúrgica. La tolerancia al material de sutura que empleamos es excelente. No hemos encontrado ninguna complicación.
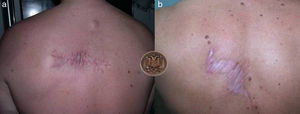
ConclusionesCon la técnica descrita se resuelve de una manera fácil la dehiscencia de la herida y de la cicatriz posterior en zonas cutáneas sometidas a tensión (fig. 3).
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.