INTRODUCCION
El penfigoide ampolloso suele afectar a personas de edad avanzada que tienen otras enfermedades. En nuestro medio es una enfermedad de mal pronóstico 1-3. En estos pacientes se ha venido utilizando habitualmente el tratamiento con corticoides sistémicos, que puede inducir efectos secundarios graves, incluso con riesgo vital 4. Se han propuesto numerosos tratamientos para disminuir la dosis de esteroides administrada a un paciente, incluyendo tratamientos alternativos como la tetraciclina-niacinamida, inmunosupresores, dapsona o la corticoterapia tópica. Sin embargo, no hemos encontrado referencias al empleo de corticoterapia tópica utilizada con la intención de suspender rápidamente la corticoterapia sistémica en situaciones de iatrogenia esteroidea grave.
CASOS CLINICOS
Una mujer de 79 años ingresó en nuestro servicio por una erupción pruriginosa generalizada de un mes de evolución. Padecía hipertensión arterial, cardiopatía isquémica, artrosis y las secuelas de un accidente cerebrovascular previo que incluían una hemiparesia. En el examen físico se observó la presencia de ampollas tensas y erosiones en su espalda, brazos y piernas. No presentaba cicatrices atróficas ni lesiones mucosas, y su cara y cuello no estaban afectados. La biopsia de una de las placas cutáneas mostraba una ampolla subepidérmica, con depósito lineal de IgG y C3 en la unión dermoepidérmica. La inmunofluorescencia indirecta era también positiva. Con el diagnóstico de penfigoide ampolloso, iniciamos un tratamiento con 30 mg de prednisona (0,6 mg/kg), así como con calcio y difosfonatos. A los 7 días fue dada de alta con sus lesiones epitelizadas. En los meses posteriores su hipertensión fue empeorando. Tres meses después del inicio del tratamiento corticoideo no tenía ninguna ampolla, y tomaba 15 mg/día de prednisona, cuando fue ingresada en nuestro hospital por una neumonía e isquemia aguda del miembro inferior izquierdo que llevó a su amputación. En esta situación decidimos la retirada del esteroide oral tan rápido como fuese posible pero evitando la insuficiencia suprarrenal, e iniciamos el tratamiento tópico con propionato de clobetasol 0,05 % (20 g/día en las lesiones y resto de la superficie corporal, evitando la cara y regiones intertriginosas). Después de 52 días la paciente no recibía esteroide oral. La dosis de esteroide tópico fue disminuyéndose en los meses siguientes hasta suspenderlo después de 6 meses. A los 24 meses de finalizar el tratamiento la paciente no presentaba signos de recurrencia.
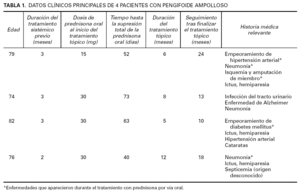
En los meses posteriores tratamos a otros 3 pacientes que recibían prednisona oral por penfigoide ampolloso generalizado (manifestaciones clínicas que cumplen los criterios del grupo francés de estudio de las enfermedades ampollosas 5,6, ampollas subepidérmicas en la biopsia, e inmunofluorescencia directa positiva). Todos presentaban enfermedades asociadas que aumentaban el riesgo de la corticoterapia sistémica. En la tabla 1 se describen sus edades, duración del tratamiento con prednisona y comorbilidad. Durante el tratamiento presentaron complicaciones graves por los corticoides, que nos llevaron a suspenderlos a un ritmo rápido (5 mg cada 10 días, y más lentamente una vez alcanzada una dosis de 10 mg/día) y sustituirlos por 20 g/día de propionato de clobetasol al 0,05 % por vía tópica. Ninguno de los pacientes presentó signos de empeoramiento durante la retirada de los corticoides sistémicos, o efectos secundarios relevantes por los corticoides tópicos, incluyendo nuevos signos de toxicidad sistémica por esteroides. El tratamiento tópico se mantuvo de 5 a 12 meses y los pacientes fueron seguidos posteriormente por periodos prolongados sin que presentasen recurrencias.
DISCUSION
Los corticoides sistémicos se consideran con frecuencia el tratamiento de elección del penfigoide ampolloso, y actualmente muchos pacientes son tratados con corticoides por periodos prolongados. Un reciente ensayo clínico ha mostrado que los corticoides tópicos superpotentes (propionato de clobetasol 0,05 %) son más eficaces que la prednisona oral en el tratamiento del penfigoide ampolloso 7. En pacientes con formas graves de penfigoide, los corticoides tópicos son además más seguros: el empleo de clobetasol tópico en lugar de prednisona oral (1 mg/kg) evitaría una muerte en el primer año por cada 6 pacientes tratados 7 (número necesario a tratar derivado de los datos de Joly et al 6; IC 95 % 4 a 25). Por ello, los corticoides tópicos pueden considerarse el tratamiento de primera elección en el penfigoide 8. Si en los pacientes con penfigoide en general los corticoides tópicos pueden ser más seguros que los sistémicos, parece razonable pensar que en aquellos pacientes que muestran iatrogenia grave por corticoides el cambio de corticoterapia sistémica a tópica implique una disminución del riesgo de complicaciones similar o incluso mayor. Por ello, nos hemos planteado en varias ocasiones la conveniencia y posibilidad de hacer esta sustitución.
Nuestra experiencia en estos 4 pacientes sugiere que este cambio puede hacerse con facilidad y sin efectos secundarios.
Los pacientes descritos han presentado una mediana de duración del tratamiento con esteroides orales de 4,9 meses, considerablemente inferior a lo habitual, lo que podría aceptarse como indicación de que el corticoide tópico ha permitido una rápida retirada del tratamiento sistémico. En nuestro servicio la mediana de duración de la corticoterapia sistémica para el penfigoide (excluyendo los pacientes que fallecen durante el tratamiento) es de 11,6 meses. En la literatura médica se han descrito medianas de duración del tratamiento de 25 meses 9, una media de 10 meses 10, o una duración preestablecida de 12 meses 7. Sin embargo, al no tener un grupo de control no podemos afirmar con certeza que no sea posible reducir las dosis de esteroides orales a esa velocidad sin recurrencias ni complicaciones. Pudiera ser que las duraciones de tratamiento descritas no respondan realmente a la duración de la enfermedad, sino a las creencias de los médicos sobre la duración apropiada del tratamiento.
Otra cuestión importante es si, además de permitir una retirada precoz de los esteroides sistémicos, esto se asocia a un mejor pronóstico para el paciente. No es de esperar una reducción en la mortalidad tan importante como la descrita por Joly et al 7 en su grupo de penfigoide ampolloso grave, porque nuestros pacientes recibían dosis menores de prednisona. El hecho de que tras la marcada reducción y retirada de la corticoterapia sistémica, ninguno de los pacientes presentase signos de iatrogenia esteroidea sugiere un efecto positivo de esta maniobra.
Existen otras dudas en cuanto al papel y la seguridad de los esteroides tópicos. Como ocurre con los corticoides sistémicos sus dosis óptimas no han sido definidas 11 y es cuestionable el porcentaje de su actividad que se debe a su absorción y efectos sistémicos 12-14. Sin embargo, no hay que olvidar que, independientemente del grado de actividad sistémica de los mismos, se ha demostrado menor mortalidad en los pacientes con penfigoide grave tratados con corticoides tópicos. Zimmermann et al 13 señalan que hasta 40 g diarios de clobetasol tópico tendrían un efecto sistémico equivalente a menos de 10 mg de prednisona oral.
Otra duda que se presenta ante la corticoterapia tópica es el grado de cumplimiento terapéutico. En nuestra experiencia, tras una explicación adecuada, la mayor parte de nuestros pacientes prefieren los corticoides tópicos a los sistémicos, y los aplican según la pauta indicada. A pesar de su edad, muchos de los pacientes son capaces de aplicarse ellos mismos el tratamiento.
En los pacientes con formas generalizadas de penfigoide, el cambio de corticoterapia sistémica a tópica puede realizarse con seguridad, y debería considerarse, al menos, en los que presenten efectos secundarios graves por los esteroides.
Correspondencia:
Ignacio García-Doval.
Consulta de enfermedades dermatológicas autoinmunes.
Servicio de Dermatología. Hospital Provincial de Pontevedra.
Loureiro Crespo, 2.
36001 Pontevedra. España.
igarciad@meditex.es
Recibido el 9 de octubre de 2005.
Aceptado el 13 de febrero de 2006.