El síndrome vascular acral paraneoplásico se trata de una entidad que engloba la asociación de un proceso neoplásico con un fenómeno de Raynaud (FR), gangrena o acrocianosis de los dedos. El FR consiste en una isquemia digital transitoria que refleja la vasoconstricción ante la exposición al frío o situaciones estresantes. Cuando es de carácter secundario, suelen estar implicadas enfermedades reumatológicas, siendo poco frecuente como fenómeno paraneoplásico1-3.
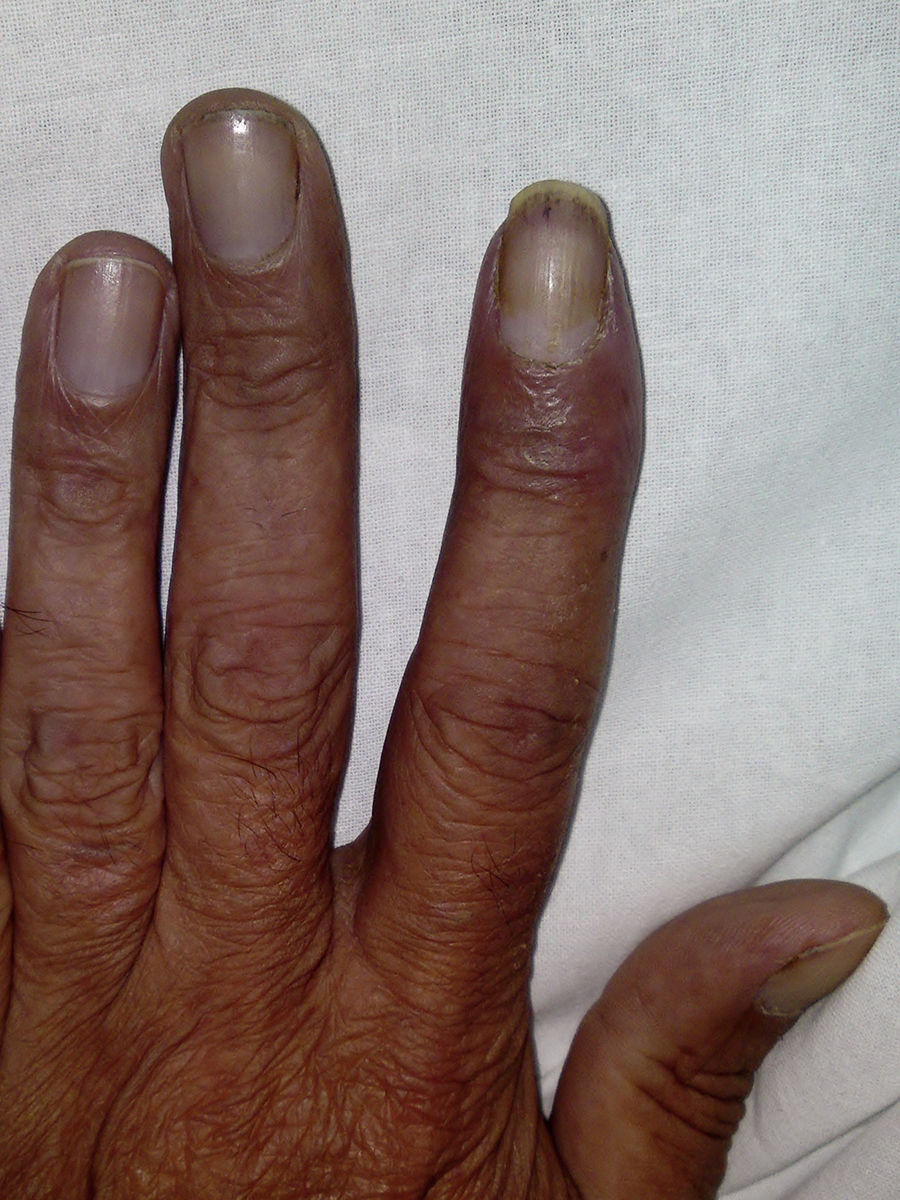
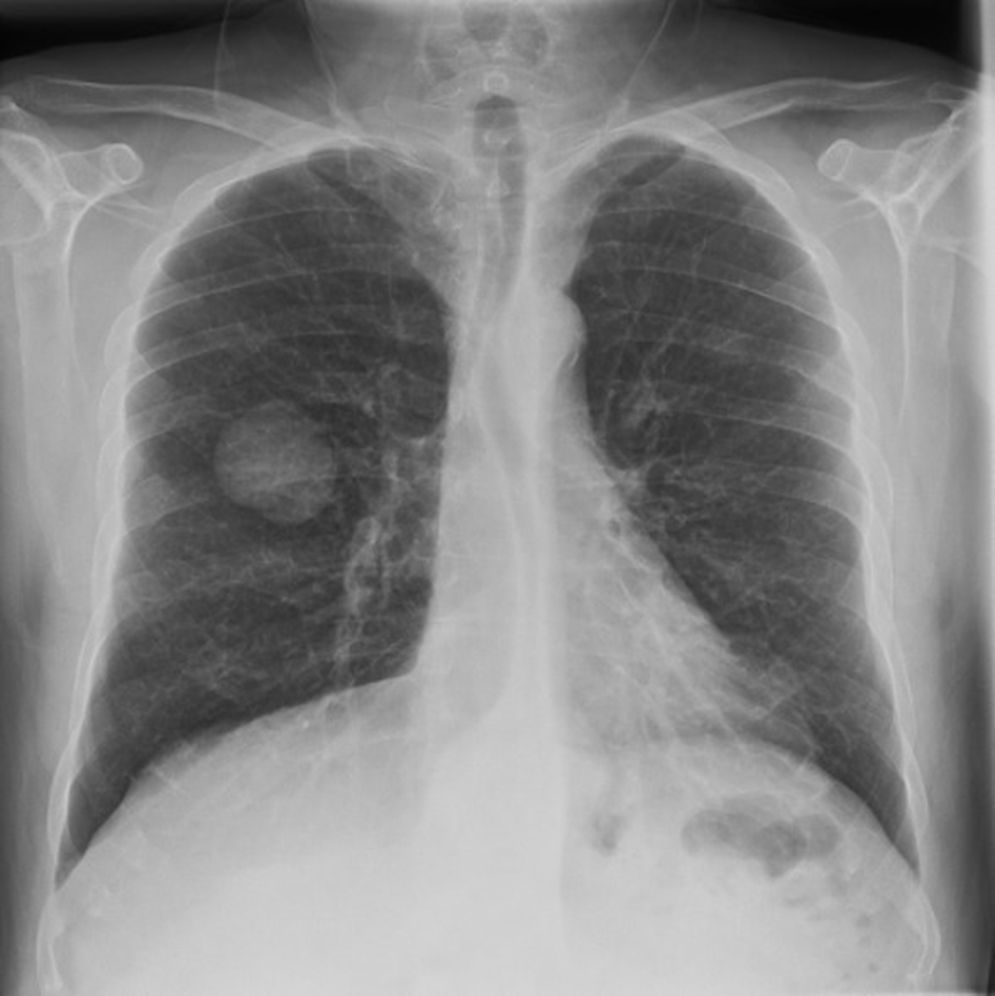
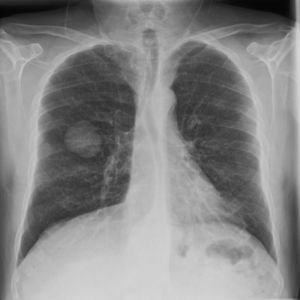
A continuación, se presenta de un varón de 49 años, sin antecedentes personales de interés, fumador (80 cigarrillos/día) y con un hábito enólico importante (60g/día). Consultó de urgencia por una cianosis de aparición súbita en los 3 primeros dedos de la mano izquierda, precedido de palidez cutánea, acompañado de parestesias y dolor intenso (fig. 1). No presentaba otra sintomatología indicativa de enfermedad sistémica y la exploración física era por lo demás normal. La auscultación cardiaca era rítmica y sin soplos, y los pulsos distales estaban presentes y eran simétricos en todas las extremidades. El estudio de coagulación fue normal, salvo el dímero-D, que fue mayor de 5.000ng/ml, con un tiempo de cefalina y protrombina normales. Se realizó un eco-Doppler arterial que evidenció presencia de vascularización hasta la región interdigital de todos los dedos de la mano afectada. La arteriografía puso de manifiesto una oclusión distal de la arteria radial del segundo dedo, con oclusión proximal de las arterias digitales palmares de los dedos segundo y tercero. La radiografía de tórax objetivó una masa de 4 cm en el lóbulo inferior derecho (fig. 2), cuya punción-aspiración con aguja fina fue compatible con un carcinoma de pulmón de células gigantes. El estudio de extensión no evidenció afectación ganglionar. El tratamiento inicialmente pautado fue heparina de bajo peso molecular, con mejoría leve de la sintomatología cutánea. Por ello se añadió de forma secuencial pentoxifilina, ácido acetil-salicílico y alprostadilo por vía intravenosa con resultados discretos. Tras la resección tumoral, presentó una evidente mejoría clínica, con resolución del fenómeno de Raynaud.
Hasta la fecha, se han publicado solo unos 33 casos de síndrome vascular acral paraneoplásico. El 60% de las neoplasias son adenocarcinomas de pulmón, ovario y estómago, casi siempre en estadios avanzados y con presencia de metástasis. El resto son sarcomas, neoplasias hematológicas o de origen desconocido. Las lesiones cutáneas suelen preceder al diagnóstico del cáncer en la mitad de los casos, como ocurría con nuestro paciente. El mecanismo patogénico de este síndrome es poco conocido, habiéndose implicado la producción de sustancias vasoconstrictoras por las células tumorales. La embolia de pequeños trombos tumorales tampoco se descarta. En algunas neoplasias hematológicas, la isquemia es debida al aumento de la viscosidad sanguínea secundaria a la crioglobulinemia asociada, como ocurre en el mieloma múltiple. El estudio anatomopatológico muestra necrosis fibrinoide a nivel arterial y venoso4-6.
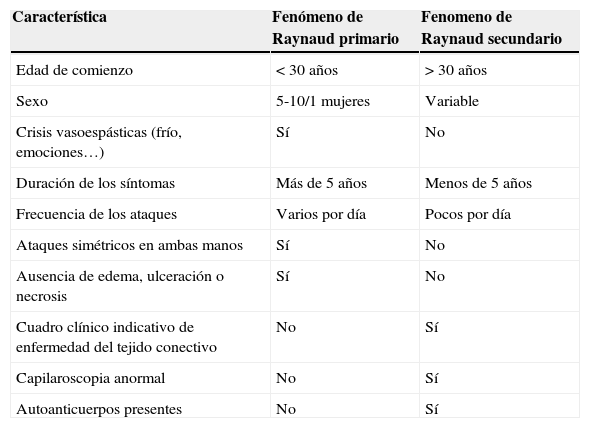
Como ilustra nuestro caso, antes de considerar un FR como primario debe realizarse una evaluación minuciosa del paciente. Las claves para sospechar su origen secundario se muestran en la tabla 1. La distribución unilateral debe alarmarnos de afectación de la arteria subclavicular. La ecografía Doppler y la arteriografía permiten el diagnóstico, como se hizo en este caso. Por otra parte, si ocasiona gangrena debemos sospechar un origen paraneoplásico, debido a que suele ocurrir en el 80% de los casos. Otra prueba muy útil es la capilaroscopia del lecho ungueal, si los capilares se encuentran dilatados y tortuosos, reflejan formas tempranas de esclerosis sistémica7.
Criterios diagnósticos del fenómeno de Raynaud modificados de Le Roy Medgester, 1992
| Característica | Fenómeno de Raynaud primario | Fenomeno de Raynaud secundario |
|---|---|---|
| Edad de comienzo | < 30 años | > 30 años |
| Sexo | 5-10/1 mujeres | Variable |
| Crisis vasoespásticas (frío, emociones…) | Sí | No |
| Duración de los síntomas | Más de 5 años | Menos de 5 años |
| Frecuencia de los ataques | Varios por día | Pocos por día |
| Ataques simétricos en ambas manos | Sí | No |
| Ausencia de edema, ulceración o necrosis | Sí | No |
| Cuadro clínico indicativo de enfermedad del tejido conectivo | No | Sí |
| Capilaroscopia anormal | No | Sí |
| Autoanticuerpos presentes | No | Sí |
La conducta terapéutica en el FR primario o reumatológico consiste en el empleo de vasodilatadores, principalmente los antagonistas del calcio siendo el más utilizado el nifedipino. Existen nuevos fármacos, como los inhibidores de la fosfodiesterasa (sildenafilo, tadalafilo y cilostazol), los cuales han sido eficaces en algunos pacientes con FR grave. Si persiste la isquemia crítica, o hay sospecha de enfermedad arterial oclusiva, puede indicarse anticoagulación con heparina. Cuando la isquemia digital es severa y no responde al tratamiento médico instaurado, se plantea la simpatectomía digital localizada. Esta técnica logra mejorar rápidamente el flujo sanguíneo digital. El FR paraneoplásico suele ser refractario a los vasodilatadores y a la simpatectomía, consiguiendo la mejoría del cuadro clínico con el tratamiento de la neoplasia de base. Se han descrito curaciones completas del síndrome en un 48% de los pacientes con el control de la neoplasia, como ocurrió en nuestro paciente8-10.
El diagnóstico adecuado del FR paraneoplásico puede permitir la detección temprana del cáncer e instaurar el tratamiento oportuno de forma precoz. Debe sospecharse cuando dicho fenómeno aparece después de los 30 años y no existen antecedentes de enfermedades autoinmunes o vasculares.