Introducción
La acroangiodermatitis o pseudosarcoma de Kaposi son términos sinónimos que engloban dos patologías diferentes: la acroangiodermatitis de Mali y el síndrome de Stewart-Bluefarb. Su nombre se debe a las similitudes clínicas e histológicas de ambas entidades con el sarcoma de Kaposi clásico1.
La acroangiodermatitis de Mali es una entidad frecuente que afecta principalmente a la población anciana de forma bilateral en extremidades secundariamente a una insuficiencia venosa crónica, siendo una forma límite de dermatitis de estasis2. El síndrome de Stewart-Bluefarb es una patología infrecuente que suele afectar, sin embargo, a pacientes jóvenes de forma unilateral en las extremidades y es secundario a una malformación arteriovenosa subyacente3,4.
Presentamos el caso de un varón de 24 años con lesiones de crecimiento progresivo en el tercio distal de la pierna izquierda, cuyo estudio histológico y la demostración de una comunicación arteriovenosa confirmaron el diagnóstico de síndrome de Stewart-Bluefarb.
Caso clínico
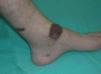
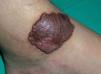
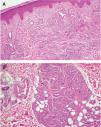
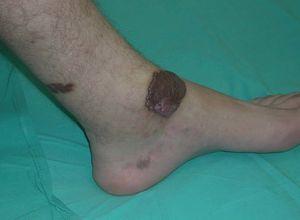
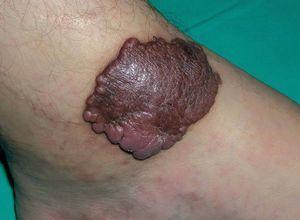
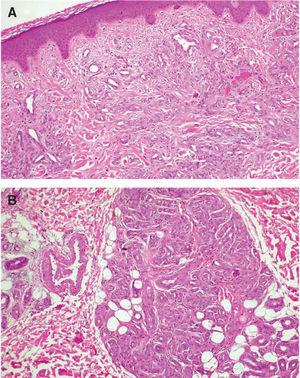
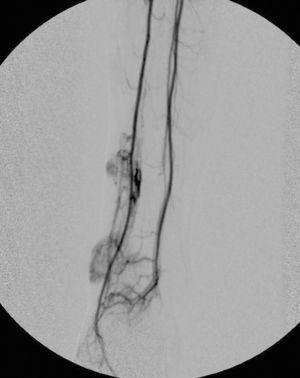
Se trata de un varón de 24 años que fue remitido a nuestro servicio para tratamiento con láser de colorante pulsado de una lesión cutánea en la pierna izquierda, diagnosticada previamente como una malformación vascular. El paciente presentaba desde los 2 años una pápula marrón de pequeño tamaño en la cara interna del tobillo izquierdo que fue progresivamente creciendo y adquiriendo volumen. A la exploración se observaba una lesión tumoral de 4 x 5,5 cm de color marrón-violáceo, bien delimitada, así como otras dos lesiones muy similares de menor tamaño y menos sobreelevadas en el dorso del pie y en la pantorrilla izquierda (figs. 1 y 2). Se le había realizado una resonancia magnética nuclear (RMN) de la zona que descartaba afectación ósea y tendinosa. Los análisis rutinarios de laboratorio fueron normales, así como la serología para el virus de la inmunodeficiencia humana. Con la sospecha clínica de un pseudosarcoma de Kaposi se le realizaron una biopsia y una eco-doppler. La histología mostró la presencia de múltiples capilares de pared gruesa revestidos por células globulosas distribuidos difusamente a lo largo de la dermis papilar y constituyendo formaciones lobulares en dermis reticular, así como la existencia de extravasación de hematíes y depósitos de hemosiderina (fig. 3). La eco-doppler demostró una fístula arteriovenosa subyacente, encontrándose un flujo de baja resistencia, con amplias diástoles, en la arteria poplítea aferente a la malformación y un flujo venoso arterializado en un colector venoso. Se realizó posteriormente una angiografía que evidenció, tanto en fase arterial como venosa, dos áreas patológicas situadas en el tercio distal de la pierna. La mayor y más distal, irrigada por dos ramas de la arteria tibial anterior, mientras que la menor y más proximal, irrigada por múltiples y pequeñas ramas de la tibial posterior (fig. 4).
Figura 1. Lesiones papulosas y tumorales en el tercio distal de la pierna izquierda.
Figura 2. Detalle de la lesión tumoral de mayor tamaño.
Figura 3. Proliferación de capilares en todo el espesor de la dermis. A. Capilares distribuidos difusamente en la dermis superficial. (Hematoxilina-eosina, x10.) B. Formaciones lobulares de capilares en dermis media. (Hematoxilina-eosina, x20.)
Figura 4. Arteriografía que demuestra las comunicaciones arteriovenosas anómalas en el tercio distal de la pierna izquierda.
La demostración de dicha comunicación arteriovenosa confirmó el diagnóstico de pseudosarcoma de Kaposi de tipo síndrome de Stewart-Bluefarb.
La ausencia de sintomatología y las posibles complicaciones de una corrección quirúrgica de las comunicaciones arteriovenosas motivaron la adopción de medidas conservadoras en dicha extremidad (higiene y reposo) y la realización de controles clínicos sucesivos, permaneciendo las lesiones estables tras un año de seguimiento.
Discusión
El pseudosarcoma de Kaposi es un término poco afortunado que hace referencia a las similitudes clínicas e histológicas de dos entidades diferentes (la acroangiodermatitis de Mali y el síndrome de Stewart-Bluefarb) respecto al sarcoma de Kaposi clásico. Este término fue acuñado por Earhart et al en 19741. En 1965, Mali et al describieron unas lesiones kaposiformes en pacientes con insuficiencia vascular crónica2. En 1967, independientemente y casi simultáneamente, Bluefarb y Adams3 y Stewart4 describieron lesiones similares en un paciente con una malformación arteriovenosa.
La acroangiodermatitis de Mali aparece generalmente en pacientes ancianos con insuficiencia vascular crónica. Suele afectar el tercio distal de ambas extremidades, inicialmente como máculas violáceas, pudiendo progresar a pápulas y nódulos en el contexto de una dermatitis de estasis2.
El síndrome de Stewart-Bluefarb es una rara entidad que suele ocurrir en pacientes jóvenes que presentan una malformación arteriovenosa subyacente. Aparece generalmente en el dorso del pie, tobillo y pantorrilla de forma unilateral. Las lesiones incluyen máculas y placas de color marrón o violáceo que pueden tener un crecimiento progresivo y desarrollar ulceraciones y lesiones verrucosas. Pueden existir también edema, aumento local de la temperatura, hipertrofia de tejidos blandos, varices, cambios de estasis e hipertricosis3,4.
Ocasionalmente, se han descrito casos de pseudosarcoma de Kaposi en asociación con fístulas arteriovenosas yatrogénicas en pacientes dializados5, en el síndrome de Klippel-Trenaunay-Weber6, en extremidades con parálisis7 y en el muñón de amputación7,8.
La existencia de la comunicación arteriovenosa puede sospecharse clínicamente en la exploración por la palpación de un thrill, la auscultación de un soplo o la detección de pulsos arteriales asimétricos. La eco-doppler es un método incruento de buena sensibilidad para su despistaje, siendo la arteriografía la exploración complementaria de elección ante la sospecha fundada de una fístula arteriovenosa. El signo angiográfico típico es el llenado precoz venoso, que es proporcional a la extensión de la fístula9. El escáner con radioisótopos es una alternativa menos invasiva a la arteriografía10.
La descripción histológica en los casos publicados es poco específica y hace referencia a una proliferación de capilares en dermis superficial y media acompañada de fibroblastos, hematíes extravasados y depósitos de hemosiderina11-15. En la acroangiodermatitis de Mali estos cambios están limitados a la dermis superficial. La ausencia de un componente proliferativo de células fusiformes CD34 positivas y del patrón vascular en hendiduras, típico del sarcoma de Kaposi, puede ayudar en el diagnóstico diferencial con esta patología16. En el pseudo-Kaposi, a diferencia del verdadero sarcoma de Kaposi, no se detecta el virus del herpes humano tipo 8 y las células endoteliales son positivas para el factor VIII17.
La patogenia del síndrome de Stewart-Bluefarb no está aún comprendida. Se postula que el aumento de la presión venosa consecuente a la malformación arteriovenosa puede suponer un estímulo para la proliferación de células endoteliales. Recientemente, se ha propuesto que el síndrome de robo arteriovenoso con isquemia distal puede inducir un aumento local del factor de crecimiento endotelial (vascular endothelial growth factor [VEGF]), que provocaría la proliferación endotelial18. Asimismo, se ha sugerido también el papel de los mastocitos en la proliferación de células endoteliales y perivasculares en condiciones de isquemia19.
El tratamiento suele ser conservador mediante compresión, elevación del miembro y cuidado de las úlceras, infecciones u otras complicaciones. El tratamiento ideal es la resolución de la malformación vascular de base, pocas veces posible por la existencia habitual de varias comunicaciones arteriovenosas en territorio muy distal. La cirugía puede provocar ulceración u otras complicaciones y sólo resuelve fístulas detectables macroscópicamente, requiriendo en ocasiones la amputación del miembro. Las indicaciones del tratamiento quirúrgico incluyen aquellos casos que cursan con impotencia funcional, dolor refractario al tratamiento, infección recurrente, hemorragia o descompensación cardiaca13,14. La embolización selectiva con diferentes partículas (Gelfoam, Ivalon, acrilatos, aminoácidos, alcohol, etc.) puede ser una alternativa válida17,20,21.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Luis Hueso Gabriel.
Servicio de Dermatología.
Instituto Valenciano de Oncología.
Profesor Beltrán Báguena, 8.
46009 Valencia. España.
luishueso@msn.com
Aceptado el 27 de octubre de 2006.