Sr. Director:
El síndrome de embolia grasa fue descrito por Zenker en 18611, aunque ya se mencionaba en la literatura alemana la tríada de estado confusional, disnea y petequias por Von Bergman2. A pesar de haber sido descrito este síndrome hace más de 100 años, en la actualidad todavía persiste el debate sobre su diagnóstico y tratamiento específico. Estos dos casos pretenden llamar la atención sobre una entidad dermatológica ampliamente recogida en la literatura médica y quirúrgica, pero poco conocida para el dermatólogo.
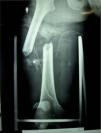
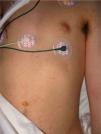
Se trata de un varón de 18 años víctima de un accidente de motocicleta, que presentaba una importante contusión pulmonar y múltiples fracturas de huesos largos (fig. 1). Se realizó inmovilización de las fracturas con yesos e ingreso hospitalario para cirugía diferida. Tras permanecer 48 horas asintomático, y antes de ser intervenido quirúrgicamente, presentó pequeñas pápulas de escasos milímetros de diámetro de coloración rojiza, que no blanqueaban a la digitopresión, localizadas en la cara anterior del tórax, las axilas, la raíz del cuello y las conjuntivas (fig. 2). Súbitamente el paciente presentó clínica neurológica consistente en desorientación témporo-espacial con posterior obnubilación, asociada a un cuadro de insuficiencia respiratoria aguda. La radiografía de tórax mostraba opacidades bilaterales en ambos campos pulmonares que no se observaban en el momento del ingreso. Tanto el sedimento urinario como el resto de estudios complementarios realizados: hemograma, bioquímica, coagulación y tomografía axial computarizada (TAC) craneal no mostraron datos relevantes excepto una leve plaquetopenia. A pesar de las múltiples medidas de soporte el paciente falleció pocas horas después.
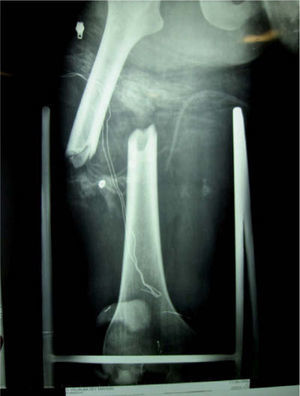
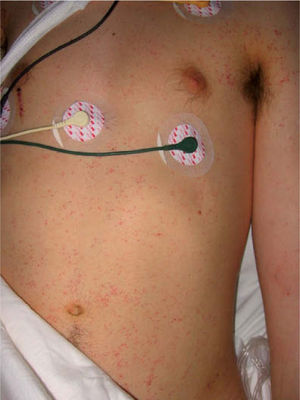
El segundo caso es un varón de 27 años de edad, también víctima de un accidente de motocicleta, que presentaba una fractura femoral derecha y radio-cubital izquierda, y al que se le realizó cirugía mediante osteosíntesis. Tras permanecer 48 horas asintomático, se inició un síndrome febril de hasta 39 °C asociado a un cuadro de agitación psicomotriz, insuficiencia respiratoria aguda grave y lesiones petequiales puntiformes localizadas en la región axilar y la raíz del cuello.
En las exploraciones complementarias el hemograma mostró una anemia de 9,5 g/dl y una plaquetopenia de 98 x 109/l, siendo la bioquímica y la coagulación normales. Se observó lipiduria en el sedimento de orina. La TAC cerebral fue normal y la radiografía de tórax reveló múltiples densidades focales a nivel periférico en ambos campos pulmonares.
Presentó una evolución favorable, a los 10 días salió de la Unidad de Cuidados Intensivos y dos semanas después fue dado de alta hospitalaria.
La embolia grasa aparece en pacientes con fracturas de huesos largos o durante la realización de procedimientos ortopédicos3. Se produce una liberación de la grasa existente en la médula ósea que provoca embolización de los vasos capilares en el parénquima pulmonar y en la circulación periférica4. Raramente puede ocurrir en otras condiciones patológicas no traumáticas como pancreatitis y anemia de células falciformes3. La presencia de un embolismo graso es un hecho relativamente frecuente, siendo generalmente asintomático, pero una minoría de pacientes manifiestan graves signos y síntomas como resultado de la disfunción de diversos órganos, característicamente la piel, el sistema nervioso central y los pulmones; casos para los que se reserva el término de síndrome de embolia grasa. La incidencia de este síndrome se estima en un 0,5 % de las fracturas de huesos largos, sin embargo, la mayoría de los casos no son notificados, pasando desapercibidos en el contexto de un cuadro clínico complejo1,5. Generalmente, tras un periodo de dos o tres días asintomático (intervalo lúcido), el paciente desarrolla una clásica tríada clínica consistente en insuficiencia respiratoria, disfunción cerebral y petequias3,6,7. Las petequias aparecen en brotes y con una distribución típica en la raíz del cuello, las axilas, los hombros, la cara anterior del tórax y las conjuntivas, siguiendo el recorrido de las ramas arteriales del cayado aórtico. Casi nunca afectan al rostro o a la parte posterior del cuerpo. Las petequias diseminadas pueden indicar una disfunción cerebral y pulmonar más significativa3,5,7,8. Estos pacientes también pueden presentar fiebre, anemia, trombocitopenia, insuficiencia renal, ictericia y taquicardia8.
El diagnóstico es fundamentalmente clínico y precisa un alto grado de sospecha. Gurd, en 1970, propuso unos criterios diagnósticos (tabla 1)9. Frecuentemente esta entidad pasa desapercibida por el carácter transitorio y por la inespecificidad de algunos signos1,10.
El síndrome de embolia grasa es una entidad grave que puede presentar en ocasiones un curso fulminante. Un diagnóstico precoz del cuadro clínico y la instauración de unas medidas terapéuticas adecuadas permiten disminuir el número de complicaciones y mejorar el pronóstico8.
La mortalidad se sitúa actualmente entre el 5-10 % de los pacientes1,5,10.
En ocasiones, las lesiones cutáneas pueden aparecer antes que las otras manifestaciones clínicas. Por lo tanto, la presencia de petequias con una localización característica, dentro de un contexto clínico adecuado, debe hacernos sospechar esta entidad.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.