La dermatoscopia digitalizada (DD) ha demostrado mejorar la precisión en el diagnóstico del melanoma (MM) en pacientes de alto riesgo. La combinación de DD y fotografía corporal total (FCT) puede facilitar la detección de nuevas lesiones o la aparición de cambios macroscópicos precoces en lesiones previamente registradas.
ObjetivosEl objetivo del presente estudio fue determinar el número de biopsias necesarias para diagnosticar un MM y, las características clínicas y dermatoscópicas asociadas al diagnóstico de melanoma en pacientes en seguimiento, mediante DD y FCT, de lesiones pigmentadas.
Pacientes y métodosSe realizó un estudio retrospectivo de 152 pacientes con elevado riesgo de sufrir MM, en seguimiento digitalizado entre el 2002 y el 2016, en el Hospital del Mar de Barcelona. Se estudiaron y analizaron las lesiones pigmentadas extirpadas a partir de los cambios observados tras controles periódicos con DD y FCT.
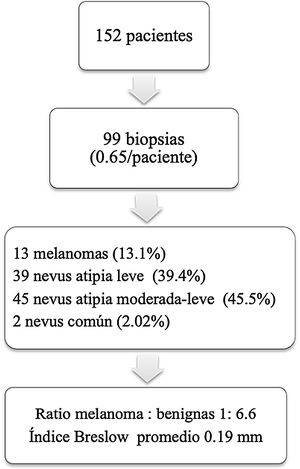
ResultadosSe analizaron un total de 99 biopsias (84 nevus displásicos, 13 MM y dos nevus melanocíticos junturales/compuestos) con una ratio lesión melanocítica benigna: MM de 6,6. El índice Breslow promedio fue de 0,19 mm. Las lesiones malignas presentaron, con mayor frecuencia, cambios macroscópicos respecto a los nevus melanocíticos (p = 0,018). En el análisis dermatoscópico, el crecimiento asimétrico y los cambios focales en estructuras se asociaron con MM (p < 0,001). Los parámetros de dermatoscopia individuales relacionados con el diagnóstico de MM fueron la asimetría (p < 0,001), retículo pigmentado invertido (p = 0,011), glóbulos atípicos (p = 0,011) y vasos polimorfos (p = 0,045).
ConclusionesEl seguimiento mediante FCT resulta una herramienta útil en el diagnóstico precoz de MM. Un 50% de los melanomas detectados mediante el seguimiento digitalizado se diagnosticaron por la aparición de una lesión nueva en los mapas corporales o por la detección de cambios macroscópicos de una lesión preexistente. El seguimiento dermatoscópico resulta fundamental, ya que un elevado número de hallazgos dermatoscópicos individuales pueden observarse tanto en nevus melanocíticos como en un melanoma maligno, y el diagnóstico de malignidad solo se puede establecer a partir de los cambios en el registro de dermatoscopia durante el seguimiento.
Digital dermoscopy (DD) has been found to improve the accuracy of melanoma diagnosis in high-risk patients. A 2-step approach combining DD and total-body photography (TBP) can facilitate the detection of new lesions or early macroscopic changes in existing lesions.
ObjectivesThe aim of this study was to determine the number of biopsies needed to diagnose melanoma and to describe the clinical and dermoscopic characteristics of melanoma diagnosed in patients with pigmented lesions under follow-up with DD and TBP.
Patients and methodsRetrospective study of 152 patients with a high risk of melanoma who were followed using a 2-step digital approach at Hospital del Mar in Barcelona, Spain, between 2002 and 2016. We analyzed the characteristics of pigmented lesions excised after macroscopic changes were detected by periodic DD and TBD.
ResultsBiopsy results of 99 lesions (84 dysplastic nevi, 13 melanomas, and 2 compound melanocytic nevi) showed a ratio of benign melanocytic lesions to melanomas of 1:6.6. The mean Breslow thickness was 0.19 mm. Macroscopic changes were significantly more common in melanomas than in melanocytic nevi (P = 0.018). Dermoscopic findings associated with melanoma were asymmetric growth and focal structural changes (P < 0.001). The specific features associated with a diagnosis of melanoma were asymmetry (P < 0.001), a reverse pigment network (P = 0.011), atypical globules (P = 0.011), and polymorphous vessels (P = 0.045).
ConclusionsTBP follow-up is a useful tool for the early diagnosis of melanoma. In our series, 50% of melanomas diagnosed during digital follow-up were detected by observation of a new lesion via TBP mapping or macroscopic changes in an existing lesion. Dermoscopic follow-up is essential in patients at high risk for melanoma as both melanocytic nevi and melanoma show a range of specific dermoscopic features, and a diagnosis of melanoma can only be based on a record of changes in the appearance of lesions during follow-up.
El diagnóstico precoz representa la intervención más eficaz en la mejora del pronóstico de los pacientes con melanoma maligno (MM). La distinción entre un MM y distintas lesiones pigmentadas benignas puede representar un reto para el especialista ya que, ocasionalmente, pueden mostrar hallazgos clínicos y dermatoscópicos similares1. El seguimiento digitalizado de las lesiones melanocíticas mediante el uso de dispositivos de dermatoscopia digitalizada (DD) permite detectar cambios sutiles clínicamente poco aparentes. Este método permite identificar melanomas en estadios precoces sin las características macroscópicas más específicas de lesiones malignas2–4. La práctica de un control fotográfico de diferentes regiones corporales (fotografía corporal total [FCT]) facilita la identificación de nuevas lesiones, así como la detección de cambios en lesiones previamente conocidas, a partir de comparar las imágenes actuales con las registradas anteriormente5,6.
Los pacientes con múltiples nevus melanocíticos y de alto riesgo para padecer un MM representan un grupo especialmente complejo para el diagnóstico de lesiones melanocitarias malignas. En este grupo, el control digitalizado conjunto mediante FCT y DD, permite un diagnóstico más específico que cada una de las dos estrategias por separado7. Este control combinado supone una estrategia de cribado más sensible ya que permite identificar tanto cambios dermatoscópicos como macroscópicos y detectar la aparición de nuevas lesiones no registradas previamente.
El objetivo principal de este estudio es determinar el número de biopsias necesarias para diagnosticar un MM en pacientes de alto riesgo en seguimiento con FCT y DD. Así como, definir las características clínicas y dermatoscópicas que motivaron la exéresis de las lesiones e identificar los rasgos distintivos del MM con respecto a lesiones melanocitarias benignas.
Pacientes y métodosSe revisaron las imágenes de los pacientes en seguimiento digitalizado de lesiones pigmentadas (FCT y DD) procedentes de la consulta de lesiones pigmentadas del servicio de dermatología del Hospital del Mar de Barcelona y que habían sido incluidos en el programa desde marzo del 2002 hasta marzo del 2016. En el programa se registran los pacientes con más de 50 nevus melanocíticos y, al menos, con un factor de riesgo para desarrollar melanoma (antecedentes personales y/o familiares de MM, importante daño actínico o fototipo I o II). De estos, se seleccionaron aquellos pacientes con más de 50 nevus melanocíticos cuyas imágenes de seguimiento cumplieran con los siguientes criterios: a) disponer de, al menos, cuatro áreas anatómicas registradas, siendo una de ellas la espalda y b) disponer de, al menos, dos registros de seguimiento con DD y FCT.
Las imágenes fueron obtenidas mediante el sistema digital estandarizado para el control de las lesiones pigmentadas Molemax (Derma Medical, Vienna, Austria). Se registraron imágenes macroscópicas de todas las áreas anatómicas corporales (frontal, posterior y laterales), así como de las lesiones con atipia clínica y/o dermatoscópica. Aquellas lesiones sospechosas de malignidad por cambios clínicos o dermatoscópicos fueron extirpadas para realizarles un estudio histopatológico, según el protocolo estándar de práctica clínica.
Los datos clínicos de los pacientes incluidos en el estudio fueron obtenidos a partir de la historia clínica. Se registraron las características epidemiológicas (género, edad, historia personal y familiar con melanoma), clínicas (fototipo, número de lesiones, número de imágenes registradas por paciente y tiempo de seguimiento) y el número de biopsias realizadas en cada uno. Se analizaron de forma retrospectiva los cambios clínicos (lesión de nueva aparición, cambios en el crecimiento y en la pigmentación) y dermatoscópicos (crecimiento, cambios focales de pigmentación, estructura y las estructuras de regresión) de las lesiones que habían sido extirpadas durante el seguimiento y que motivaron la exéresis de las mismas. Por otra parte, se registró el número de colores, la presencia de simetría, el número de estructuras dermatoscópicas, el índice total dermoscopy score (TDS), 7- point cheklist, así como la localización, el tamaño y el índice Breslow en los casos de MM. Desde el punto de vista dermatoscópico, se registraron los siguientes hallazgos: el retículo atípico, retículo invertido, vasos polimorfos, glóbulos atípicos, blotches y la presencia de pseudópodos.
Las variables clínicas y epidemiológicas se realizaron por dos observadores de forma independiente. Las variables dermatoscópicas y los cambios clínicos y dermatoscópicos de las lesiones se recogieron por dos observadores de común acuerdo.
Para el análisis estadístico, se utilizó el paquete IBM SPSS Statistics versión 21. El estadístico X2 se utilizó para comparar entre variables cualitativas, aplicando el test de corrección de Fisher en las tablas x 2. Para comparar variables cuantitativas (edad, número de imágenes registradas y de nevus por paciente, así como el tiempo de seguimiento) se utilizó la prueba de t de Student para muestras independientes. En las variables cuantitativas TDS y 7-point checklist, se utilizó el estadístico U de Mann-Whitney por no seguir una distribución normal. Las diferencias fueron consideradas estadísticamente significativas con una p inferior a 0,05.
ResultadosSe estudiaron un total de 152 pacientes con una media de edad de inclusión en el programa de 36 años (± 11,28), de los cuales el 47,36% eran varones. Del total de pacientes, 35 (23,03%) referían antecedentes personales y 23 (15,13%) antecedentes familiares de melanoma en el momento de la inclusión en el estudio. De los pacientes incluidos, 73,02% eran de fototipo II, 24,34% de fototipo III y 2,63% de fototipo I. Con respecto al número de lesiones, un 56,57% tenía > 100 nevus melanocíticos y un 43,42%, < 100. Se registró un total de 2.566 imágenes corporales (16,88 por paciente, ± 9,11) y 2.934 imágenes dermatoscópicas (19,30 por paciente, ± 7,90). La media de seguimiento por paciente fue de 6,2 años (± 3,94). De todos los pacientes incluidos, 10 desarrollaron un melanoma durante el seguimiento (15,2%), de estos, en la mitad de los casos se trató de un segundo melanoma (3,2%) (tabla 1).
Datos descriptivos de los pacientes en seguimiento
| Pacientes n = 152 | |
|---|---|
| Género (%) | |
| Varones | 72 (47,36) |
| Mujeres | 80 (52,63) |
| Edad a la inclusión (DE) | 35,94 (± 11,28) |
| Historia personal (%) | |
| Melanoma | 35 (23,03) |
| No melanoma | 117 (76,97) |
| Historia familiar (%) | |
| Melanoma | 23 (15,13) |
| No melanoma | 129 (84,87) |
| Fototipo (%) | |
| I | 4 (2,63) |
| II | 111(73,02) |
| III | 37 (24,34) |
| IV | 0 |
| V | 0 |
| VI | 0 |
| N.° lesiones (%) | |
| < 100 | 66 (43,42) |
| 100-150 | 75 (49,34 |
| >150 | 11 (7,23) |
| N.° imágenes registradas por paciente (DE) | |
| Macroscópicas | 16,88 (± 9,11) |
| Dermatoscopia | 19,30 (± 7,90) |
| Tiempo de seguimiento (años) | 6,21 (± 3,94) |
DE: desviación estándar.
Durante el seguimiento se realizaron 99 biopsias con una media de 0,65 biopsias por paciente. Del total de escisiones 13 (13,3%) fueron MM, 39 (39,8%) nevus melanocíticos con atipia leve, 45 (45,5%) con atipia moderada-severa y dos (2,0%) nevus melanocíticos compuestos convencionales. Con respecto a los 13 melanomas, el índice Breslow promedio fue de 0,19 mm y el tiempo medio hasta el diagnóstico de estos fue de 4,7 años (± 3,7). En la cohorte estudiada, la ratio MM: lesión benigna extirpada fue de 1:6,61 (fig. 1).
De los 13 MM diagnosticados, seis se localizaron en el tronco, tres en extremidades superiores, tres en extremidades inferiores y uno en la cara. El tamaño promedio de los melanomas fue 6,15 mm (± 2,45). El estudio histopatológico reveló que nueve MM se desarrollaron sobre un nevus melanocítico (tres sobre nevus melanocítico compuesto y seis sobre un nevus displásico) mientras que cuatro fueron melanomas de novo. De estos melanomas, ocho correspondían a MM in situ y cinco a MM invasivos, tres de los cuales obtuvieron un índice de Breslow > 0,8 mm (tabla 2).
Características descriptivas de los melanomas extirpados
| Melanomas n = 13 | |
|---|---|
| Localización | |
| Cara anterior tronco | 2 |
| Cara posterior tronco | 4 |
| Extremidades superiores | 3 |
| Extremidades inferiores | 3 |
| Cara y cuello | 1 |
| Mucosa | 0 |
| Melanoma sobre nevus | |
| Nevus compuesto | 3 |
| Nevus displásico | 6 |
| Melanoma aislado | 4 |
| Diámetro (mm) | |
| ≥ 6 | 3 |
| < 6 | 10 |
| Índice de Breslow (mm) | |
| In situ | 8 |
| < 1 | 3 |
| ≥ 1 | 2 |
Todos los melanomas se extirparon por la presencia de cambios durante el seguimiento digital. Se extirparon siete MM por detectarse cambios en las imágenes corporales (aparición de una lesión nueva o crecimiento de una lesión preexistente) mientras que, en los seis restantes, se decidió realizar exéresis por cambios en las imágenes de la dermatoscopia. El cambio dermatoscópico más frecuente fue el crecimiento asimétrico (cinco casos), seguido de cambios focales en la pigmentación (tres casos) y cambios focales en la estructura (tres casos) (tabla 3). Los melanomas mostraron, con mayor frecuencia, cambios en las imágenes macroscópicas en comparación con los nevus melanocíticos (p = 0,018), siendo, asimismo, palpables en una mayor proporción (p < 0,007) (tabla 4) (fig. 2). En el análisis dermatoscópico, el crecimiento asimétrico y los cambios focales en la estructura se relacionaron con el diagnóstico de MM (p < 0,001), mientras que no se detectaron diferencias estadísticamente significativas con respecto a los cambios focales en la pigmentación y la presencia de estructuras de regresión (p = 0,057, p = 1,0, respectivamente) (tabla 3) (fig. 2).
Cambios macroscópicos y crecimiento
| Lesiones extirpadas | |||
|---|---|---|---|
| MM = 13 | No MM = 86 | Valor p | |
| Cambios macroscópicos (%) | 7 (53,8) | 18(20,9) | 0,018 |
| Lesión nueva | 2 (15,4) | 9(10,4) | |
| Cambios crecimiento | 4 (30,8) | 5(5,8) | |
| Cambios pigmentación | 3 (23,1) | 2(2,3) | |
| Cambios dermatoscópicos (%) | |||
| Crecimiento | < 0,001 | ||
| Simétrico | 1 (16,7) | 32(45,1) | |
| Asimétrico | 5 (83,3) | 8(11,3) | |
| Cambios focales pigmentación (%) | 3 (50,0) | 10(14,1) | 0,057 |
| Cambios focales estructura (%) | 4 (66,7) | 0 | < 0,001 |
| Estructuras de regresión (%) | 0 | 6(8,5) | 1,00 |
MM: melanoma.
Asimetría, número de colores y número de estructuras dermatoscópicas
| Lesiones analizadas | |||
|---|---|---|---|
| MM = 13 | No MM = 86 | Valor p | |
| Asimetría (%) | 0,01 | ||
| Simétrico | 0 | 25 (30,8) | |
| Asimétrico | 13 (100) | 56 (69,1) | |
| N.° de colores (%) | 0,75 | ||
| 1 o 2 | 8 (61,5) | 54 (66,6) | |
| ≥ 3 | 5 (38,5) | 27 (33,3) | |
| N.° estructuras dermatoscópicas (%) | 0,76 | ||
| 1 o 2 | 6 (46,2) | 32 (39,5) | |
| ≥ 3 | 7 (53,8) | 49 (60,5) | |
| Retículo atípico (%) | 9 (69,2) | 45 (52,3) | 0,37 |
| Retículo invertido (%) | 5 (38,5) | 7 (8,1) | 0,008 |
| Vasos polimorfos (%) | 2 (40,0) | 1 (1,2) | 0,045 |
| Glóbulos atípicos (%) | 5 (38,5) | 7 (8,1) | 0,008 |
| Blotches (%) | 3 (23,1) | 17 (19,8) | 0,72 |
| Pseudópodos (%) | 6 (36,2) | 17 (19,8) | 0,07 |
| 7 point check list (DE) | 3,0 (± 1,19) | 1,86 (± 1,21) | 0,017 |
| Clasificación según TDS (DE) | 5,3 (± 1,19) | 3,87(± 1,53) | 0,002 |
DE: desviación estándar; TDS: total dermoscopy score; MM: melanoma.
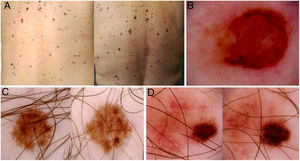
Imágenes de mapas corporales totales y de dermatoscopia de tres pacientes incluidos en el estudio. A) Se muestra la aparición de una lesión pigmentada palpable de novo en la región lumbar izquierda (círculo). B) Dermatoscopia de la lesión, mostrando asimetría estructural, policromía, retículo atípico y área central sin estructura. El estudio histopatológico demostró un melanoma con índice de Breslow 1,4 mm. C y D) Melanomas in situ diagnosticados por cambios dermatoscópicos en el seguimiento digital (crecimiento asimétrico, cambios focales de pigmentación, cambios focales de estructura).
En cuanto a las características dermatoscópicas de los melanomas, los 13 MM presentaban, al menos, un eje de asimetría y dos o más colores (8 MM ≥ tres colores). Con respecto a las estructuras dermatoscópicas, todos los casos, a excepción de un melanoma, presentaban al menos dos estructuras dermatoscópicas, siendo el más habitual el patrón multicomponente (tres o más estructuras) (siete casos). La estructura dermatoscópica más frecuente fue el retículo pigmentado atípico (nueve casos) seguido de los pseudópodos (seis casos), retículo invertido (cinco casos), glóbulos atípicos (cinco casos), las manchas de pigmento (tres casos) y la vascularización atípica y los vasos polimorfos (dos casos). La asimetría (p = 0,01), el retículo pigmentado invertido (p = 0,008), la presencia de glóbulos atípicos (p = 0,008) y los vasos polimorfos (p = 0,045) se asociaron con MM si se comparaban con nevus melanocíticos. Según la clasificación TDS, tres de los MM fueron clasificados como benignos, ocho como malignos y dos como sospechosos de malignidad. Atendiendo al algoritmo de siete puntos, siete fueron clasificados como malignos y seis como benignos. La media del TDS fue 3,9 y 5,3 en nevus melanocíticos y melanomas, respectivamente (p = 0,003) mientras que la media del 7 point checklist fue de 1,86 y 3,0 (p = 0,017) (tabla 4).
DiscusiónEl seguimiento combinado mediante DD y FCT está indicado en los pacientes con alto riesgo de desarrollar un MM. Esta estrategia permite detectar cambios dermatoscópicos, macroscópicos y la aparición de nuevas lesiones, así como aumentar la precisión diagnóstica, minimizando la extirpación de las lesiones benignas6,8–10.
En el estudio, el fototipo predominante de los pacientes fue el II (73,02%) y el III (24,34%), esto contrasta con los fototipos más frecuentes en nuestro medio donde el III ocupa el primer lugar11. Este hecho se podría explicar por la inclusión en el estudio únicamente de pacientes con un riesgo elevado de desarrollar melanoma. Además, tener un fototipo I o II es un factor de inclusión en el programa de seguimiento digitalizado, existiendo, por tanto, un sesgo de inclusión.
En nuestro estudio se practicó la extirpación de menos de una lesión por paciente durante un período medio de seguimiento de 6,2 años. La relación MM: lesión melanocitaria benigna fue de 1:6,61, siendo el porcentaje de MM diagnosticados del 13,30% del total de lesiones extirpadas. En el estudio de Salerni et al., el seguimiento digitalizado combinado mostró una ratio MM: benigna de 1:10,78. En otros estudios en los que se realizó un seguimiento exclusivamente por DD, la relación fue de 1:15,512, 1:8,513 y 1:5314. Aunque parece existir una tendencia a la mejoría de la ratio MM: lesión melanocitaria benigna con el seguimiento combinado de lesiones melanocíticas, la heterogeneidad con respecto a los pacientes incluidos dificulta la comparación entre las distintas series.
El seguimiento digitalizado de los pacientes de alto riesgo para desarrollar un MM, no solo permite aumentar la precisión diagnóstica de lesiones pigmentadas malignas, sino que también facilita un diagnóstico precoz15. En los estudios de Haenssle et al. y Salerni et al., el índice Breslow promedio de los MM diagnosticados mediante seguimiento dermatoscópico fue de 0,43 mm y 0,52 mm, respectivamente13,16. En nuestro estudio, el índice Breslow promedio fue de 0,19 mm lo que parece indicar una detección y diagnóstico de MM más precoz con el método combinado DD y FCT.
Un estudio realizado por Argenziano et al.9 evidenció que los MM pueden crecer lentamente a lo largo del tiempo lo que obliga a una monitorización durante largos períodos. En nuestros pacientes, el tiempo promedio hasta el diagnóstico de MM fue de 4,7 años, justificando el seguimiento continuado y prolongado de los pacientes considerados de alto riesgo.
El estudio histopatológico evidenció que un 69,2% de los MM se asociaban con la presencia de una proliferación névica preexistente. Este hallazgo contrasta con distintos estudios que evidencian que solo el 30% de los melanomas se desarrollan sobre un nevus melanocítico17. Los pacientes con elevado número de nevus clínicamente atípicos o «nevus displásicos», como los de nuestro estudio, podrían poseer una mayor predisposición para desarrollar un MM no solo sobre lesiones melanocíticas previas, sino también en MM de novo.
El seguimiento mediante FCT permite identificar lesiones de reciente aparición que podrían pasar desapercibidas por dermatoscopia5,6. Nuestros resultados muestran que los MM presentaron, con mayor frecuencia, cambios estadísticamente significativos en las imágenes macroscópicas, en comparación con los nevus melanocíticos. Este resultado refuerza la utilidad del seguimiento digital combinado para el diagnóstico de lesiones melanocíticas malignas. De acuerdo con estudios previos de dermatoscopia digital15, los cambios focales en la pigmentación y en la estructura fueron más frecuentes en los MM, pero solo esos últimos mostraron diferencias estadísticamente significativas. Adicionalmente, en nuestro estudio, el crecimiento asimétrico se asoció de forma estadísticamente significativa al diagnóstico de MM.
En el estudio comparativo de las lesiones extirpadas (MM vs. nevus melanocítico), solo la asimetría y tres de las estructuras dermatoscópicas analizadas: glóbulos atípicos, retículo pigmentado invertido y vasos polimorfos se asociaron estadísticamente con MM. Atendiendo a los scores utilizados para el diagnóstico de los MM, tanto el TDS como el 7 point check list mostraron diferencias entre las lesiones malignas y benignas. Aun así, los valores medios del TDS se encontraron en el rango de lesión dudosa (4,75 a 5,45) y los valores del 7 point check en el límite de malignidad (≥ 3), siendo difícil adoptar una decisión sin tener presentes los cambios observados a lo largo de la evolución.
Todos estos hechos refuerzan la importancia del seguimiento con dermatoscopia digital de las lesiones pigmentadas en pacientes de alto riesgo, ya que se trata de lesiones atípicas donde las características clínicas y dermatoscópicas de las lesiones malignas incipientes y las lesiones melanocíticas benignas pueden ser similares en un momento puntual.
Debemos señalar algunas limitaciones del presente estudio. En primer lugar, se trata de un estudio retrospectivo donde la valoración dermatoscópica se realizó conociendo el resultado del estudio histopatológico de las lesiones. Por otra parte, dado el pequeño tamaño de la muestra, no se realizó un estudio multivariado, pudiendo introducir factores de confusión. Muy probablemente, para determinar de forma más precisa las características específicas de MM, se precisarían de estudios con un mayor tamaño muestral y con una valoración a ciegas de los resultados.
Este estudio ilustra la importancia de realizar un seguimiento prolongado y exhaustivo a los pacientes con un mayor riesgo para desarrollar un MM. Los resultados obtenidos refuerzan la utilidad del seguimiento combinado en la práctica clínica habitual.
En conclusión, el seguimiento combinado mediante DD y FCT en pacientes de alto riesgo de desarrollar MM permite detectar melanomas más superficiales y con un menor número de biopsias. La práctica de FCT resulta fundamental, ya que los cambios macroscópicos (y no solo los dermatoscópicos) se asocian con el diagnóstico de MM. El seguimiento mediante DD es, asimismo, importante debido a que muchas de las características dermatoscópicas de los MM no difieren de las observadas puntualmente en las lesiones melanocíticas benignas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.