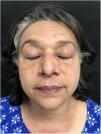
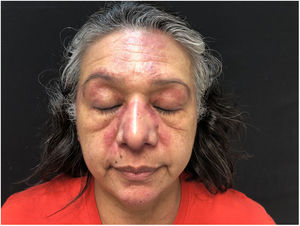
Una mujer de 52 años, con antecedentes personales de hipertensión e hipotiroidismo en tratamiento con levotiroxina e higrotona, consultó en dermatología en diciembre de 2018 por la presencia de un eritema en heliotropo acompañado de edema en ambos párpados (fig. 1) y un eritema, acompañado de prurito, en el cuero cabelludo de 4 meses de evolución.
Los exámenes complementarios solicitados mostraron unos valores de PCR de 30,9 (normal<1mg/dl) y unos niveles de CPK de 382mg/dl (normal<200mg/dl), sin alteraciones en el resto del estudio realizado (incluyendo inmunoglobulinas, complemento, proteinograma y un panel de autoanticuerpos diseñado para el estudio de miopatías inflamatorias). El electromiograma y las pruebas de imagen (TC toracoabdominal y pélvica) ofrecieron resultados dentro de la normalidad. El examen histológico realizado mostró una epidermis con hiperqueratosis ortoqueratósica, una degeneración hidrópica de la capa basal, una esclerosis del colágeno en la dermis superficial y un infiltrado linfocitario perivascular. El estudio de inmunofluorescencia fue negativo.
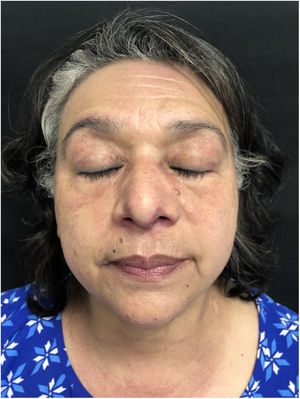
Con el diagnóstico de dermatomiositis amiopática se inició tratamiento con prednisona 30mg/día y azatioprina 150mg/día, para posteriormente disminuir el corticoide sistémico e introducir hidroxicloroquina 200mg/día. Tras un año de seguimiento, las lesiones cutáneas experimentaron poca mejoría, por lo que se optó por tratar las lesiones con un láser de colorante pulsado (LCP) (Cynergy® PDL [585nm], Cynosure). Inicialmente, se administraron 3 sesiones espaciadas 2 meses con un spot de 7mm, un pulso de 0,5ms y una energía de 8J/cm2. Se optó por un spot de 7mm porque, en nuestra experiencia, aunque se tarde más tiempo que con spot de 10mm, es más preciso y permite cubrir bien y con más seguridad las zonas perinasales y perioculares. Como efectos secundarios se produjo un ligero edema y costras serosas en las zonas tratadas. La respuesta terapéutica evaluada mediante iconografía fue muy satisfactoria, con una puntuación máxima en el Cuestionario de Satisfacción con el Tratamiento de Medicamentos de 9 ítems (puntuación de 100; versión española validada) (fig. 2). La púrpura postratamiento duró 7 días después de la primera sesión y 5 en el resto de las sesiones programadas.
La dermatomiositis es una miopatía inflamatoria idiopática que, desde el punto de vista cutáneo, presenta manifestaciones muy indicativas, como un exantema en heliotropo, las pápulas de Gottron, unas telangiectasias periungueales y una poiquilodermia (signo del cuello en «V» o del «chal»). La evolución de las características de los dispositivos láser ha permitido su uso en diferentes manifestaciones clínicas de las enfermedades del tejido conectivo. Las últimas investigaciones en dermatomiositis revelan el éxito terapéutico en el manejo de la calcinosis cutis con picosegundo y láser de dióxido de carbono1, que pueden complementar el tratamiento médico con diltiazem, bisfosfonatos o tiosulfato de sodio2.
En cuanto al tratamiento con láser del resto de las manifestaciones cutáneas de la dermatomiositis, no existen apenas referencias en la literatura revisada. Zachariae et al.3 utilizaron el láser de argón (Lexel Aurora®, 1-1,7W 0,2s terapia de pulso) en 2 pacientes adolescentes con dermatomiositis con una duración de la enfermedad de 3 y 8 años que habían recibido solo tratamiento con esteroides sistémicos con una buena respuesta.
Posteriormente, Yanagi et al.4 y Calvo Pulido et al.5 comunicaron una respuesta terapéutica satisfactoria en pacientes con dermatomiositis que presentaban eritema y poiquilodermia (n=2) y pápulas de Gottron (n=1), respectivamente. Ambos casos difieren en la longitud de onda del LCP (585 frente a 595mm), la energía (6 frente a 14J/cm2), el tamaño del punto (5 frente a 7mm) y el número de tratamientos (4 frente a 3). La evaluación de la mejoría experimentada se realizó en ambos casos mediante iconografía y en ninguno de los 3 casos se ha manifestado recidiva de las lesiones tras casi 3 años de seguimiento. Tal y como describen Debeuf et al.6, una sola sesión de LCP puede proporcionar una gran mejoría tanto en los síntomas subjetivos como objetivos, mejorando no solo las lesiones cutáneas eritematosas, sino también el dolor asociado y la sensación de ardor o quemazón. La disminución del prurito asociado podría deberse a una reducción en el factor de crecimiento transformante β y las células T CD4+ después del LCP.
El LCP está indicado en el tratamiento de las manchas en vino de Oporto (malformación vascular), los hemangiomas superficiales y diversas lesiones vasculares cutáneas adquiridas, incluidas las telangiectasias, los angiomas adquiridos («cherry angioma») y la poiquilodermia de Civatte. La energía luminosa emitida por el LCP es absorbida principalmente por la oxihemoglobina contenida dentro de los vasos sanguíneos, minimizando así el daño térmico a otras estructuras, lo que lo convierte en un tratamiento que generalmente no requiere anestesia y con el que se consigue una excelente tolerancia y satisfacción en los pacientes con este tipo de enfermedades del tejido conectivo. Los efectos secundarios comunicados incluyen el dolor producido durante el tratamiento, la hiperpigmentación o la hipopigmentación posterior y una cicatrización anómala. El uso de sistemas de enfriamiento después del tratamiento puede minimizar el riesgo de estas reacciones adversas6. En nuestra paciente, la púrpura posterior al tratamiento se resolvió sin despigmentación ni cicatrización a largo plazo.
El LCP parece útil como un complemento terapéutico de diversas manifestaciones cutáneas de enfermedades sistémicas refractarias al tratamiento médico convencional.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.