Introducción
La pseudoangiomatosis eruptiva es un cuadro caracterizado por brotes de lesiones eritematosas, máculo-papulosas, de 2-4 mm de diámetro que se asemejan a los angiomas cutáneos y que se localizan preferentemente en la cara y las extremidades. Dichas lesiones presentan blanqueamiento a la vitropresión, y muchas de ellas, sobre todo las localizadas en las extremidades, están rodeadas de un halo hipocrómico periférico de 1-4 mm de diámetro. Son asintomáticas o levemente pruriginosas, e involucionan sin marcas residuales en el plazo de 2-18 días en niños o 1-3 meses en adultos, pudiendo ser en ocasiones recidivantes.
En lo que respecta a la histopatología, aunque ésta tiene un carácter inespecífico, se pueden apreciar dilataciones capilares con células endoteliales tumefactas que protruyen hacia la luz, junto con infiltrados perivasculares de predominio linfohistiocitario de intensidad variable. No hay fenómenos vasculíticos, ni de proliferación vascular, y la epidermis generalmente se encuentra conservada.
El diagnóstico diferencial debería realizarse basándose en el aspecto de las lesiones, la clínica y el examen histológico con los angiomas seniles, las teleangiectasias, la angiomatosis bacilar y la angiomatosis eruptiva, entre otros.
A continuación exponemos nuestra experiencia con este cuadro clínico-patológico y realizamos una breve revisión de los escasos artículos que versan sobre este tema.
Material y métodos
Presentamos una serie de 7 pacientes que consultaron en nuestro Servicio en la última década por un cuadro compatible con pseudoangiomatosis eruptiva. Se realizó una historia clínica detallada y un estudio histológico en todos los casos. Se llevaron a cabo analíticas, serologías y cultivos, así como seguimiento clínico durante varios años en la mayoría de los pacientes.
Resultados
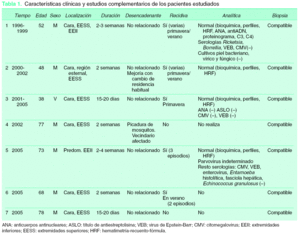
De los 7 pacientes, 6 fueron mujeres (86 %) y uno fue varón (14 %), siendo la edad media de 62 años (tabla 1).
Todos los pacientes consultaron por primera vez entre los meses de mayo y agosto. Cinco de los 7 pacientes (71 %) refirieron recidivas del proceso, sobre todo en los meses de primavera/verano. El seguimiento fue de hasta 4 años. Probablemente debido a la autorresolución del proceso varios pacientes no acudieron a las revisiones ni realizaron las exploraciones complementarias indicadas. Los casos 5, 6 y 7 sólo acudieron una vez, pudiendo contactar con dos de ellos (6 y 7) telefónicamente meses después para constatar la evolución.
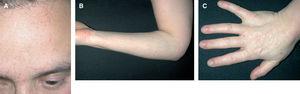
Las localizaciones predominantes afectadas fueron la cara y las extremidades (fig. 1) y la duración del brote fue de 2 a 4 semanas con una media de 18 días. La historia clínica no permitió establecer un agente desencadenante en ninguno de los casos; sólo una persona relacionó las lesiones con la posible picadura de mosquitos, asegurando que había más afectados en su vecindario, aunque no se pudo demostrar. Ningún caso presentó clínica infecciosa ni sistémica asociada.
Figura 1 (A, B y C). Lesiones de aspecto angiomatoso con halo blanquecino periférico en cara y extremidades en dos pacientes diferentes.
Las analíticas (bioquímica, perfiles generales, hepático, lipídico, anticuerpos antinucleares [ANA], antiADN, proteinograma, complemento y título de antiestreptolisina [ASLO]), serologías (citomegalovirus [CMV], virus de Epstein-Barr (VEB), enterovirus, parvovirus B19, Entamoeba histolítica, fasciola hepática, Echinococcus granulosus, Ricketsia y Borrellia) y cultivos (de biopsia de piel, vírico, bacteriano y fúngico) en los casos en los que fue posible su realización, estuvieron dentro de los rangos de normalidad.
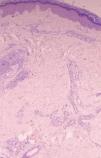
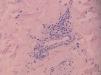
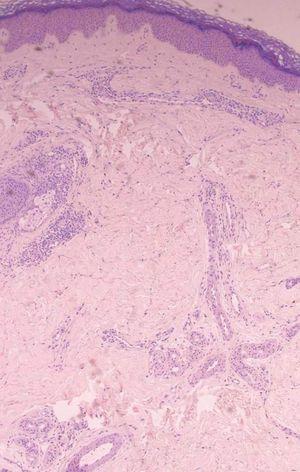
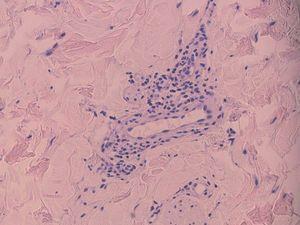
En cuanto a los hallazgos histológicos (figs. 2 y 3) apreciamos que todos los casos presentaban imágenes de dilatación vascular, con cierta protrusión de las células endoteliales hacia la luz del vaso, rodeándose de un infiltrado de predominio linfohistiocitario.
Figura 2. En dermis, vasos de pared fina dilatados, con endotelio prominente y rodeados de un infiltrado linfomonocitario (hematoxilina-eosina, x100).
Figura 3. Imagen a mayor aumento de un vaso característico (hematoxilina-eosina, x200).
Discusión
En 1969 Cherry et al1 describen la aparición aguda de lesiones de aspecto hemangiomatoso en 4 niños asociando fiebre alta y resolviéndose el cuadro en pocos días. Realizan cultivos y serologías siendo en dos casos positivos para el virus ECHO 25 y en dos para el virus ECHO 32. No realizan biopsias cutáneas pero sugieren que el aspecto de las lesiones pudiera ser debido a la dilatación capilar causada por efecto directo de la infección viral a nivel del endotelio, o bien por efecto indirecto mediante la unión de inmunocomplejos a éste. En su opinión se trata de una variedad de exantema viral.
En 1993 Prose et al2 observan en tres niños una erupción aguda similar asociada a un cuadro de posible origen viral, aunque no pueden demostrarlo. Realizan una biopsia cutánea a uno de los casos, encontrando dilatación a nivel de los vasos dérmicos junto con prominencia endotelial y un discreto infiltrado perivascular, sin embargo no hallan proliferación vascular. El estudio con microscopio electrónico tampoco demuestra la presencia a nivel endotelial de partículas virales, como había sugerido Cherry. Por todo ello proponen el término de pseudoangiomatosis eruptiva para denominar este proceso. Posteriormente Calza y Saurat3 comunican la aparición del cuadro en dos hermanos en el año 1994, y sugieren también que el origen pudiera estar en un vector transmisible como un virus. En España se describe el primer caso en 1997 en un niño4 y en el año 2000 Navarro et al5 observan un cuadro similar en una mujer al resolverse una infección de vías respiratorias altas, y que además presenta simultáneamente una serología positiva para el VEB (IgM e IgG).
Guillot et al describen 9 casos en adultos, y posteriormente 4 casos en niños. Apuntan que cuando afecta a personas adultas la erupción es más frecuente en mujeres, cursa de forma más prolongada en el tiempo que en los niños y no siempre va precedido de un episodio febril. Añaden que no observan una edad específica de aparición y que la inmunosupresión pudiera tener un cierto papel en este proceso, ya que varios de los casos presentaban previamente neoplasias, tratamiento corticoideo sistémico, etc.6,7.
Es también en el año 2000 cuando autores como Neri, Larralde, Angelo et al8-10 suman 5 nuevos casos en total. En el 2003 se presentan tres casos en mujeres asiáticas de mediana edad, destacando el carácter estacional de las lesiones (aparición y recurrencias en verano-otoño)11.
Por otro lado, el erythema punctatum Higuchi es una entidad conocida en Japón desde hace 50 años. En el año 1965 Ohara et al sugieren que pudiera estar relacionada con la picadura de mosquito, siendo uno de ellos el Culex pipiens pallens. Posteriormente, en el año 2004 Ban et al12 describen 26 casos de esta entidad que ocurrieron mientras estaban los pacientes ingresados en su hospital (otoño 2001-primavera 2002) y que atribuyen a la picadura de dicho mosquito, circunstancia que pudiera estar favorecida por las obras en el alcantarillado que se estaban realizando cerca de ese hospital. Sugieren que se puede tratar del mismo proceso que la pseudoangiomatosis eruptiva, y que tanto el origen vírico como la picadura de insectos pueden ser ciertos.
Venturi et al13 comunican un brote de pseudoangiomatosis eruptiva en 9 pacientes de un asilo en Parma, y en dos de los investigadores en contacto con ellos. Dan por válida la hipótesis viral, entre otros aspectos, por detectar en los leucocitos de 4 pacientes ADN viral de VEB por PCR (Polymerase Chain Reaction), lo que sugiere una replicación reciente. Uno de los pacientes presentó una recaída, hecho que se había atribuido exclusivamente a niños.
Neri et al14, tampoco observan la presencia de partículas virales en el estudio ultraestructural de la biopsia de un paciente de 7 años. Sin embargo, a nivel del infiltrado perivascular linfocitario objetivan apoptosis y cúmulos de partículas sugestivas de origen vírico. En su opinión este cuadro pudiera tratarse de una peculiar respuesta del organismo frente a diferentes virus, al igual que ocurre con el síndrome de Gianotti-Crosti y el síndrome guante-calcetín.
Recientemente, Restano et al15 en una carta exponen que durante años algunas de las personas ingresadas en su hospital han venido sufriendo erupciones similares en los veranos. Se trata preferentemente de mujeres mayores, personas inmunodeprimidas o encamadas. Ellos lo atribuyen a la picadura de mosquitos. Asimismo también afirman haber observado casos similares por picaduras de pulgas.
Con todo ello, hoy por hoy, la etiología continúa sin estar bien establecida y aunque en apariencia se trate de un proceso banal, no lo es el hecho de poder ofrecer al paciente una explicación lógica. En nuestra opinión, se trata de manifestación clínico-patológica reactiva a diferentes procesos etiológicos que posiblemente se encuentre infradiagnosticada. Serán necesarios más estudios y comunicaciones de casos para el mejor entendimiento de este proceso.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.
Correspondencia:
Silvia Pérez Barrio.
Servicio de Dermatología. Hospital de Cruces.
Plaza de Cruces, s/n. 39008 Baracaldo. Vizcaya.
spbarrio@hotmail.com
Aceptado el 16 de noviembre de 2006.