Desde hace 40 años, la inmensa mayoría de los dermatólogos y los patólogos de todo el mundo ha aceptado y ha empleado la clasificación de Clark de los melanomas cutáneos. Sin embargo, tras una cuidadosa relectura de los artículos fundamentales de Clark y sus colaboradores, hemos podido comprobar que tal clasificación ha sido en realidad muy efímera.
Tras distinguir en 1968 entre melanoma nodular, melanoma de extensión superficial (MES) y melanoma del lentigo maligno (MLM), la inclusión en 1979 del melanoma lentiginoso acro (MLA) como un nuevo subtipo de melanoma fue la primera avería seria de la clasificación, ya que un melanoma lentiginoso y de aparición tardía (como el MLM) se localizaba, a diferencia de éste, en las zonas menos fotoexpuestas de la piel. Posteriormente, los mismos autores comprobaron que, contrariamente a su idea inicial, el pronóstico del MLM era el mismo que el de los demás subtipos a igualdad de espesor, según Breslow. Finalmente, diversas observaciones de los mismos autores fueron poniendo de manifiesto su creciente dificultad para distinguir al microscopio entre MLM, MES y MLA, salvo que tuviesen en cuenta la localización.
Es decir, que hoy por hoy las posibles diferencias morfológicas entre uno y otro caso de melanoma cutáneo no conllevan demostradas diferencias pronósticas, y las diferencias morfológicas que puedan encontrarse se deben más a la diferente localización que a la propia neoplasia.
For the past 40 years, the Clark classification of cutaneous melanoma has been accepted and used by the vast majority of dermatologists and pathologists throughout the world. However, after careful rereading of the most relevant articles by Clark and his collaborators, we can affirm that the classification was only ever of passing validity.
After distinguishing between nodular melanoma, superficial spreading melanoma (SSM), and lentigo maligna melanoma (LMM) in 1968, the inclusion of acral-lentiginous melanoma (ALM) in 1979 as a new subtype was the first serious setback for the classification; in contrast to ALM, late-onset lentiginous melanomas, such as LMM, were situated on areas of skin with less exposure to sunlight. Later, the same authors found that, contrary to their initial belief, the prognosis of LMM was the same as that of other subtypes with the same Breslow thickness. Finally, a number of observations by the same authors made ever clearer the increasing difficulty for distinguishing microscopically between LMM, SSM, and ALM, except by taking their localization into consideration.
This means that, today, the possible morphological differences between one case of cutaneous melanoma and another are of no proven prognostic implication. In addition, the morphological differences that can be found are much more closely related to the different localization that to the tumor itself.
En los últimos 40 años, la casi totalidad de los dermatólogos y los patólogos del mundo entero han clasificado, o intentado clasificar, cada uno de sus casos de melanoma cutáneo de acuerdo con la conocida como clasificación de Clark. Pero una relectura detallada de los trabajos esenciales de Clark y sus colaboradores sobre este tema han hecho nacer en nosotros una duda razonable no sólo sobre los criterios aducidos para llevar a cabo esa clasificación o sobre su utilidad pronóstica, sino incluso sobre su misma existencia, hasta el punto de preguntarnos: realmente, ¿hubo alguna vez una clasificación de Clark de los melanomas?
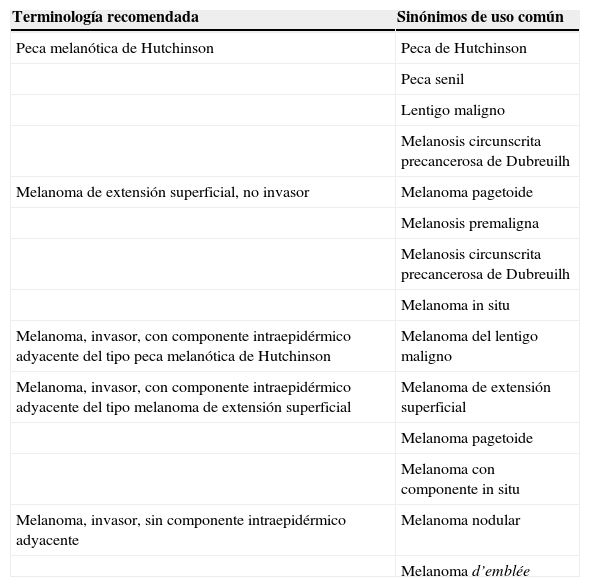
El primer acuerdo internacional sobre la nomenclatura y la clasificación de los melanomas cutáneos y sobre la conducta que debía seguir el médico ante una de estas lesiones se adoptó en la Conferencia Internacional del Cáncer celebrada en Sydney, en marzo de 1972. Sus resultados se publicaron en 19731 y sus acuerdos sobre nomenclatura se recogen en la tabla 1. La terminología recomendada para la clasificación de los melanomas y otras recomendaciones, como los niveles de invasión, se tomaron principalmente de 4 publicaciones aparecidas en los años precedentes2–5, 3 de ellas provenientes del grupo dirigido por Clark2–4. Tras un capítulo previo en un libro de 19672, en 1969 aparecieron 2 artículos (uno firmado por Clark, From, Bernardino y Mihm en el mes de marzo3 y otro firmado por Clark y Mihm en el mes de abril)4. En el primero estudiaban 209 casos de melanoma, de los que 114 se etiquetaron como melanoma de extensión superficial (MES), 66 como melanoma nodular (MN) y 29 como melanoma del lentigo maligno (MLM). Consideraban MN a aquel que, tras estudiar muchos cortes histológicos, en ninguno de ellos su porción intraepidérmica, si la había, se extendía más de 3 crestas por fuera del componente intradérmico del tumor. El aspecto clínico del MN era el de un nódulo, una placa claramente elevada o una lesión exofítica frecuentemente ulcerada y siempre, lógicamente, sin un componente plano en torno a esa masa central. Y así era aproximadamente un 30% de sus casos. En el otro 70% había siempre un componente más o menos plano y más o menos extenso, cuyas características clínicas (contorno, superficie y color) permitían separarlo en 2 grupos: el MES y el MLM. Pero, pese a una serie de matices de estas características macroscópicas, los autores afirman que: “Se necesitan cortes histológicos representativos de las diferentes áreas macroscópicas para un diagnóstico y una clasificación correctas del melanoma maligno. En torno al 70% de los melanomas (MES y MLM) tienen una porción significativa de la lesión primaria bien en situación intraepidérmica bien justo bajo la membrana basal. Es la evaluación de estas células superficiales lo que determina la clasificación de los melanomas”3.
Lista de términos recomendados por la Conferencia Internacional del Cáncer (Sydney, 1973) para la denominación de los diferentes tipos de melanoma1
| Terminología recomendada | Sinónimos de uso común |
| Peca melanótica de Hutchinson | Peca de Hutchinson |
| Peca senil | |
| Lentigo maligno | |
| Melanosis circunscrita precancerosa de Dubreuilh | |
| Melanoma de extensión superficial, no invasor | Melanoma pagetoide |
| Melanosis premaligna | |
| Melanosis circunscrita precancerosa de Dubreuilh | |
| Melanoma in situ | |
| Melanoma, invasor, con componente intraepidérmico adyacente del tipo peca melanótica de Hutchinson | Melanoma del lentigo maligno |
| Melanoma, invasor, con componente intraepidérmico adyacente del tipo melanoma de extensión superficial | Melanoma de extensión superficial |
| Melanoma pagetoide | |
| Melanoma con componente in situ | |
| Melanoma, invasor, sin componente intraepidérmico adyacente | Melanoma nodular |
| Melanoma d’emblée |
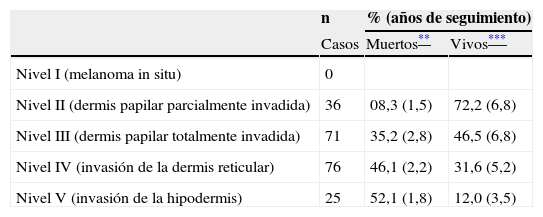
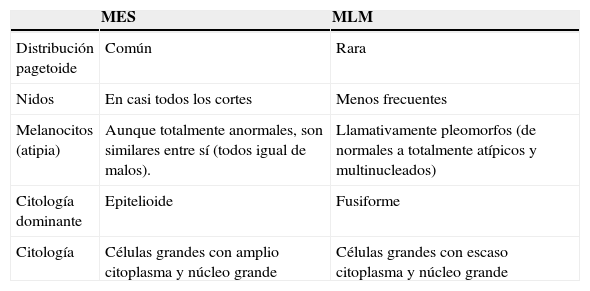
¿Y cómo es esa porción superficial del melanoma cuya escasez o ausencia nos permite clasificar un melanoma como MN y cuya presencia nos permite distinguir entre MES y MLM? En la tabla 2 resumimos las características del componente intraepidérmico que los autores atribuyen al MES y al MLM y aportamos sus definiciones de algunos términos que creemos importantes para comprender su pensamiento. Además de clasificar sus casos según su patrón histológico, también los clasificaron según sus niveles de invasión, y comprobaron que a mayor nivel peor era el pronóstico (tabla 3). En la tabla 4 resumimos la clasificación histológica de los 209 casos junto con sus edades y su evolución posterior, y en la tabla 5 vemos las localizaciones de los tumores. Tras este estudio, los autores concluyen: “La mayor parte de los melanomas malignos humanos (MES y MLM) se caracterizan por tener un largo período de crecimiento superficial centrífugo (intraepidérmico o justo bajo la membrana basal) […]”3. “El MLM es una entidad biológica pero, ¿está justificado que dividamos los demás melanomas en dos grupos diferentes? […]. El MN es una neoplasia del todo maligna desde el principio, pero probablemente no es una entidad biológica diferente si la comparamos con el MES”3.
Características del componente intraepidérmico del melanoma de extensión superficial y del melanoma del lentigo maligno según Clark et al3
| MES | MLM |
|
MES: melanoma de extensión superficial; MLM: melanoma del lentigo maligno; NA: no aplica.
Distribución pagetoide: células de melanoma, relativamente grandes, en unidades aisladas, en todos los niveles de la epidermis, incluso en la capa córnea; generalmente, se asocian con nidos bien circunscritos de esas células. También pueden confluir esos nidos y reemplazar en gran parte la población de queratinocitos (masas).
Citología. Los melanocitos tumorales del MES, “aunque claramente anormales, tienden a ser similares entre ellos, lo que contrasta con el MLM, en el que hay más variación en la estructura celular” . Dentro del MLM, “los melanocitos pueden variar marcadamente de forma; algunos parecen esencialmente normales, otros tienen grandes núcleos o pueden ser multinucleados”.
| n | % (años de seguimiento) | ||
| Casos | Muertos** | Vivos*** | |
| Nivel I (melanoma in situ) | 0 | ||
| Nivel II (dermis papilar parcialmente invadida) | 36 | 08,3 (1,5) | 72,2 (6,8) |
| Nivel III (dermis papilar totalmente invadida) | 71 | 35,2 (2,8) | 46,5 (6,8) |
| Nivel IV (invasión de la dermis reticular) | 76 | 46,1 (2,2) | 31,6 (5,2) |
| Nivel V (invasión de la hipodermis) | 25 | 52,1 (1,8) | 12,0 (3,5) |
Los porcentajes de pacientes muertos y vivos de cada nivel no suman 100. Los que faltan eran pacientes que habían muerto por otras causas o cuyo seguimiento se había perdido.
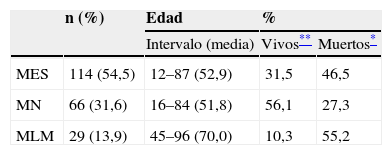
Clasificación histológica de los 209 casos de melanoma estudiados por Clark et al3 con edad y pronóstico de cada uno de los tipos de melanoma
| n (%) | Edad | % | ||
| Intervalo (media) | Vivos** | Muertos* | ||
| MES | 114 (54,5) | 12–87 (52,9) | 31,5 | 46,5 |
| MN | 66 (31,6) | 16–84 (51,8) | 56,1 | 27,3 |
| MLM | 29 (13,9) | 45–96 (70,0) | 10,3 | 55,2 |
Los porcentajes de pacientes muertos y vivos de cada tipo de melanoma no suman 100. Los que faltan eran pacientes que habían muerto por otras causas o cuyo seguimiento se había perdido. El seguimiento medio fue de 6 y 6,5 años para pacientes con MES y MN, y de 4,75 años para pacientes con MLM.MES: melanoma de extensión superficial; MLM: melanoma del lentigo maligno; MN: melanoma nodular.
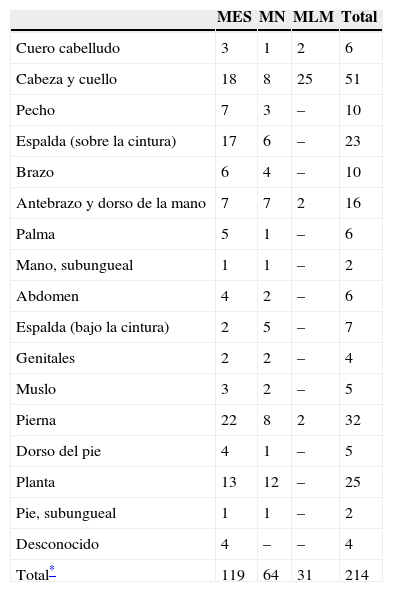
Distribución regional de los casos de melanoma estudiados por Clark et al3
| MES | MN | MLM | Total | |
| Cuero cabelludo | 3 | 1 | 2 | 6 |
| Cabeza y cuello | 18 | 8 | 25 | 51 |
| Pecho | 7 | 3 | – | 10 |
| Espalda (sobre la cintura) | 17 | 6 | – | 23 |
| Brazo | 6 | 4 | – | 10 |
| Antebrazo y dorso de la mano | 7 | 7 | 2 | 16 |
| Palma | 5 | 1 | – | 6 |
| Mano, subungueal | 1 | 1 | – | 2 |
| Abdomen | 4 | 2 | – | 6 |
| Espalda (bajo la cintura) | 2 | 5 | – | 7 |
| Genitales | 2 | 2 | – | 4 |
| Muslo | 3 | 2 | – | 5 |
| Pierna | 22 | 8 | 2 | 32 |
| Dorso del pie | 4 | 1 | – | 5 |
| Planta | 13 | 12 | – | 25 |
| Pie, subungueal | 1 | 1 | – | 2 |
| Desconocido | 4 | – | – | 4 |
| Total* | 119 | 64 | 31 | 214 |
MES: melanoma de extensión superficial; MLM: melanoma del lentigo maligno; MN: melanoma nodular.
Evidentemente, los números totales no coinciden con los de las tablas anteriores (salen 5 melanomas más). Esta tabla se ha reducido de un histograma donde las columnas no se acompañan de cifras, y sus alturas son, a menudo, de difícil comparación. Nosotros hemos elaborado tanto esta tabla como las tablas 2–4, a veces con cierta dificultad, a partir de los datos del artículo de Clark et al3.
Resumen así su clasificación del melanoma en 3 formas distintivas: Primera. “El MLM es una neoplasia de lento crecimiento, relativamente benigna, que aparece generalmente en las superficies expuestas de las personas mayores”3. Segunda. “El MES tiene también un período de crecimiento superficial relativamente largo (6 meses a 5 años) […]”3. Tercera. Denominamos MN a los que “tienen forma nodular y tendencia a la invasión en profundidad desde el principio”3.
El segundo artículo de 19694 está dedicado monográficamente a uno de los 3 tipos de melanoma que habían descrito en el anterior: el MLM y su fase inicial, el lentigo maligno (LM). Comienzan diciendo: “Este artículo describirá el melanoma del lentigo maligno (peca melanótica de Hutchinson o melanosis circunscrita precancerosa de Dubreuilh). Esta clase de melanoma maligno comienza como una lesión pequeña, irregular, similar a una peca, y luego evoluciona durante muchos años de forma característica hasta convertirse en un melanoma maligno invasor distinguible de las otras formas de melanoma. Las fases tempranas, no invasoras, del proceso, similares a una peca, se denominarán lentigo maligno (LM) y las fases invasoras posteriores, melanoma del lentigo maligno (MLM). Este melanoma maligno aparece casi exclusivamente en las superficies expuestas del cuerpo y tiene un pronóstico mejor que las otras formas de melanoma”4. “En la siguiente descripción, LM y MLM son considerados a veces de forma separada pero, pese a esta división por motivos descriptivos, consideramos que estas dos lesiones representan las fases tempranas y tardías de un único proceso. El único criterio que las separa es la presencia de invasión en la última”4.
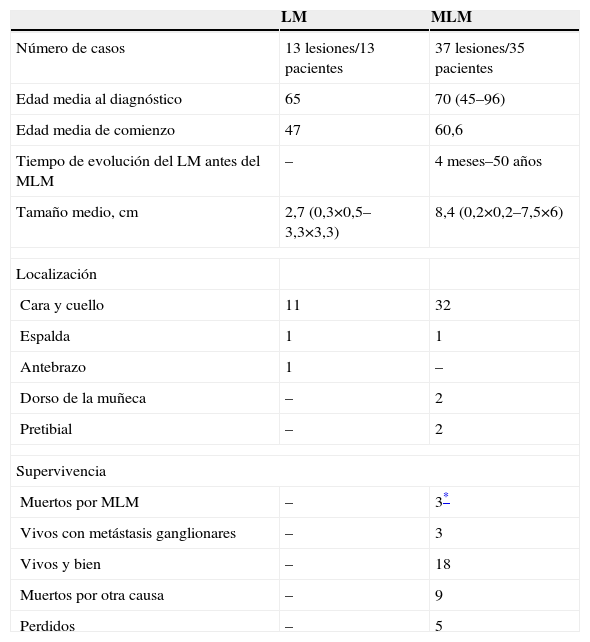
El estudio se basa en 13 casos de LM y 35 de MLM. La tabla 6, elaborada por nosotros a partir de los datos del artículo, resume los datos clínicos de esos casos. En cuanto a la histopatología, los autores hacen un meticulosísimo estudio de cada una de las zonas clínicas de la mancha según su tonalidad (canela, marrón, negra reticulada, negra plana, etc.). A continuación, enumeran las diferencias clínicas e histológicas entre MLM y MES. En la tabla 7 resumimos las segundas, que son las más importantes, ya que los autores dicen que “se requieren múltiples cortes de estas porciones intraepidérmicas para distinguir estos procesos entre sí” . Concluyen diciendo: “Lentigo maligno y melanoma del lentigo maligno son nombres aplicados a los estadios temprano y tardío del mismo sistema neoplásico que afecta a los melanocitos: lentigo maligno se aplica al estadio no invasor y melanoma del lentigo maligno a la neoplasia invasora”4.
Clínica de 13 casos de lentigo maligno y 35 casos de melanoma del lentigo maligno estudiados por Clark y Mihm4
| LM | MLM | |
| Número de casos | 13 lesiones/13 pacientes | 37 lesiones/35 pacientes |
| Edad media al diagnóstico | 65 | 70 (45–96) |
| Edad media de comienzo | 47 | 60,6 |
| Tiempo de evolución del LM antes del MLM | – | 4 meses–50 años |
| Tamaño medio, cm | 2,7 (0,3×0,5–3,3×3,3) | 8,4 (0,2×0,2–7,5×6) |
| Localización | ||
| Cara y cuello | 11 | 32 |
| Espalda | 1 | 1 |
| Antebrazo | 1 | – |
| Dorso de la muñeca | – | 2 |
| Pretibial | – | 2 |
| Supervivencia | ||
| Muertos por MLM | – | 3* |
| Vivos con metástasis ganglionares | – | 3 |
| Vivos y bien | – | 18 |
| Muertos por otra causa | – | 9 |
| Perdidos | – | 5 |
LM: lentigo maligno; MLM: melanoma del lentigo maligno.
Diferencias histopatológicas entre las porciones intraepidérmicas del melanoma de extensión superficial y el melanoma del lentigo maligno según Clark y Mihm4
| MES | MLM | |
| Distribución pagetoide | Común | Rara |
| Nidos | En casi todos los cortes | Menos frecuentes |
| Melanocitos (atipia) | Aunque totalmente anormales, son similares entre sí (todos igual de malos). | Llamativamente pleomorfos (de normales a totalmente atípicos y multinucleados) |
| Citología dominante | Epitelioide | Fusiforme |
| Citología | Células grandes con amplio citoplasma y núcleo grande | Células grandes con escaso citoplasma y núcleo grande |
MES: melanoma de extensión superficial; MLM: melanoma del lentigo maligno.
En 1977, Arrington et al6, sobre la base del estudio de 33 melanomas de las plantas procedentes del registro de un hospital de Nueva Orleans, concluyeron que: “[…] hay variantes de melanoma cutáneo que no han sido adecuadamente definidas por los parámetros precedentes y que no han sido incluidas en las clasificaciones actuales. En particular, los melanomas de las plantas son característicos”6.
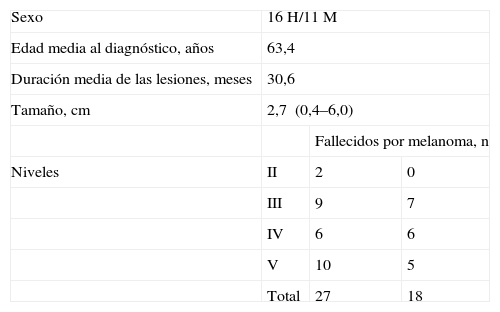
Veintisiete de esos 33 casos tenían un componente radial con distribución lentiginosa y los otros 6 casos se consideraron como inclasificables. Hemos resumido en la tabla 8 las características clínicas y evolutivas de esos 27 casos.
Características clínicas y evolutivas de 27 casos de melanoma plantar con componente radial estudiados por Arrington et al6
| Sexo | 16 H/11 M | ||
| Edad media al diagnóstico, años | 63,4 | ||
| Duración media de las lesiones, meses | 30,6 | ||
| Tamaño, cm | 2,7 (0,4–6,0) | ||
| Fallecidos por melanoma, n | |||
| Niveles | II | 2 | 0 |
| III | 9 | 7 | |
| IV | 6 | 6 | |
| V | 10 | 5 | |
| Total | 27 | 18 | |
H: hombre; M: mujer.
Los autores destacan el gran parecido histológico de estos melanomas plantares con el LM, de tal forma que varios autores habían publicado en los años precedentes casos de LM de las mucosas y de la región subungueal. Por eso concluyen que hay una “variante lentiginosa no actínica [de melanoma] que aparece en las palmas y plantas, las zonas subungueales, la unión cutáneo-mucosa de las cavidades oral y nasal, y el ano”6.
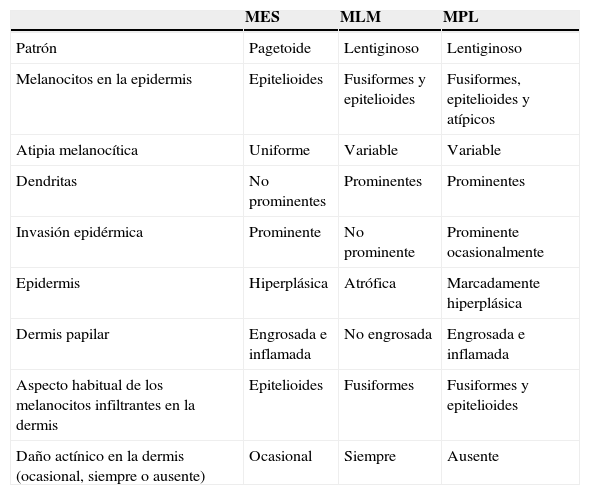
Los autores resumieron en una tabla las características histológicas de sus casos de “melanoma plantar lentiginoso” (MPL) y las compararon con las de los otros 2 tipos de melanoma con componente radial que habían descrito Clark et al (tabla 9).
Características histológicas de los melanomas con componente radial según Arrington et al6
| MES | MLM | MPL | |
| Patrón | Pagetoide | Lentiginoso | Lentiginoso |
| Melanocitos en la epidermis | Epitelioides | Fusiformes y epitelioides | Fusiformes, epitelioides y atípicos |
| Atipia melanocítica | Uniforme | Variable | Variable |
| Dendritas | No prominentes | Prominentes | Prominentes |
| Invasión epidérmica | Prominente | No prominente | Prominente ocasionalmente |
| Epidermis | Hiperplásica | Atrófica | Marcadamente hiperplásica |
| Dermis papilar | Engrosada e inflamada | No engrosada | Engrosada e inflamada |
| Aspecto habitual de los melanocitos infiltrantes en la dermis | Epitelioides | Fusiformes | Fusiformes y epitelioides |
| Daño actínico en la dermis (ocasional, siempre o ausente) | Ocasional | Siempre | Ausente |
MES: melanoma de extensión superficial; MLM: melanoma del lentigo maligno; MPL: melanoma plantar lentiginoso.
En 1979, Clark, Goldman y Mastrangelo editaron un libro titulado Human Malignant Melanoma7 con capítulos sobre todos los aspectos de los melanomas de la piel y del ojo. En el capítulo 48, Elder, Ainsworth y Clark repasan la histopatología del MES, el MN y el MLM y, a diferencia de sus primeros artículos, afirman que: “[…] de vez en cuando puede haber dificultad para la distinción histológica entre las diversas formas de melanoma, pero si se tienen en cuenta los parámetros clínicos además de los histológicos, la diferenciación no es generalmente un problema”8.
En el capítulo 59, Clark, Bernardino, Reed y Kopf repasan las características clínicas e histológicas del que denominan melanoma lentiginoso acro (MLA), que incluiría, como indicaron Arrington et al6, los melanomas de la palma, la planta, el lecho ungueal y las membranas mucosas, ya que: “[…] los melanomas de las variedades extensión superficial y nodular aparecen raramente en las localizaciones volar y subungueal”9.
Treinta y siete de los 636 melanomas cutáneos (5,6%) del Grupo de Trabajo de la Universidad de Temple fueron de localización volarsubungueal (volares [70%], subungueales [30%]). Al final del capítulo resumen en una tabla las características histopatológicas de la fase de crecimiento radial de los tipos MLA, MES y MLM (tabla 10).
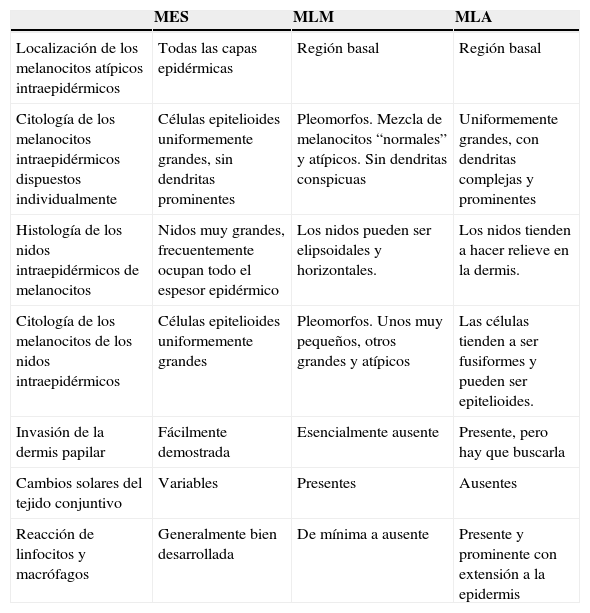
Caracteres histológicos comparativos de las fases de crecimiento radial de los melanomas de los tipos extensión superficial, lentigo maligno y lentiginoso acro según Clark et al9
| MES | MLM | MLA | |
| Localización de los melanocitos atípicos intraepidérmicos | Todas las capas epidérmicas | Región basal | Región basal |
| Citología de los melanocitos intraepidérmicos dispuestos individualmente | Células epitelioides uniformemente grandes, sin dendritas prominentes | Pleomorfos. Mezcla de melanocitos “normales” y atípicos. Sin dendritas conspicuas | Uniformemente grandes, con dendritas complejas y prominentes |
| Histología de los nidos intraepidérmicos de melanocitos | Nidos muy grandes, frecuentemente ocupan todo el espesor epidérmico | Los nidos pueden ser elipsoidales y horizontales. | Los nidos tienden a hacer relieve en la dermis. |
| Citología de los melanocitos de los nidos intraepidérmicos | Células epitelioides uniformemente grandes | Pleomorfos. Unos muy pequeños, otros grandes y atípicos | Las células tienden a ser fusiformes y pueden ser epitelioides. |
| Invasión de la dermis papilar | Fácilmente demostrada | Esencialmente ausente | Presente, pero hay que buscarla |
| Cambios solares del tejido conjuntivo | Variables | Presentes | Ausentes |
| Reacción de linfocitos y macrófagos | Generalmente bien desarrollada | De mínima a ausente | Presente y prominente con extensión a la epidermis |
En esta tabla sólo hemos cambiado, respecto a la original, el orden de las columnas (en aquélla, el orden de éstas era MLA, MLM y MES) con el fin de mantener en todas las tablas, para efectos comparativos, el orden MES, MN, MLM y MLA.
MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acro; MLM: melanoma del lentigo maligno; MN: melanoma nodular.
Llegados a este punto de la historia, en que Clark y sus colaboradores ya han reconocido los 4 tipos de melanoma cutáneo de su famosa clasificación, vamos a recapitular cuáles son las características que según ellos los definen: es la ausencia o la escasa extensión de su porción intraepidérmica lo que nos permite clasificar un melanoma como MN, y son las características histológicas y citológicas de esa porción intraepidérmica, cuando supera las 3 crestas de extensión, lo que nos permite clasificar un melanoma no nodular como MES, MLM o MLA2–4,8,9.
Clark et al3 y Clark y Mihm4 explicaron en 1969 las características que les permitieron diferenciar entre MES y MLM, que hemos resumido en las tablas 2 y 7. Posteriormente, Arrington et al6, entre los que figura Reed, aislaron una nueva variante que, según ellos, no se había definido adecuadamente en los parámetros precedentes: el MPL, que se localizaba obligatoriamente en las palmas, las plantas, el lecho ungueal y las uniones cutaneomucosas. En 1979, Clark et al9, entre los que también figura Reed, aceptaron esta nueva variedad a la que denominaron MLA. Ambos grupos de trabajo resumen en sendos cuadros, que hemos reproducido en las tablas 9 y 10, las características histológicas de esta nueva variedad y sus diferencias con las 2 anteriores.
Lo primero que se valora, generalmente, en esas 4 tablas es el patrón de distribución de los melanocitos tumorales dentro de la epidermis. Clark et al3 ponen “distribución pagetoide” (células individuales, nidos y masas) en el MES frente a “incremento gradual del número de melanocitos basales hasta reemplazar la capa basal” en el MLM. Clark y Mihm4 dicen que la distribución pagetoide es común en el MES y rara en el MLM. Arrington et al6 contraponen patrón pagetoide en el MES y patrón lentiginoso en el MLM y en el MPL. Clark et al9 no usan esos términos, pero sí sus equivalentes al decir que los melanocitos atípicos se localizan en todas las capas en el MES y en la región “basilar” en el MLM y en el MLA.
Parece, por tanto, que hay una buena coincidencia entre las 4 tablas y que podemos resumir diciendo que en el MES hay un patrón pagetoide y en el MLM y en el MLA hay un patrón lentiginoso.
¿Y cómo son esos melanocitos tumorales que se disponen de esa manera en el interior de la epidermis? Los autores mencionados valoran, en general, esas características de 2 formas: colectiva e individual. Desde el punto de vista colectivo, se detienen a considerar si esos melanocitos constituyen un grupo más o menos homogéneo o si, por el contrario, se trata de una población esencialmente heterogénea. A Clark et al3 (tabla 2) les llamó la atención que los melanocitos del MES eran similares entre sí dentro de su clara anormalidad (dijérase que todos eran “igual de malos”), mientras que los del MLM variaban marcadamente de forma, por lo que hablan de pleomorfismo celular. Clark y Mihm4 utilizaron los mismos términos, mientras que Arrington et al6 hablan de atipia melanocítica uniforme en el MES y variable en el MLM y en el MPL (tabla 9). Finalmente, Clark et al9 dicen que los melanocitos atípicos del MES y del MLA son uniformemente grandes, mientras que los del MLM son pleomorfos, pero cuando los melanocitos del MLA forman nidos pueden ser fusiformes o epitelioides (tabla 10).
Independientemente de que parece haber una discordancia entre las tablas 9 y 10 en este aspecto de la citología del melanoma (en la primera, el MPL tiene una citología variable, mientras que en la segunda, su equivalente, el MLA, tiene una citología uniforme), hay, sin embargo, una gran coincidencia en la terminología empleada: en unos casos, los melanocitos atípicos son similares o uniformes dentro de su atipia y en otros son variables o pleomorfos. Podemos, por tanto, adoptar la terminología de atipia uniforme frente a atipia pleomorfa.
Junto con esta valoración colectiva de la citología, encontramos una descripción de cómo se consideran esas células individualmente. Clark et al3 llaman reiteradamente la atención sobre los melanocitos epitelioides dotados de un amplio citoplasma con melanina pulverulenta en el MES, mientras que, en el MLM, los melanocitos son pleomorfos; “algunos son esencialmente normales”, mientras que “otros tienen grandes núcleos o pueden ser multinucleados”. De ello podemos deducir (los autores no lo explican) que el citoplasma de estas células será escaso en relación con el núcleo. Clark y Mihm4 son más explícitos y describen células grandes, predominantemente epitelioides, con amplio citoplasma y núcleo grande en el MES, y células grandes, predominantemente fusiformes, con escaso citoplasma y núcleo grande en el MLM. Arrington et al6 hablan de melanocitos epitelioides sin dendritas prominentes en el MES, melanocitos fusiformes y epitelioides con dendritas prominentes en el MLM, y melanocitos fusiformes, epitelioides y atípicos, también con dendritas prominentes, en el MPL. Según Clark et al9, los melanocitos aislados intraepidérmicos del MES son epitelioides y sin dendritas, los del MLM son de normales a extraños, sin dendritas conspicuas, y los del MLA son uniformemente grandes, con dendritas prominentes; cuando se agrupan en nidos tienden a ser fusiformes aun cuando pueden ser epitelioides.
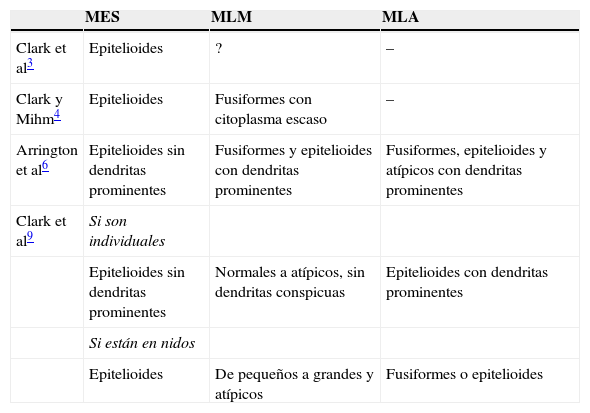
En este apartado de la citología individual del componente intraepidérmico de los melanomas parece haber bastante discordancia. Sólo hay total coincidencia en que los melanocitos del MES son epitelioides, es decir, de amplio citoplasma y sin dendritas. Por el contrario, los del MLM, cuando no son casi normales, tienen núcleo grande y escaso citoplasma y son predominantemente fusiformes, según Clark y Mihm4; Arrington et al6 los describen como fusiformes y epitelioides con dendritas prominentes, y Clark et al9 los describen como normales a atípicos, sin dendritas conspicuas. Para Arrington et al6, los melanocitos atípicos del MPL son fusiformes, epitelioides y con dendritas prominentes, mientras que Clark et al9 los describen como uniformemente grandes con dendritas prominentes cuando están aislados, mientras que, cuando se agrupan en nidos, tienden a ser fusiformes aun cuando pueden ser epitelioides. Para mayor claridad, resumimos lo anterior en la tabla 11.
Citología de los melanocitos intraepidérmicos en cada tipo de melanoma según diversos artículos
| MES | MLM | MLA | |
| Clark et al3 | Epitelioides | ? | – |
| Clark y Mihm4 | Epitelioides | Fusiformes con citoplasma escaso | – |
| Arrington et al6 | Epitelioides sin dendritas prominentes | Fusiformes y epitelioides con dendritas prominentes | Fusiformes, epitelioides y atípicos con dendritas prominentes |
| Clark et al9 | Si son individuales | ||
| Epitelioides sin dendritas prominentes | Normales a atípicos, sin dendritas conspicuas | Epitelioides con dendritas prominentes | |
| Si están en nidos | |||
| Epitelioides | De pequeños a grandes y atípicos | Fusiformes o epitelioides |
MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acro; MLM: melanoma del lentigo maligno.
Podemos resumir esta tabla diciendo que Arrington et al6 encuentran pocas diferencias entre el MLM y el MLA, mientras que Clark et al9 sí las hallan, aun cuando, dada la variabilidad de la morfología celular en ambos tipos, resulta imposible llegar a una conclusión sencilla. No obstante, si nos atenemos a la repetición del término fusiforme (Clark y Mihm4 y Arrington et al6) al hablar del MLM y de los términos epitelioide y fusiforme (Arrington et al6 y Clark et al9) al hablar del MLA, podemos concluir que la citología predominante en cada variedad de melanoma podría ser epitelioide en el MES, fusiforme en el MLM y ambas en el MLA. En cuanto a las dendritas, parecen estar ausentes en el MES, presentes en el MLA y ser, cuando menos, variables en el MLM.
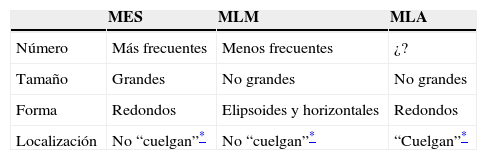
Clark et al3 y Clark y Mihm4 contraponen la presencia frecuente (casi constante) de nidos intraepidérmicos (a veces muy grandes) de melanocitos atípicos en el MES frente a su escasez (o menor frecuencia) en el MLM. Arrington et al6 no valoran este dato (tabla 9), mientras que Clark et al9 llegan a describir por separado, aunque con pocas diferencias, la citología de los melanocitos atípicos aislados y la de los que se agrupan en nidos, pero, sin embargo, no hablan de la frecuencia con que se encuentran nidos en cada una de las 3 variantes de melanoma (tabla 10). En cuanto al tamaño y a la morfología de los nidos, los del MES serían muy grandes (“a menudo ocupan todo el espesor epidérmico”), los del MLM “pueden ser elipsoides y horizontales” y los del MLA “tienden a hacer relieve en la dermis” (tabla 10). Se trata de 3 datos difícilmente comparables, ya que uno se refiere al tamaño, otro a la forma y otro a la localización. Haciendo un esfuerzo deductivo, se puede decir que los del MLM y los del MLA no suelen ser grandes, los del MES y los del MLA no suelen ser elipsoides ni horizontales (luego serán más bien redondeados) y los del MES y del MLM no tienden a hacer relieve en la dermis (luego serán más intraespinosos). Intentamos resumir esto en la tabla 12.
Características de los nidos intraepidérmicos de los melanomas, deducidas de los artículos citados en el texto3,4,6,9
| MES | MLM | MLA | |
| Número | Más frecuentes | Menos frecuentes | ¿? |
| Tamaño | Grandes | No grandes | No grandes |
| Forma | Redondos | Elipsoides y horizontales | Redondos |
| Localización | No “cuelgan”* | No “cuelgan”* | “Cuelgan”* |
MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acro; MLM: melanoma del lentigo maligno.
Sólo Arrington et al6 valoran la epidermis; según estos autores es hiperplásica en el MES, atrófica en el MLM y muy hiperplásica en el MPL.
Ni Clark et al3 ni Clark y Mihm4 valoran el daño actínico en la dermis. Después de que lo hicieran Arrington et al6, también lo valoraron Clark et al9. Ambos lo encuentran de forma ocasional o variable en el MES, siempre en el MLM y nunca en el MLA.
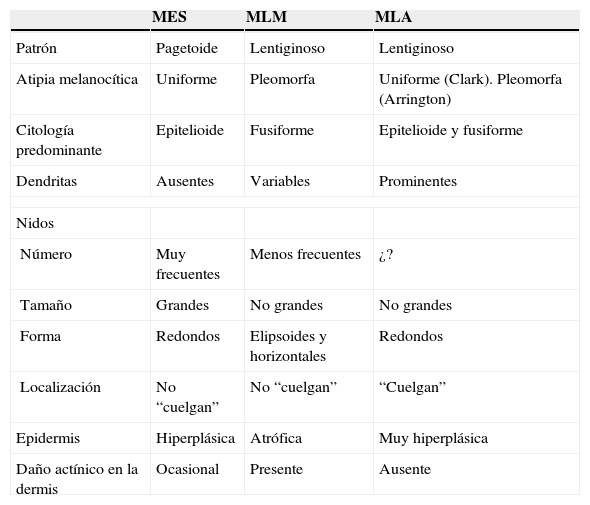
Hemos elaborado la tabla 13 con todos los datos anteriores.
| MES | MLM | MLA | |
| Patrón | Pagetoide | Lentiginoso | Lentiginoso |
| Atipia melanocítica | Uniforme | Pleomorfa | Uniforme (Clark). Pleomorfa (Arrington) |
| Citología predominante | Epitelioide | Fusiforme | Epitelioide y fusiforme |
| Dendritas | Ausentes | Variables | Prominentes |
| Nidos | |||
| Número | Muy frecuentes | Menos frecuentes | ¿? |
| Tamaño | Grandes | No grandes | No grandes |
| Forma | Redondos | Elipsoides y horizontales | Redondos |
| Localización | No “cuelgan” | No “cuelgan” | “Cuelgan” |
| Epidermis | Hiperplásica | Atrófica | Muy hiperplásica |
| Daño actínico en la dermis | Ocasional | Presente | Ausente |
MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acro; MLM: melanoma del lentigo maligno.
Con el fin de comprobar si Clark y su grupo han cambiado, clarificado o matizado alguno de los criterios que fueron elaborando entre 1969 y 1979, hemos acudido al capítulo 49 (“Dysplastic nevus and malignant melanoma”) del libro Pathology of the Skin editado por Farmer y Hood en 1990, del que son autores Clark, Elder y Du Pont Guerry10.
En este capítulo, la histopatología del MES se describe de forma similar a la de los anteriores artículos, con 2 salvedades:
- 1.
“Es infrecuente ver este patrón distintivo de melanoma [el del MES] cuando no hay invasión”10.
- 2.
“Una importante variedad histológica de esta particular fase de crecimiento radial [del MES] carece del patrón distintivo de crecimiento intraepidérmico pagetoide […]. Las células del melanoma se disponen habitualmente en una capa de células contiguas en la interfase dermo-epidérmica […]. Más frecuentemente hay una capa de 2 a 4 células de espesor separando los queratinocitos epidérmicos, que quedan arriba, de la dermis, que queda debajo […] se asocia con borramiento de las crestas. Las células de estos casos son algo menores que las de la imagen histológica clásica […]. Esta variedad se ve frecuentemente, pero no exclusivamente, en lesiones de los miembros inferiores”10.
En cuanto al MLM, repiten la disposición “basilar” de las células anormales. Afirman que la epidermis: “[…] puede ser normal o atrófica dependiendo del fenotipo, daño solar y edad del paciente […] Las células tumorales se disponen en nidos pequeños que se extienden hacia abajo, desde la epidermis a la dermis papilar, sin invasión clara. Las células que forman los nidos tienden a ser pequeñas, ligeramente pleomorfas y muestran cohesión disminuida”. Las células aisladas “pueden ser menores y casi contiguas pero a menudo en número moderado y separadas entre sí […] La dermis casi siempre muestra degeneración solar de moderada a avanzada”10.
En el MLA: “[…] las células tienden a estar en la región basilar […] Las células individuales pueden mostrar dendritas bien preservadas […]. También se ven melanocitos epitelioides y […] pueden ascender adoptando una apariencia similar a la del MES”10.
Vemos, por tanto, que respecto a la tabla 13 podemos hacer algunas modificaciones o puntualizaciones:
- •
El patrón distintivo del MES es infrecuente en el melanoma in situ.
- •
Un número indeterminado de casos de MES (pero no escaso, ya que es frecuente en los miembros inferiores, una de las principales localizaciones del melanoma, sobre todo en mujeres) tiene un peculiar patrón lentiginoso, en cenefa basal.
- •
La atipia melanocítica es sólo ligeramente pleomorfa en el MLM (el pleomorfismo celular fue, desde 1969, una de las características distintivas del MLM frente al MES).
- •
Las dendritas no son una característica del MLM.
- •
La frecuencia de nidos en el MLA es escasa.
- •
Los nidos del MLM “cuelgan” de la epidermis, mientras que antes sólo lo hacían los del MLA, de los que ahora sólo se dice que son escasos.
- •
El grosor de la epidermis en el MLM parece un dato independiente del tumor y una consecuencia de otros factores, principalmente exógenos.
- •
Se cuantifica la intensidad del daño actínico en el MLM, que lógicamente es también consecuencia de la localización y no del melanoma.
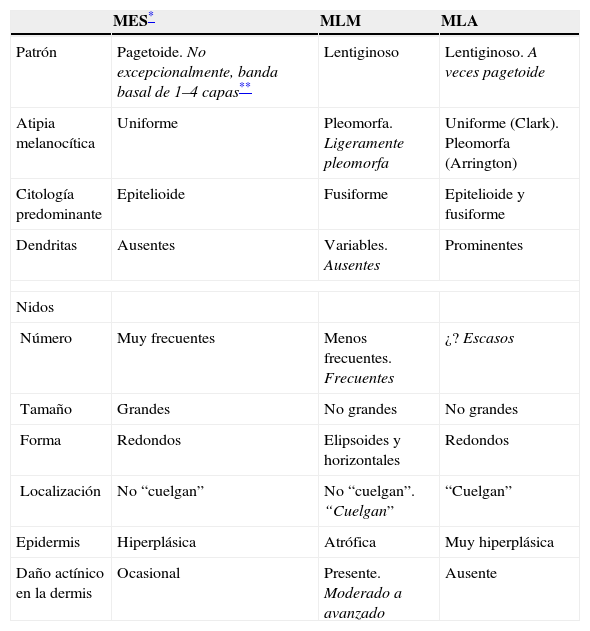
En la tabla 14 reproducimos la tabla 13 y añadimos, en cursiva, los datos discordantes entre ésta y el mencionado capítulo de Clark et al10.
| MES* | MLM | MLA | |
| Patrón | Pagetoide. No excepcionalmente, banda basal de 1–4 capas** | Lentiginoso | Lentiginoso. A veces pagetoide |
| Atipia melanocítica | Uniforme | Pleomorfa. Ligeramente pleomorfa | Uniforme (Clark). Pleomorfa (Arrington) |
| Citología predominante | Epitelioide | Fusiforme | Epitelioide y fusiforme |
| Dendritas | Ausentes | Variables. Ausentes | Prominentes |
| Nidos | |||
| Número | Muy frecuentes | Menos frecuentes. Frecuentes | ¿? Escasos |
| Tamaño | Grandes | No grandes | No grandes |
| Forma | Redondos | Elipsoides y horizontales | Redondos |
| Localización | No “cuelgan” | No “cuelgan”. “Cuelgan” | “Cuelgan” |
| Epidermis | Hiperplásica | Atrófica | Muy hiperplásica |
| Daño actínico en la dermis | Ocasional | Presente. Moderado a avanzado | Ausente |
MES: melanoma de extensión superficial; MLA: melanoma lentiginoso acro; MLM: melanoma del lentigo maligno.
A la vista de todo lo anterior, podemos concluir que nuestro intento de determinar las características que según Clark y sus colaboradores nos permiten diferenciar con alguna precisión un tipo de melanoma no nodular de otro ha resultado un fracaso: el patrón distintivo del MES es infrecuente y, además, puede adoptar un nuevo patrón en cenefa basal de 2 a 4 células de espesor. Es decir, que la más frecuente de las variedades de melanoma (>60%) carece a menudo de personalidad histológica. En cuanto a las otras 2 variedades (el MLM y el MLA), sólo el espesor de la epidermis y la presencia o la ausencia de daño actínico de la dermis serían concluyentes, pero ambos son consecuencia de la localización y no del melanoma en sí.
Ante este fracaso de la clasificación histológica habría que echar mano, como ya decían Elder et al en 19788, a la clínica. Pero no nos dicen de qué manera se hace eso: ¿cuándo manda la histología?, ¿cuándo manda la clínica?, ¿cuándo una de las 2 predomina sobre la otra?, y ¿qué casos pueden considerarse inclasificables en ausencia de criterios claros de clasificación?
Un repaso posterior a la bibliografía hasta aquí comentada nos hizo caer en la cuenta de nuevas contradicciones que hasta entonces nos habían pasado desapercibidas.
- 1.
En la serie del artículo prínceps de Clark et al3 no había casos inclasificables o de difícil clasificación. De 209 casos estudiados, un 32% era MN, un 54% era MES y un 14% era MLM (tabla 4).
- 2.
Esta clasificación, tal como explicitan los autores, es definitivamente histológica:
“Es la evaluación de estas células superficiales lo que determina la clasificación de los melanomas”3.
Aunque concluyen que el MLM “aparece generalmente en las superficies expuestas de las personas mayores”3, los autores no tienen en cuenta el factor localización para diferenciar entre MES y MLM:
- •
De 51 melanomas de cabeza y cuello, 18 eran MES y 25 MLM.
- •
Cuatro MLM se localizaban en los miembros: 2 en el antebrazo y el dorso de la mano y 2 en la pierna.
- •
- 3.
También concluyen que el “MLM es una neoplasia de lento crecimiento, relativamente benigna […]”3. Pero si nos fijamos en la tabla 4, vemos que esa pretendida benignidad del MLM no se desprende de sus datos, ya que el porcentaje de pacientes vivos y sin enfermedad con MES (46,5%) no es significativamente diferente del de pacientes vivos y sin enfermedad con MLM (55,2%), ya que la diferencia del 8,7% se compensa porque el seguimiento medio de los primeros es de 6 años y el de los segundos es sólo de 4,75 años.
Años después, Koh et al11, entre los autores figuraban Clark y Mihm, rectificaron esa relativa benignidad al comprobar que el pronóstico del MLM es igual al de los demás tipos de melanoma a igualdad de espesor.
- 4.
Pero lo que más nos llama la atención de ese artículo prínceps3 es que 6 de sus 209 melanomas se localizaban en la palma, 25 en la planta y 4 en el lecho ungueal. De estos 35 casos, 20 se clasificaron como MES y 15 como MN (ninguno como MLM).
Cuando 8 años después, Arrington et al6 estudiaron los melanomas plantares destacaron su gran parecido histológico con el LM y concluyeron que:
[hay una] “variante lentiginosa no actínica [de melanoma] que aparece en las palmas y las plantas, las zonas subungueales, la unión cutáneo-mucosa de las cavidades oral y nasal, y el ano”6, y para sus casos plantares acuñaron el término de “melanoma plantar lentiginoso”6.
Dos años después, Clark, Bernardino, Reed y Kopf9 englobaron el MPL dentro del concepto más amplio de MLA, que incluía los melanomas de las palmas, las plantas, el lecho ungueal y las mucosas, ya que:
“[…] los melanomas de las variedades extensión superficial y nodular aparecen raramente en las localizaciones volar y subungueal”9.
Ocho años antes3, todos sus casos de palmas, plantas y lecho ungueal (35 casos) eran bien nodulares (15 casos) o bien de extensión superficial (20 casos) (¡;?).
- 5.
Si miramos de nuevo la tabla 4, comprobaremos que la edad de los pacientes con MLM es significativamente mayor que la de los otros 2 grupos de pacientes. De ahí, la conclusión del citado artículo que antes repetíamos:
“El MLM es una neoplasia de lento crecimiento, relativamente benigna, que aparece generalmente en las superficies expuestas de los viejos”3.
Pues bien, los 27 casos de melanoma plantar de Arrington et al6 tenían una edad media de 63,4 años, dato ampliamente confirmado posteriormente12–14. Es decir, que el MLM no se diferencia de los demás melanomas por el pronóstico11 y tampoco se diferencia del MLA ni por la edad de aparición6,12–14 ni por el patrón estructural, lentiginoso en ambos6,9.
- 6.
En el mismo libro7 en que apareció ese estudio de Clark et al sobre el MLA9, Elder, Ainsworth y Clark8 afirmaban que:
“[…] de vez en cuando puede haber dificultad para la distinción histológica entre las diversas formas de melanoma, pero si se tienen en cuenta los parámetros clínicos además de los histológicos, la diferenciación no es generalmente un problema”8.
No explicaban qué parámetros clínicos eran los que tenían en cuenta en los casos de difícil clasificación histológica: ¿la localización?, ¿la edad?, ¿la morfología de la mancha?, ¿el tiempo de evolución?, etc.
- 7.
Diez años más tarde, Clark, Elder y Guerry10 nos dirán que es infrecuente ver el patrón histológico distintivo del MES cuando no hay invasión, es decir, en el melanoma in situ, y que, además, otros casos de MES no muestran el “patrón distintivo de crecimiento intraepidérmico pagetoide” en la fase de crecimiento radial, sino que sus células se disponen de la forma que nosotros hemos denominado “en cenefa” y que ellos describen detalladamente. Sin embargo, no explican qué patrones encuentran en aquellos melanomas in situ que no tienen el patrón distintivo del MES, pero que ellos clasifican dentro del grupo del MES, ¿sobre la base de qué?
- •
El MN sólo se distingue del MES por el número de crestas afectadas por la porción in situ: si son 3 o menos, es MN; si son 4 o más, es MES.
- •
El MLN y el MLA sólo se distinguen por la localización: si se localiza en las palmas, las plantas, el lecho ungueal o las semimucosas, es MLA; si está en cualquier otra zona, es MLM.
- •
El patrón distintivo, pagetoide, del MES es infrecuente en el melanoma in situ.
- •
Un número no escaso de MES tiene un peculiar patrón lentiginoso, en cenefa basal.
Esta revisión histórica sobre la supuesta clasificación de Clark de los melanomas cutáneos surgió en el momento en que uno de nosotros (MH) intentó clasificar, con vistas a su tesis doctoral15, 331 casos de melanoma de acuerdo con los criterios de Clark. Tras muchas vueltas y revueltas, pudimos constatar, con estupefacción, que tales criterios no existen o, mejor dicho, son cambiantes y, además, progresivamente autodisolutivos.
El día en que se vio que los melanomas de la zona menos fotoexpuesta de nuestra piel, la planta, eran similares en morfología clínica e histológica así como en edad de aparición y en pronóstico a los de la cara debió darse por concluido el intento de clasificación de Clark de los melanomas. Quedaba el MES, pero el mismo Clark8,10 ha puesto en duda progresivamente su personalidad histológica.
Tras esta revisión histórica de la cuestión, nuestra respuesta a la pregunta que titula este artículo es sí, en 1967–1968 Clark et al2–4 clasificaron los melanomas cutáneos en MN, MES y MLM, pero progresivamente8,10 el mismo grupo destruyó pieza por pieza esta clasificación, aunque no sabemos por qué la mayor parte de los autores, con escasas excepciones16–20, la han seguido manteniendo en sus textos.
Creemos que fue el hallazgo de un tipo de melanoma con una fuerte personalidad clínica (lento crecimiento con una larga fase in situ y frecuentes zonas de regresión, aparición tardía en zonas fotoexpuestas y supuesto mejor pronóstico), el MLM, lo que animó a Clark y a su grupo a la aventura de ensayar una clasificación con implicaciones pronósticas. Pero, como hemos visto, muchos melanomas de zonas no fotoexpuestas (la planta) reproducen los demás caracteres clínicos y la supuesta histopatología (lentiginosa) típica del MLM, y su pronóstico no difiere a igualdad de espesor. En ese momento de 198411 debió darse por terminado el ensayo de clasificación puesto en marcha en 19642.
Nuevos estudios parecen orientar una futura clasificación de los melanomas por senderos de la Genética y de la Biología Molecular21. Animamos a nuestros lectores a no perder nunca el sentido crítico ante futuras nuevas hipótesis como, en nuestra opinión, se perdió por parte de la mayoría ante la llamada clasificación de Clark de los melanomas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.