INTRODUCCIÓN
La medicina basada en la evidencia nos ha enseñado que no podemos conformarnos con nuestras ideas de cómo es la ciencia sino que nos empuja a una búsqueda objetiva y rigurosa de la realidad científica.
El dolor es un concepto que siempre se ha manejado con cierto respeto debido a las dificultades de su medición 1 y al importante componente subjetivo que le acompaña 2,3 . En un abordaje científico buscando una forma de medirlo se han usado diferentes métodos: una escala visual analógica 4-6 , una escala de valoración verbal 5,7,8 , valoraciones realizadas por un observador 8 o múltiples cuestionarios usados en distintas especialidades: el Perfil de Dolor Pediátrico (Paediatric Pain Profile, PPP) diseñado para neurología 9 , la Escala de Valoración del Dolor en Neonatos (Pain Assessment in Neonates, PAIN) 10 , la Escala del Dolor Infantil Neonatal (Neonatal Infant Pain Scale, NIPS) 10 , la forma corta del Cuestionario del dolor de McGill Pain Questionnaire (short form of the McGill Pain Questionnaire, SFMPQ) 6 . Incluso se han usado técnicas apoyadas en ordenador 11 . Además de las diferentes formas de medición, las propias escalas han usado diferentes gradaciones: de 1 a 4 7 , de 1 a 10 5 , de 0 a 10 12,13 .
En dermatología apenas se ha manejado este tipo de escalas excepto en estudios de herpes zóster14 . En concreto, en cirugía local dermatológica, las únicas referencias al dolor cutáneo surgen a raíz de la aparición de anestésicos locales en crema o inyectables8,15-17 . Sin embargo, no hemos encontrado ningún trabajo que aborde el dolor de la cirugía cutánea per se , sin influencia de productos externos.
Por otra parte, todos tenemos la experiencia de que nuestros pacientes llegan al acto quirúrgico muy asustados y temerosos y, sin embargo, cuando se van, les ilumina a la mayoría de ellos una sonrisa y son frecuentes las frases: “Doctor, no me ha dolido nada”, “Doctor, no me ha hecho usted nada de daño”, “Doctor, tiene usted unas manos de oro”... y mil variantes de agradecimiento y consideración que el paciente no duda en propinarnos a los pocos minutos de haber estado quejándose de lo que le dolía (y a veces mucho) la inyección de la anestesia. A nosotros nos venía llamando la atención desde hace tiempo esta discordancia pre-intra-posquirúrgica de la actitud del paciente y decidimos, en la línea de los trabajos de la dermatología basada en la evidencia, realizar un estudio, objetivando cuantitativamente las sensaciones subjetivas de los pacientes en los diferentes momentos del acto quirúrgico. Además, aprovechamos la existencia de las cremas anestésicas locales para introducir un factor farmacológico y observar las variaciones en la opinión subjetiva al dolor de los pacientes. En concreto se ha utilizado una crema que contiene una mezcla de lidocaína al 2,5 % y prilocaína al 2,5 % (EMLA®es la única marca comercial en España con esta combinación), que se usa frecuentemente como anestésico para evitar el dolor en las punciones (arteriales o venosas)16,18 y en diferentes tipos de cirugías y procedimientos6-8,12,19-25 . En concreto se ha investigado la profundidad del efecto anestésico que produce este producto. En el estudio16 los autores concluyen que se pueden realizar biopsias con un dolor aceptable con una profundidad de 1-2 mm tras 60 min de aplicar el producto, de 2-3 mm tras 120 min y de 6 mm tras 3-4 h de aplicación de EMLA® .
MATERIAL Y MÉTODOS
Se estudiaron los pacientes sometidos a cirugía local ambulatoria en dos centros de especialidades de dermatología de diferentes áreas sanitarias en los que se hacía cirugía local dermatológica una vez cada 15 días. Se recogieron datos desde noviembre de 2002 hasta enero de 2004. Los pacientes eran de ambos sexos, mayores de 12 años, y todos firmaron el documento de consentimiento informado para su cirugía (en el caso de menores fue firmado por sus padres o tutores).
Los pacientes se dividieron en 2 grupos, a uno de los cuales se le recetó EMLA® y a otro, no. Para seleccionar los pacientes que iban a usar EMLA® , se realizó una aleatorización recetando el producto a pacientes alternos. La crema se la aplicaba el paciente en casa sobre la zona que iba a ser intervenida al menos 2 h antes de la intervención, ocluyéndola con plástico.
Durante el proceso quirúrgico se les hacían tres preguntas:
Se recogieron asimismo datos demográficos (edad y sexo), el diagnóstico clínico y la localización de la lesión, el tamaño de la lesión (en mm2 ), la técnica quirúrgica (sutura directa o electrocoagulación), los antecedentes personales de anestesia previa (cutánea u oral). Este último dato se preguntó para estudiar si un conocimiento previo de la anestesia podría condicionar sus respuestas, sobre todo la primera (previa a la cirugía).
Todos los datos se recogieron en una base de datos (FileMaker) y se procesaron en el paquete estadístico SPSS 11, bajo MacOs X. Se utilizaron la t de Student y el análisis de varianza según fuera preciso.
RESULTADOS
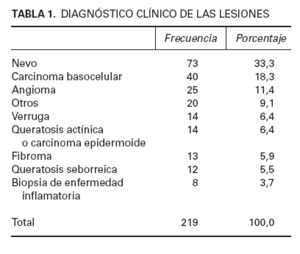
Se reunieron datos de 219 pacientes, de los que 89 eran varones (40,6 %). La edad media de los pacientes era de 49,7 años (12-92 años). El 93,2 % de los pacientes (204 pacientes) tenía antecedentes de anestesia oral previa, y el 44,3 % (97 pacientes) de anestesia cutánea. Ochenta y ocho pacientes habían experimentado ambos tipos de anestesia y sólo 5 pacientes no habían recibido ningún tipo de anestesia local previamente. El diagnóstico clínico de las lesiones se refleja en la tabla 1 y su localización en la tabla 2. El tamaño medio de la lesión fue de 25 mm2 (3-378 mm2 ).
Se realizaron 95 electrocoagulaciones y 124 (56,9 %) biopsias o extirpaciones cerradas con sutura directa.
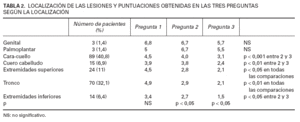
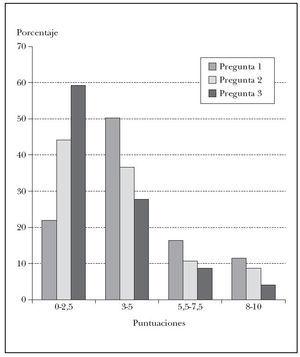
La puntuación media al dolor esperado fue de 4,5. Esta puntuación bajó a 3,5 cuando se preguntó justo en el momento de la realización de la infiltración anestésica y bajó aún más hasta 2,6 cuando se preguntó en el postoperatorio inmediato. Las diferencias entre las tres preguntas fueron estadísticamente significativas (p < 0,001). En la figura 1 se refleja el cambio en las puntuaciones al comparar el porcentaje de pacientes que respondía en cada pregunta con valores bajos (0 a 2,5) o altos (8 a 10). Estas diferencias se mantuvieron significativas analizando por las distintas localizaciones de las intervenciones, excepto en la región palmoplantar y genital, donde el escaso número de pacientes (tres en cada caso) no permite llegar a ninguna conclusión aunque los resultados sugieren una menor tendencia a la mejoría de las puntuaciones (tabla 2).
TABLA 1. DIAGNÓSTICO CLÍNICO DE LAS LESIONES
En el grupo de pacientes a los que se les indicó la aplicación de EMLA ® , 98 (90 %) habían realizado el tratamiento de forma correcta. El resto de pacientes de este grupo, que no había realizado bien el tratamiento, fue incluido con el grupo de pacientes que no realizó tratamiento.
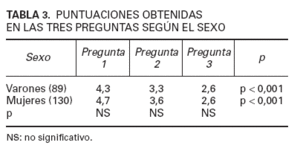
Al clasificar nuestra población por sexo, no encontramos diferencias significativas en ninguno de los aspectos evaluados. En la tabla 3 se reflejan las respuestas a las tres preguntas. Cuando a los pacientes se les clasifica por la localización de la lesión intervenida encontramos diferencias significativas en la edad (los pacientes con intervenciones en la cara y cuello eran mayores que los de tronco o extremidades superiores), técnica utilizada (mayor frecuencia de electro-coagulaciones en tronco y cara y cuello que en las áreas palmoplantares y genitales) y las respuestas a las preguntas 2 y 3 (los pacientes de áreas palmoplantares y genitales puntuaron significativamente más que los de extremidades inferiores, tronco y extremidades superiores). La expectativa de dolor (pregunta 1) fue similar para todas las localizaciones (tabla 2).
TABLA 2. LOCALIZACIÓN DE LAS LESIONES Y PUNTUACIONES OBTENIDAS EN LAS TRES PREGUNTAS SEGÚN LA LOCALIZACIÓN
Fig. 1.—Distribución de las puntuaciones obtenidas en las tres preguntas. Se reunieron las puntuaciones en 4 grupos (de 0 a 2,5; de 3 a 5; de 5,5 a 7,5, y de 8 a 10). Se representa el porcentaje de pacientes que dio cada grupo de puntuación.
TABLA 3. PUNTUACIONES OBTENIDAS EN LAS TRES PREGUNTAS SEGÚN EL SEXO
Usando la sensación subjetiva de dolor se pueden ordenar las diversas áreas intervenidas (tabla 2), siendo la menos dolorosa la extremidad inferior y las más dolorosas las áreas genital y palmoplantar tanto justo durante la intervención como en el recuerdo inmediato de la misma. El estudio de la superficie de la lesión intervenida no mostró ninguna correlación con las respuestas a las preguntas sobre el dolor.
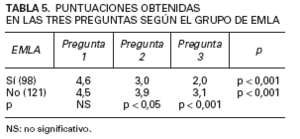
Al clasificar a los pacientes según la técnica utilizada, la única diferencia significativa fue que los pacientes sometidos a cirugía fueron significativamente mayores que los sometidos a electrocoagulación (54 frente a 45 años). No hubo diferencias en las respuestas (tabla 4). Al clasificar a los pacientes según sus antecedentes anestésicos no encontramos diferencias en ningún parámetro en estos grupos. Finalmente, al comparar el grupo que usó EMLA® con el que no lo usó (tabla 5), se encontró que los pacientes que usaron EMLA® puntuaron más bajo en las preguntas 2 y 3(p < 0,05 y p < 0,001, respectivamente). En todas estas situaciones (tablas 3-5), las diferencias entre las preguntas 1, 2 y 3 mantuvieron su nivel de significación estadística.
DISCUSIÓN
Cuando nos planteamos este trabajo, el primer reto fue qué escala usar. Es habitual utilizar escalas visuales analógicas en la valoración del dolor4-6 . Sin embargo, decidimos el uso de una escala numérica de valoración oral pues nos pareció el método con el que con más probabilidad podríamos obtener estimaciones iba a ser difícil que un paciente contestase observando una escala visual en el preciso momento de la inyección de la anestesia, pues la capacidad de concentración visual es más compleja que la oral (los pacientes con frecuencia cierran los ojos, pero sí hablan). En este sentido, Bijur et al13 compararon una escala numérica de administración oral (de 0-10) con la escala analógica visual y sugirieron que una escala puede ser sustituida por la otra.
Las diferencias estadísticamente significativas de las puntuaciones entre las tres preguntas, que eran la base de nuestro estudio, confirman nuestra hipótesis: los pacientes acuden con temor y piensan que les va a doler mucho la intervención, por lo que cuando les preguntan cuánto les va a doler dan las puntuaciones máximas. Al preguntarles en el mismo momento de la anestesia cuánto les duele, dan unas puntuaciones más bajas, al percibir en la realidad menos dolor del que esperaban (sobre todo en el grupo con EMLA® ). Finalmente, una vez superada la intervención y levantados de la camilla, a punto de irse a su casa, el dolor se desdibuja de tal forma que responden con puntuaciones mínimas a la última pregunta sobre cuánto les ha dolido, a pesar de la contradicción en que muchos caen, con datos sorprendentes que se separan temporalmente en escasos minutos.
Así pues, observamos que el dolor es una experiencia compleja que se ve afectada por factores como el estrés y la ansiedad. Nuestro trabajo, con la clara demostración del descenso del valor de la percepción del dolor en el postoperatorio inmediato, muestra la importancia del factor psicológico en dicha percepción. Avala este pensamiento un estudio realizado en una clínica oral en el que se examinó la relación entre la ansiedad y la percepción del dolor agudo en 60 pacientes durante el procedimiento de inserción de implantes3 . A los pacientes se les evaluó en tres ocasiones, inmediatamente antes de la cirugía, inmediatamente después de la cirugía y a las 4 semanas. A los pacientes se les pedía que completaran un cuestionario en relación con su ansiedad y que indicaran sus evaluaciones subjetivas en relación con el dolor. Observaron que la ansiedad y el dolor eran mayores inmediatamente antes de la cirugía con un descenso significativo en las respuestas que daban en el postoperatorio inmediato. El mayor predictor de la evaluación del dolor del paciente en cada tiempo fue su estado de ansiedad en ese tiempo3 .
Un segundo estudio en esta línea, también desarrollado en el campo de los tratamientos dentales, aborda los factores psicosociales y las percepciones del dolor asociados con dicho tratamiento. Maggirias y Locker 2 estudian una población de 1.422 sujetos longitudinalmente valorando la proporción de pacientes que experimentan dolor durante su tratamiento dental y las características psicosociales que predisponen a experimentar dolor. El dolor se asociaba con el tipo de tratamiento recibido y era más probablemente referido por aquellos con experiencias previas dolorosas y por aquellos que estaban ansiosos acerca de su tratamiento, esperaban que el tratamiento fuera doloroso o sentían que tenían poco control sobre el proceso de tratamiento. Los jóvenes tenían más probabilidad de referir dolor que los sujetos viejos, hecho no constatado en nuestro trabajo. Tampoco en nuestro trabajo vimos diferencias en la percepción del dolor entre pacientes que refirieran haber recibido anestesia y los que no, es decir, en contra de lo que afirman algunos trabajos, nuestros casos no se vieron influidos por las experiencias anteriores. Concluyen los autores que sus resultados indican que el dolor es tanto una experiencia fisiológica como un constructo cognitivo y emocional 2 .
TABLA 4. PUNTUACIONES OBTENIDAS EN LAS TRES PREGUNTAS SEGÚN LA TÉCNICA USADA
Las publicaciones sobre dolor no comentan diferencias con respecto al sexo del paciente, como en nuestro estudio. Sólo en un estudio doble ciego controlado con placebo, aplicando EMLA ® antes del bloqueo nervioso de cirugía ungueal, se vio que en el grupo de EMLA ® los hombres mostraron una diferencia significativa refiriendo menos dolor que las mujeres pero esta diferencia no se observó en el grupo placebo 5 .
En referencia al papel del EMLA® queda manifiesto su efecto más físico que psíquico, apoyado por las respuestas de los pacientes (tabla 5). No hay diferencias significativas en la respuesta a la pregunta 1 entre el grupo que usa EMLA® y el que no lo usa, es decir, el saber que llevan un anestésico en nuestro caso no les condicionó para pensar que iban a tener menos dolor y sus respuestas fueron similares a los que no llevaban EMLA® . Sin embargo, en las respuestas 2 y 3, que vienen determinadas por el conocimiento del dolor real, sí hay diferencias significativas, puntuando más bajo los pacientes que usaron EMLA® que los que no lo usaron. Aunque el hecho de que el dolor esperado fuera similar en ambos grupos sugiere que las diferencias posteriores son reales, no podemos afirmar con rotundidad que todo el efecto se debe al EMLA® dado que, por el diseño del estudio, no fue posible utilizar una crema control.
La localización de las lesiones es una variable curiosa para analizar. Nuestro trabajo muestra que en los grupos de mayor edad hay más intervenciones en cabeza y cuello, lo cual nos sugiere un probable efecto patogénico de la radiación solar en estas lesiones; es decir, en las personas mayores hay más tiempo acumulado de daño solar en zonas fotoexpuestas que en los jóvenes. Otro hallazgo que no nos sorprende, pues conocíamos por nuestra experiencia quirúrgica y que queda reflejado de una forma objetiva en nuestro trabajo, es la gradación del dolor según las localizaciones (máximo dolor palmoplantar y genital y mínimo en extremidades inferiores).
TABLA 5. PUNTUACIONES OBTENIDAS EN LAS TRES PREGUNTAS SEGÚN EL GRUPO DE EMLA
Se considera que en la dermatología no hemos abordado el tema del dolor en todas sus dimensiones, quizá por no tratarse de un dolor insoportable en la mayoría de los casos. Pero nuestro estudio muestra que el miedo previo a la intervención puede hacer percibir al paciente que va a padecer un dolor muy superior al que realmente padecerá. En ese sentido, nuestra labor sería explicar bien al paciente, el día que se le da la cita, qué tipo de sensaciones se espera que experimente. Además, si no hay problemas alérgicos o de otro tipo, es recomendable el uso de una crema anestésica tópica, la cual ha demostrado en nuestro estudio disminuir la percepción de dolor de una forma significativa.
Correspondencia:
María Jones Caballero. Servicio de Dermatología.Hospital Universitario de La Princesa. Diego de León, 62. 28006 Madrid. España. mariajones@telefonica.net
Recibido el 31 de agosto de 2004. Aceptado el 13 de diciembre de 2004.
El presente trabajo no ha sido financiado por ninguna compañía farmacéutica.