Un varón de 15 años que consultaba por onicodistrofia de larga evolución de todas las uñas de las manos y los pies, con afectación principal de los dos tercios distales de la lámina ungueal. Asimismo refería molestias en la zona plantar de ambos pies, y la aparición ocasional de ampollas y fisuras dolorosas localizadas predominantemente en las zonas de roce, las cuales se habían sobreinfectado en diversas ocasiones, y habían sido tratadas con antibióticos orales y antifúngicos tópicos con poca respuesta. La madre del paciente, la cual acudió el mismo día, presentaba una clínica de menor intensidad, pero muy similar. Ningún otro miembro de la familia presentaba características clínicas parecidas, y a la anamnesis dirigida, negaban en ambos casos antecedentes de dientes neonatales, pérdida de la audición o trastornos del cabello.
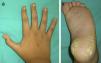
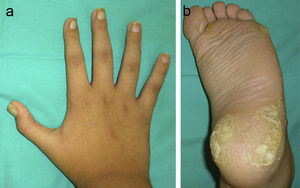
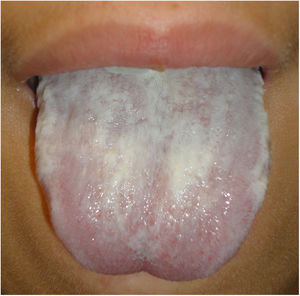
Examen físicoEn el examen se objetivaba que tanto las uñas de las manos como las de los pies eran distróficas, amarillentas y engrosadas, evidenciándose una hiperqueratosis subungueal generalizada (fig. 1A). En las palmas y las plantas se observaban placas queratósicas y ampollas distribuidas predominantemente sobre las zonas de mayor presión (fig. 1B), además de pápulas hiperqueratósicas perifoliculares localizadas a nivel de los muslos y del tronco. La lengua estaba engrosada y presentaba fisuras en su cara dorsal, observándose además placas leucoqueratósicas en la lengua y la mucosa oral (fig. 2).
Estudios complementariosEl estudio microscópico con KOH y el cultivo tanto de las uñas como el de la mucosa oral descartaron la presencia de un muguet oral, así como de una onicomicosis candidiásica o secundaria a dermatofitos. Mediante un estudio genético se confirmó la presencia de una mutación a nivel de la queratina 6a (K6A L469P).
¿Cuál es el diagnóstico?
DiagnósticoEl paciente y su madre fueron diagnosticados de paquioniquia congénita (PC).
DiscusiónLa PC es un trastorno raro de la queratinización1 descrito por Muller en 1904 y por Jadassohn y Lewandowsky en 1906. Se caracteriza por 4 signos clínicos principales: a) la distrofia ungueal hipertrófica, caracterizada por el engrosamiento amarillo-marronáceo de los dos tercios distales de las uñas y de restos subungueales, responsables de la inclinación, y una curvatura acentuada de la uña, además de la finalización prematura de la lámina ungueal; b) la queratodermia palmo-plantar dolorosa que puede ser localizada, y distribuirse predominantemente sobre las zonas de mayor presión, o ser generalizada y presentarse sobre toda la superficie plantar; junto con hiperhidrosis palmo-plantar, fisuras en zonas de mayor de fricción y aparición ocasional de ampollas e infecciones secundarias; c) la queratosis folicular localizada sobre todo a nivel del tronco, de las nalgas y en las áreas extensoras de las extremidades, que pueden confluir formando placas engrosadas de aspecto verrucoso; y, por último, d) la leucoqueratosis oral sin potencial maligno inherente. Además de estos 4 signos clínicos principales, en algunos casos se ha descrito la presencia de dientes neonatales, la presencia de quistes pilosebáceos (incluyendo esteatocistomas y quistes vellosos)1, y una ronquera secundaria a obstrucción laríngea.
La PC es una enfermedad genética secundaria a una mutación en uno de los 5 genes que codifican para las queratinas (KRT6A, KRT6B, KRT6C, KRT16, KRT17)2,3 lo cual influye directamente sobre la agregación normal de los filamentos y causa una epidermólisis e hiperqueratosis compensatoria. Las queratinas 6, 16 y 17 se expresan de forma constitutiva en la uña, el folículo piloso, la lengua, las palmas de las manos y las plantas de los pies, por lo que estas localizaciones son las más afectadas. De todos ellos, el gen que se encuentra mutado con mayor frecuencia es el KRT6A (≈41-44%), seguido del KRT16 (≈25-30%), el KRT17 (≈17-24%), el KRT6B (≈5-9%) y el KRT6C (≈2-3%)3. Históricamente esta entidad se ha dividido en 2 grupos (PC-1/Jadassohn-Lewandowski y PC-2/Jackson-Lawler); sin embargo, en la actualidad su clasificación se realiza de acuerdo con los subtipos genéticos descritos. Su herencia sigue un patrón predominantemente autosómico dominante, una expresión variable y un alto grado de penetrancia, aunque se ha descrito cierta heterogeneidad genética4.
El diagnóstico de la PC se basa en hallazgos clínicos; sin embargo, la confirmación genética es imprescindible. La distrofia de las uñas de los pies es la característica clínica más precoz, además de ser la que se objetivará con mayor frecuencia en los pacientes pediátricos, estando presente al nacimiento en casi el 40% de los recién nacidos afectados por la PC5. Actualmente, con finalidad investigadora se puede realizar el genotipado de forma gratuita al registrarse en el Registro Internacional de Investigación de Paquioniquia Congénita (IPCRR, Disponible en: http://www.pachyonychia.org).
El tratamiento de la PC es muy complejo. Este se centrará en mejorar el aspecto de las uñas y en el manejo del dolor causado por la queratodermia palmo-plantar, para lo cual se indicará el uso de emolientes con la finalidad de disminuir la hiperqueratosis, así como de medidas que limiten la fricción y el traumatismo a nivel de los pies. Sin embargo, aún no existe un tratamiento que sea curativo en la PC. Cuando el engrosamiento ungueal no mejora con el tratamiento tópico, se deberá de realizar la extracción quirúrgica extensa de la lámina ungueal, el lecho y la matriz, seguidos de un injerto cutáneo. En algunos casos de PC, los retinoides orales han demostrado cierta efectividad en tratamiento de la queratodermia palmo-plantar6. Asimismo se han reportado algunos casos tratados de forma exitosa con toxina botulínica7,8. Por otro lado, ciertos estudios señalan la existencia de cambios neuropáticos en la PC, motivo por el cual los tratamientos utilizados en el dolor neuropático podrían ser beneficiosos en los pacientes con PC9. En nuestro caso se prescribieron emolientes y agentes queratolíticos con un buen control de la enfermedad.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.