La linfadenopatía dermopática (LD) es una entidad histopatológica bien definida cuya prevalencia está infraestimada en la población general. Se caracteriza por un aumento del tamaño del ganglio, secundario a una dermatosis comúnmente pruriginosa1. Es una forma de hiperplasia paracortical que puede aparecer en el contexto de diversas enfermedades dermatológicas crónicas, pero también puede aparecer asociado a otras entidades sin compromiso cutáneo2. En la mayoría de las ocasiones se manifiesta clínicamente como un aumento del tamaño de los ganglios linfáticos periféricos, aunque se puede observar en ganglios de tamaño normal. Es una entidad a tener en cuenta dentro del diagnóstico diferencial de la linfadenopatía periférica, en las que se incluyen también los procesos malignos e infecciosos, entre otros. Es ampliamente conocida la relación entre linfadenopatía palpable como signo clínico y marcador de riesgo de neoplasia sólida y tumores de la estirpe linfoproliferativa3, de ahí la importancia del diagnóstico y del seguimiento de los individuos con este hallazgo. Ante un paciente con una dermatosis crónica que aparece en consulta con linfadenopatías debemos hacer un amplio diagnóstico diferencial incluyendo la enfermedad autoinmune4 e infecciosa, entre otras, además de la tumoral.
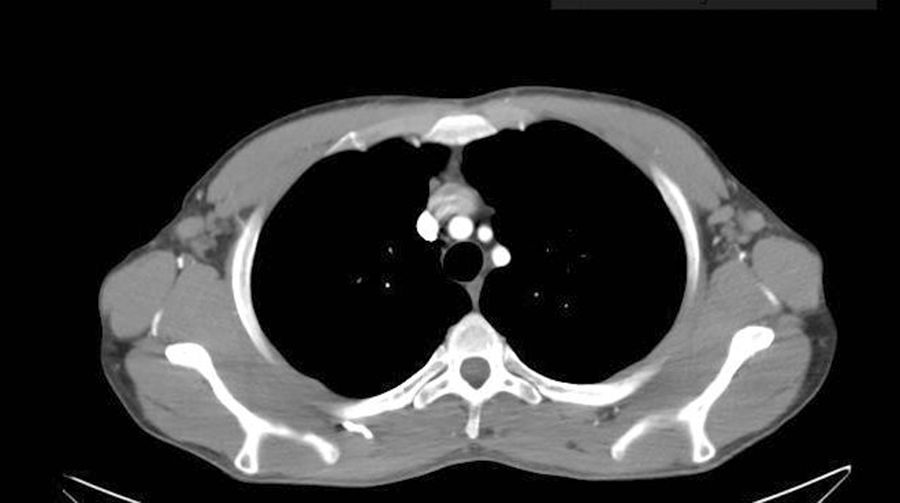
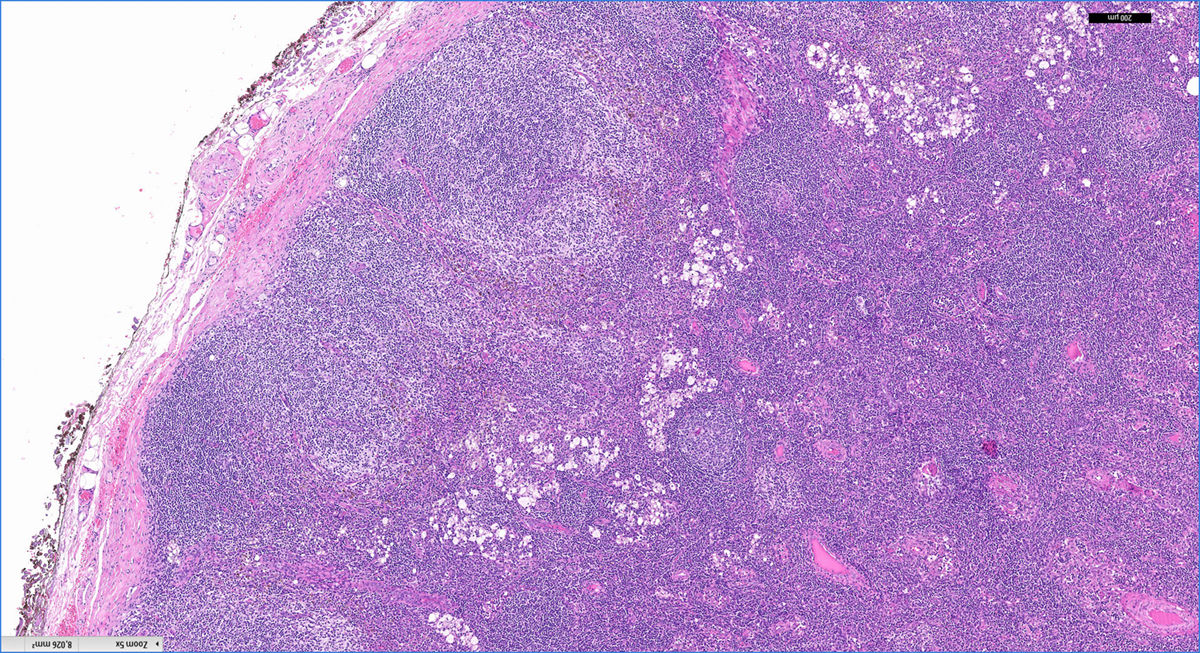
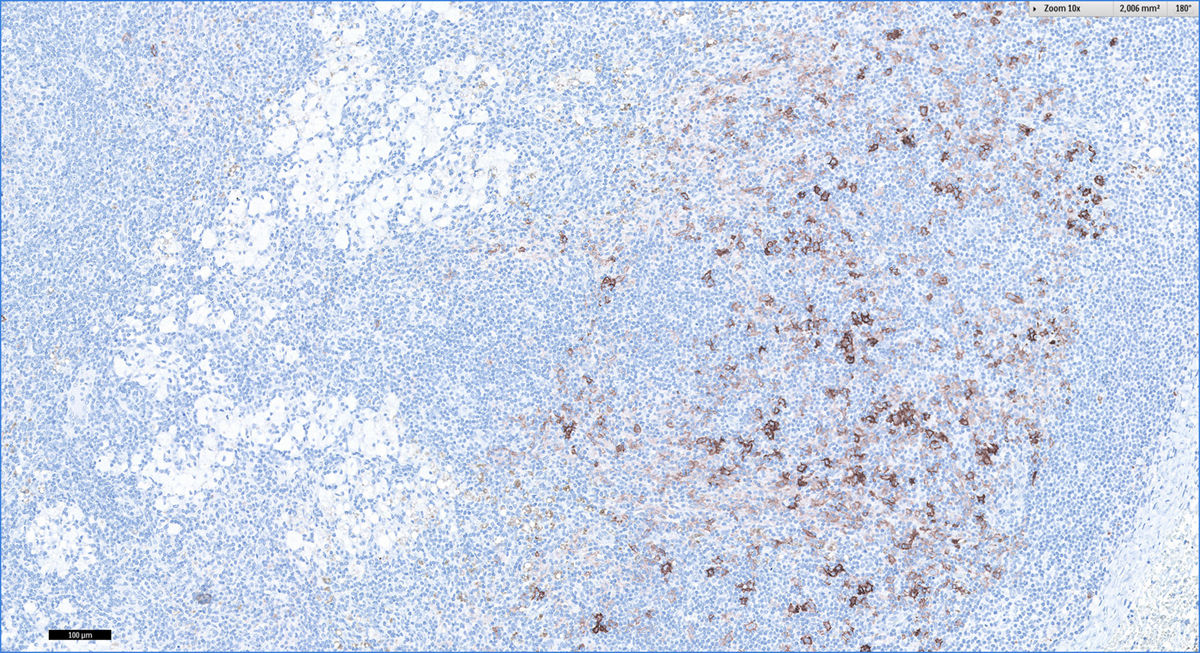
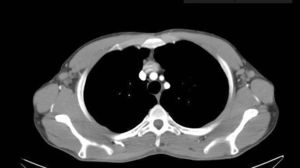
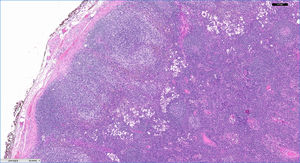
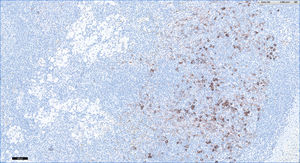
Revisamos los casos clínicos diagnosticados clínicamente y confirmados histológicamente de LD en nuestra unidad en el periodo comprendido entre enero de 2011 y diciembre de 2016. Se incluyeron 4 pacientes cuyas características quedan recogidas en la tabla 1. El diagnóstico predominante por el que se seguían en consulta fue la dermatitis atópica y un caso aislado de lepra lepromatosa. Los pacientes con atopia presentaban un SCORAD por encima de 40 en el momento de realizar la prueba diagnóstica confirmatoria. Todos los atópicos presentaban lesiones cutáneas activas. En la exploración física presentaban adenopatías palpables en diferentes localizaciones, de predominio en la región axilar, inguinal y cervical que fueron estudiadas por imagen (ecografía y/o TAC) (fig. 1). Según la accesibilidad de los ganglios se llevó a cabo una punción aspiración con aguja fina o una biopsia (figs. 2 y 3). El seguimiento de estos pacientes oscila entre 6 meses y 5 años. Las adenopatías han desaparecido en todos los casos presentados, excepto en un paciente con dermatitis atópica que está actualmente recibiendo terapia combinada con corticoterapia oral e inmunoglobulinas intravenosas, habiendo disminuido considerablemente su tamaño. No se ha evidenciado evolución a malignidad en ninguno de los casos en la actualidad.
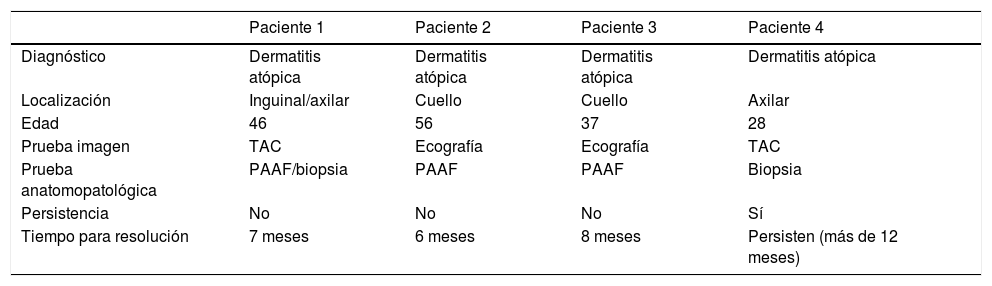
Características clínicas, de imagen e histológicas de los pacientes presentados
| Paciente 1 | Paciente 2 | Paciente 3 | Paciente 4 | |
|---|---|---|---|---|
| Diagnóstico | Dermatitis atópica | Dermatitis atópica | Dermatitis atópica | Dermatitis atópica |
| Localización | Inguinal/axilar | Cuello | Cuello | Axilar |
| Edad | 46 | 56 | 37 | 28 |
| Prueba imagen | TAC | Ecografía | Ecografía | TAC |
| Prueba anatomopatológica | PAAF/biopsia | PAAF | PAAF | Biopsia |
| Persistencia | No | No | No | Sí |
| Tiempo para resolución | 7 meses | 6 meses | 8 meses | Persisten (más de 12 meses) |
La LD es una entidad benigna con hallazgos histológicos característicos que acompaña a numerosos pacientes con enfermedad cutánea inflamatoria. Fue descrita inicialmente por Pautrier y Woringer en 1937, aunque no fue hasta el año 1942 cuando se acuñó el término linfadenopatía dermopática por Hurwitt5. Debe considerarse siempre en el estudio de las adenopatías persistentes. Puede aparecer en el seno de dermatosis crónicas de distinta naturaleza y ocurre con más frecuencia en pacientes con afectación cutánea extensa. El aumento de los ganglios linfáticos puede ser asintomático, y los lugares más frecuentes de aparición son la zona inguinal, la axilar y la cervical. Suelen ser ganglios móviles y no adheridos a planos profundos.
Los hallazgos histopatológicos son característicos. Los centros germinales están ligeramente aumentados, rodeados por linfocitos y la zona paracortical ensanchada. Se mantiene el patrón folicular. Lo más característico es que la zona paracortical está aumentada y aparecen manchas pálidas debido a la presencia de células de Langerhans y sobre todo células dendríticas interdigitantes. Los macrófagos son un componente menor, aunque característicos por contener pigmento citoplásmico, melanina principalmente y hemosiderina en menor cantidad. Los depósitos de pigmento también se pueden observar en tatuajes, inclusiones névicas ganglionares y metástasis de melanoma6.
Las adenopatías persistentes obligan al dermatólogo a realizar un amplio diagnóstico diferencial. Puede acompañar a diferentes cuadros cutáneos que van desde procesos infecciosos, tales como la tuberculosis o infecciones fúngicas, o eritrodermias, como la psoriásica o la atópica, entre otras, como es el caso de la mayoría de los pacientes presentados. Además, hay tener en cuenta la sarcoidosis, los procesos linfoproliferativos, las metástasis de tumores malignos7 y las infecciones como el VIH, la tuberculosis o la toxoplasmosis. También pueden asociarse a procesos exfoliativos o eccematosos tales como el síndrome del shock tóxico, el pénfigo, la neurodermatitis o la atrofia cutánea senil7. Su aparición en el contexto de una micosis fungoide le confiere peor pronóstico.
El estudio inicial requiere la realización de punción aspiración con aguja fina y/o biopsia ganglionar. Puede ser interesante realizar pruebas de imagen previas para tipificar la extensión del proceso y de ayuda para seleccionar la adenopatía más adecuada para estudio. De hecho, la ecografía dermatológica, dada su eclosión actual como técnica diagnóstica, debe ser considerada. Las adenopatías inflamatorias suelen presentar una morfología elíptica con índice L/B (longitud/anchura) superior a 2, y a diferencia de las sospechosas de infiltración tumoral suelen presentar una buena diferenciación corticohiliar. Es recomendable el seguimiento estrecho de los pacientes sin diagnóstico clínico objetivo, dado el riesgo de desarrollo de procesos linfoproliferativos, especialmente en la dermatitis atópica. De hecho, histológicamente será preciso diferenciarla del linfoma Hodgkin o las adenopatías en el contexto de un linfoma T1.
El seguimiento de los casos de linfadenopatía dermopática es imperativo. En pacientes con diagnóstico de dermatitis atópica la LD no solo presenta mayor prevalencia, sino que es factor de riesgo para el desarrollo posterior de linfomas8.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.