INTRODUCCIÓN
Se denomina leucemia cutánea a la infiltración cutánea por células leucémicas1. Generalmente aparece en pacientes ya diagnosticados de leucemia por su afectación sanguínea y medular, pero en ocasiones se trata de la primera manifestación clínica de la enfermedad2. En la literatura, además de leucemia cutánea, se han utilizado numerosos términos para definir la infiltración cutánea específica por células leucémicas, como cloroma, término utilizado para referirse a casos de leucemias mieloblásticas en que las lesiones tumorales adquirían un característico color verdoso, debido a su gran contenido en mieloperoxidasa; sarcoma granulocítico3, que define una masa tumoral compuesta de células inmaduras de la serie granulocítica, linfoma histiocítico y otros.
La afectación cutánea es mucho menos frecuente en la leucemia mieloide que en la linfoide.
Presentamos un caso excepcional de afectación cutánea por leucemia en un paciente varón de 73 años con leucemia mieloide aguda (LMA) que exponemos a continuación.
DESCRIPCIÓN DEL CASO
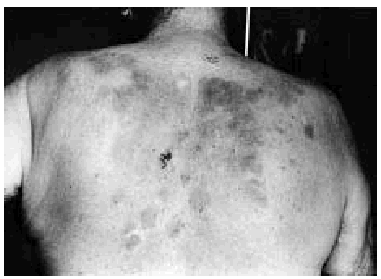
Varón de 73 años, con antecedentes personales de infarto agudo de miocardio, hipertensión arterial y diabetes mellitus tipo 2; era portador de un marcapasos y presentaba una buena situación basal, con una vida activa e independiente. Acudió a urgencias por presentar un cuadro de 7 días de evolución de malestar general, con astenia y decaimiento, asociado en los últimos tres días a fiebre mayor de 38o con escalofríos, tos con expectoración verdosa y disnea de moderados esfuerzos. En la exploración física se apreció una lesión cutánea en espalda de dos meses de evolución, en forma de una placa extensa, de aproximadamente 15 cm de longitud. Era de coloración rojizo-marrón y estaba infiltrada a la palpación (fig. 1). El paciente refería intenso prurito desde el principio.
Fig. 1.--Amplia placa en la espalda de coloración parduzca, infiltrada a la palpación.
Se realizó un hemograma donde destacaba una leucocitosis de 33.600 leucocitos/μl con 30% de neutró-filos, 15% de linfocitos, 4% de monocitos y 5% de blastos, una hemoglobina de 8,2 g/dl y una cifra de 51.000 plaquetas/μl. En un estudio de extensión de sangre periférica los blastos mostraban un tamaño medio, con aumento de la relación núcleo/citoplasma, nucléolos evidentes y aspecto monocitoide. En la bioquímica destacaba una LDH de 740 UI/l (90-230), y en el espectro electroforético albúmina de 36,5; alfa1, 7,3; alfa2, 13,2; gamma, 32,3, con bandas oligoclonales. Con estos datos se realizó una biopsia de médula ósea que demostró una infiltración difusa por blastos de morfología mieloide, siendo positivas para la lisozima y negativas para el CD34, CD68 y factor XIIIa. El estudio de inmunofenotipo celular en médula ósea por citometría de flujo mostró una infiltración blástica del 50% con escasa diferenciación monocítica y con mayor diferenciación granulocítica. El estudio citológico confirmó la existencia de una LMA, tipo M2 según FAB. Con técnicas de genética molecular no se detectó ningún marcador molecular específico.
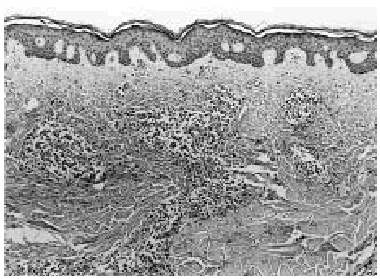
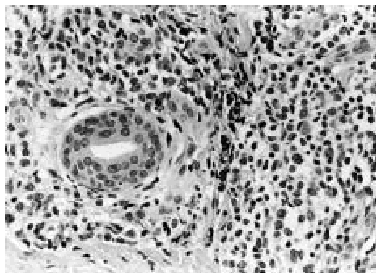
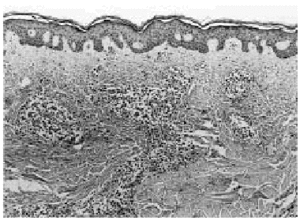
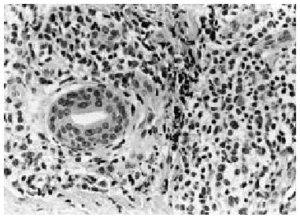
Se realizó una biopsia de la lesión cutánea (fig. 2), que demostró una infiltración perivascular superficial y profunda y perianexial por grupos de células grandes con gran desproporción núcleo-citoplasmática, citoplasma amplio eosinofílico y núcleo irregular con nucléolo prominente (fig. 3), siendo sugestiva de infiltración por LMA.
Fig. 2.--Imagen panorámica en la que se observa en la dermis reticular una infiltración multinodular por células leucémicas.
Fig. 3.--Detalle en el que se identifican claramente las células mieloides atípicas, con núcleos pleomórficos y nucléolos evidentes, rodeando un conducto sudoríparo.
Ante la existencia en la radiografía de tórax de infiltrados alveolares bilaterales en bases, se realizó una tomografía axial computarizada (TAC) torácica que mostró múltiples nódulos pulmonares bilaterales difusos, fundamentalmente en bases pulmonares, junto a múltiples adenopatías mediastínicas. Posteriormente, el estudio histopatológico de una muestra obtenida mediante biopsia transbronquial demostró una infiltración del parénquima pulmonar por células de estirpe mieloide, muy pleomórficas, núcleos hipercromáticos de forma variada y citoplasma con finas granulaciones, compatible con infiltración leucémica.
En el estudio cardiológico presentaba una fracción de eyección del ventrículo izquierdo muy aceptable, con buena contractilidad, aunque con algo de disquinesia septal. El resto de pruebas complementarias realizadas no mostraron alteraciones significativas.
La decisión de tratar fue compleja, valorándose la ausencia de cambios citogenéticos, la fracción de eyección del ventrículo izquierdo y el estado general del paciente previo como datos a favor de iniciar el tratamiento. Se realizó quimioterapia tipo 3+7: idarrubicina a dosis de 21 mg/día por vía intravenosa durante tres días y citarabina 350 mg/día por vía intravenosa durante 7 días. La tolerancia al tratamiento fue muy buena, produciéndose una disminución rápida de la infiltración sanguínea. Un estudio de médula ósea realizado al mes del tratamiento mostró cambios regenerativos, sin signos histológicos de leucemia.
Las lesiones cutáneas se habían aclarado desde los pocos días del inicio del tratamiento, disminuyendo la infiltración y la sintomatología.
El paciente reingresó 15 días más tarde para realizar tratamiento de consolidación de LMA, momento en el que se apreció recidiva cutánea y una leucocitosis de 25.870 leucocitos/μl con desviación izquierda. Una nueva biopsia de médula ósea demostró la existencia de recidiva de LMA.
Tras valorar las características del paciente y la recidiva precoz al tratamiento se decidió no continuar con quimioterapia invasiva, aplicando monoterapia con tioguanina. El paciente falleció un mes después.
DISCUSIÓN
En un paciente con leucemia podemos encontrar dos tipos de lesiones cutáneas: lesiones inespecíficas, sin relación directa con la leucemia, y lesiones específicas, o leucemia cutánea, en las que el estudio histológico demuestra una infiltración por células leucémicas1. Las lesiones cutáneas son mucho menos frecuentes en la leucemia mieloide que en la linfoide, existiendo solamente 72 casos publicados8. La afectación cutánea específica es más frecuente en la leucemia monocítica, apareciendo en el 10%-50% de los pacientes con LMA tipos M4 y M5 de la FAB, mientras que sólo hasta el 10% en los subtipos M0, M1, M2, M39 y en el 25% de los pacientes con LMC. Nuestro caso trata de un paciente con afectación cutánea por LMA-M2.
La presentación clínica de la leucemia cutánea es muy variable, siendo más frecuente en forma de pápulas, nódulos o placas solitarios, como en el caso de nuestro paciente, o múltiples de coloración rojizo-marrón, o como una erupción maculopapular generalizada. También puede presentarse como una úlcera, equimosis o lesiones de púrpura palpable10. En un 55% de los pacientes la leucemia cutánea se desarrolla meses o años después de haberse diagnosticado la leucemia por su afectación sanguínea y medular. En un 38% aparecen al mismo tiempo, como en el caso de nuestro paciente, y en un 7% la leucemia cutánea es la única manifestación clínica, pudiendo estar meses o años sin desarrollar afectación sistémica, lo que se denomina leucemia cutánea aleucémica1. Existe una fuerte correlación entre la presencia de leucemia cutánea y otro tipo de afectación extramedular, aunque la infiltración pulmonar concomitante, como en nuestro paciente, es infrecuente5.
Histopatológicamente7, 11, 12 muestran un denso infiltrado granulocítico dérmico de intensidad variable, de distribución difusa o nodular, preferentemente perivascular y perianexial, que ocasionalmente invade el tejido celular subcutáneo. El infiltrado característicamente respeta la parte alta de la dermis papilar. Las células neoplásicas son de gran tamaño, con citoplasma abundante y núcleo oval o indentado, que contiene uno o varios nucléolos. En el caso de la LMA M29, que es la que presenta nuestro paciente, predominan las células mononucleares de mediano o gran tamaño, con citoplasmas escasos y núcleos basófilos excéntricos con nucléolos evidentes (mielocitos y mieloblastos atípicos). Las técnicas de inmunohistoquímica pueden ser utilizadas para confirmar la naturaleza del infiltrado leucémico13. La mayoría de las células leucémicas de la LMA tiñen fuertemente su citoplasma con lisozima y CD43. Las células neoplásicas bien diferenciadas son positivas con cloroacetato esterasa y alfa-1 antitripsina7.
Kaddu et al9 en 1999 realizaron un estudio clinicopatológico en 26 pacientes con leucemia mieloide e infiltrados cutáneos específicos, sin encontrar correlación entre los signos histológicos/inmunohistoquímicos con el tipo de LMA según la FBA. Concluyen que los signos clinicopatológicos de las lesiones cutáneas específicas de las leucemias mieloides permiten el diagnóstico en la mayoría de los casos. Además refieren que la expresión simultánea de lisozima, MPD, CD45, CD43 y CD74 apoya el diagnóstico de lesiones cutáneas específicas de leucemia mieloide.
El tratamiento de la leucemia cutánea es el mismo que el de la leucemia subyacente, con distintos agentes quimioterápicos según el tipo de leucemia. Hay que tener en cuenta que en el caso de afectación extramedular la quimioterapia no siempre es capaz de erradicar las células leucémicas, y si no se trata de forma específica, la piel puede actuar como reservorio y producir posteriormente una recaída de la enfermedad, por ello se aconseja asociar radioterapia a la quimioterapia1.
La infiltración cutánea por las células leucémicas es un signo de mal pronóstico9, indicando un curso más agresivo y un tiempo medio de supervivencia de menos de un año1.
Presentamos un caso de leucemia cutánea manifestada como una amplia placa en la espalda de un paciente con LMA-M2, asociación apenas referida en la literatura, lo que nos ha parecido justificación suficiente para su publicación.