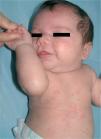
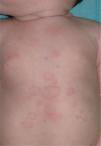
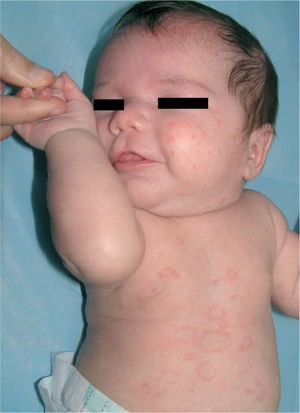
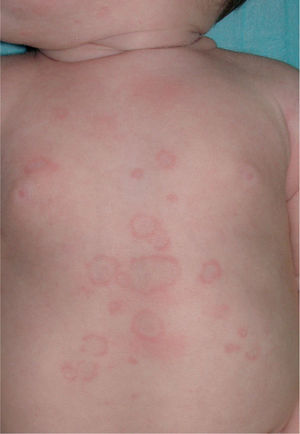
Una niña de 20 días de vida fue remitida a nuestras consultas por presentar lesiones cutáneas de una semana de evolución, sin presentar otra sintomatología (figs. 1 y 2). Entre los antecedentes personales destacamos que el tercer día de vida presentó una ictericia por la que recibió tratamiento con fototerapia, resolviéndose el cuadro a las 48 horas. Como antecedentes familiares su madre estaba en estudio por artralgias y leucopenia de aparición en el embarazo.
Exploración físicaA la exploración física presentaba pápulas y placas anulares, eritematosas con un borde descamativo y de crecimiento centrífugo, localizadas en las mejillas, el cuero cabelludo, las zonas retroauriculares, el tórax, el abdomen y la región dorsolumbar, sin otras alteraciones cutáneas. La exploración física completa no mostró otras alteraciones.
Exploraciones complementariasSe realizó analítica completa con hemograma normal, enzimas hepáticas elevadas (gammaoxalatotransaminasa [GOT]: 197, transaminasa glutámico pirúvica [GPT]: 122, fosfatasa alcalina [FA]: 231) y bilirrubina normal. Los anticuerpos antinucleares (ANA y anti-Ro/SSA) resultaron positivos, manteniendo niveles normales de complemento.
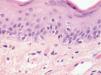
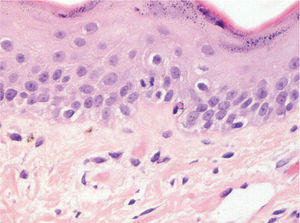
HistopatologíaSe realizó una biopsia que mostraba únicamente un infiltrado linfohistiocitario perivascular intersticial poco concluyente, realizándose entonces una segunda biopsia (fig. 3), en la que se observó un mínimo daño vacuolar de membrana basal, aislados queratinocitos necróticos y depósitos de mucina intersticial. La inmunofluorescencia directa (IFD) fue negativa.
¿Cuál es su diagnóstico?
DiagnósticoLupus eritematoso neonatal (LEN).
EvoluciónSe realizó un electrocardiograma que fue normal. A las pocas semanas se normalizaron las transaminasas. La madre fue diagnosticada de lupus eritematoso sistémico con ANA y anti-Ro/SSA positivos.
Tres meses después las lesiones habían desaparecido espontáneamente, dejando máculas atróficas, hipopigmentadas, con telangiectasias superficiales.
ComentarioEl LEN se define por el desarrollo de lesiones cutáneas y/o defectos de conducción cardiaca en neonatos de madres con anticuerpos anti-Ro, anti-La y/o excepcionalmente anti-U1RNP. Es una entidad poco frecuente que afecta a uno de cada 12.000-20.000 recién nacidos vivos1-3.
Alrededor del 50 % de casos de LEN tiene lesiones cutáneas, el otro 50 % afectación cardiaca y sólo un 10 % presenta afectación cardiaca y cutánea a la vez. Pueden existir también alteraciones hepáticas y hematológicas, y más raramente pulmonares, neurológicas y/o gastrointestinales1-3.
Las lesiones cutáneas, aunque pueden estar presentes en el nacimiento, aparecen normalmente antes del tercer mes de vida2-5, frecuentemente desencadenadas por fototerapia2, aunque las radiaciones ultravioleta no son fundamentales para su desarrollo4,5. Las manifestaciones cutáneas más frecuentes son las placas anulares eritematodescamativas, semejantes a las del lupus eritematoso cutáneo subagudo. Otro signo muy típico es la aparición de eritema periocular en «ojos de mapache». También se ha descrito la presencia de púrpura, telangiectasias, cutis marmorata telangiectásica congénita, lesiones eritema multiforme-like, vitiligoides, atróficas o de aspecto cicatricial3,5,6.
Las manifestaciones cardiacas, que marcarán el pronóstico, consisten normalmente en un bloqueo aurículo-ventricular completo, que puede ser evidente intraútero. Suele ser permanente por el reemplazamiento del tejido de conducción por tejido fibroso. En un 10 % de los casos se produce el fallecimiento de estos pacientes a pesar de la implantación de un marcapasos2,3.
Un 50–60 % de las madres se encuentran asintomáticas al efectuar el diagnóstico en el neonato1,3, siendo fundamental realizar un seguimiento por el riesgo de desarrollar una conectivopatía. También aumenta la probabilidad de tener niños afectados en futuros embarazos en un 25 %1,2.
La histología puede ser inespecífica o presentar alteraciones similares a las del lupus eritematoso cutáneo. La IFD de piel lesional es negativa en la mitad de los casos, por tanto un estudio histopatológico negativo no excluye el diagnóstico de LEN3.
Debe realizarse tanto a la madre como al neonato un análisis con hemograma, estudios de coagulación, función hepática y renal, velocidad de sedimentación globular, lacticodeshidrogenasa, proteína C reactiva y sedimento de orina. Asimismo, solicitaremos estudio inmunológico para confirmar el diagnóstico incluyendo ANA, anti-ADN, anti-Sm, anti-Ro, anti-La, anti-U1RNP, anticardiolipina, complemento, serología luética y factor reumatoide3. Es importante realizar un electrocardiograma, a pesar de que es rara la existencia de lesiones cutáneas y cardiacas simultáneas3.
En cuanto al tratamiento de las lesiones cutáneas, aunque son autolimitadas a los 6–8 meses coincidiendo con el aclaramiento de los anticuerpos maternos, lo esencial es la fotoprotección. Pueden asociarse corticoides tópicos de baja potencia u otros inmunomoduladores tópicos. Las telangiectasias persistentes pueden tratarse con láser de colorante pulsado1,2,4.
Es fundamental el seguimiento de los niños afectos, ya que presentan un mayor riesgo de desarrollar alguna enfermedad autoinmune1-3.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.