La lepra es una enfermedad causada por Mycobacterium leprae. Afecta principalmente a los nervios y a la piel, y hasta en tres de cada cuatro pacientes también a las uñas. Las causas desencadenantes de las lesiones ungueales en la lepra son múltiples, y de ellas destacan los traumatismos repetidos, la neuropatía, la insuficiencia vascular, las infecciones, las leprorreacciones o los fármacos utilizados en el tratamiento. Entre los cambios más destacados se encuentran los hematomas subungueales, la onicolisis, la onicauxis, la onicogrifosis, el pterigium unguis dorsal o la onicoheterotopia, y en su mayoría pueden atribuirse al daño nervioso y a los traumatismos. Por otro lado, la acrosteolisis que se produce en estadios avanzados puede cursar con braquioniquia, uñas en raqueta o incluso llegar a la anoniquia. Las infecciones de las uñas, con la aparición de paroniquia y onicomicosis, constituyen otro de los capítulos a tener en cuenta en la lepra. Además hay otras alteraciones caracterísiticas como las estrías longitudinales, los pits, la macrolúnula, las uñas de Terry, la leuconiquia, la hapaloniquia o las líneas de Beau. A lo largo de esta revisión se describen los principales cambios que se producen en las uñas por esta enfermedad, que son muy variados y de origen muy diverso, y de hecho son el reflejo de la amplia morbilidad que causa la infección por M. leprae.
Leprosy, a disease caused by Mycobacterium leprae, primarily affects the skin and nerves, but the nails are also involved in as many as 3 out of 4 patients .The factors that trigger nail changes in leprosy are numerous and include repeated trauma, neuropathy, vascular impairment, infections, lepra reactions, and the drugs used to manage the disease. The changes most often reported include subungual hematomas, onycholysis, onychauxis, onychogryphosis, pterygium unguis, and onychoheterotopia, most of which can be attributed to nerve damage and trauma. Furthermore, the acro-osteolysis that occurs in the advanced stages of the disease may present with brachyonychia, racquet nails, or even anonychia. Infections of the nail bed leading to paronychia and onychomycosis should also be taken into account in leprosy. Other typical changes include longitudinal striae, pitting, macrolunula, Terry nails, leukonychia, hapalonychia, and Beau lines. In this review, we describe the principal nail changes associated with leprosy. These changes, which are highly varied and diverse in origin, are in fact a reflection of the significant morbidity caused by M leprae infection.
La lepra es una enfermedad causada por Mycobacterium leprae, conocida desde la antigüedad y con grandes connotaciones históricas. Esta infección, sin ser mortal, puede causar una importante limitación del bienestar físico, psíquico y social del paciente1. En muchas partes del mundo la prevalencia de la enfermedad es muy baja, si bien en otras constituye un importante problema de salud pública2. Desde finales de los años setenta se conoce su tratamiento, y aun así no se consiguió extenderlo hasta que en el año 1982 se introdujo la combinación de medicamentos a dosis fijas, con una menor duración (en inglés multi-drug therapy o MDT)3. Con la generalización del MDT y el diagnóstico precoz de la lepra se ha observado no solo una disminución de la prevalencia en el mundo, sino también de la morbimortalidad y de los daños funcionales2-6.
La infección por M. leprae afecta principalmente a los nervios y a la piel, y como consecuencia del daño a estos niveles se produce la afectación de otros órganos y aparatos como los ojos, la boca y las articulaciones, entre otros4. Este daño puede causar limitación funcional, discapacidad o invalidez, lo que en muchas ocasiones puede mermar de manera muy importante la calidad de vida del paciente.
El número de nuevos casos de lepra declarada por los diferentes países a la OMS ha pasado de los 620.000 en el año 2002 a los 250.000 en el año 2009. La mayoría de los casos se presentan en India, Indonesia, Brasil, Nepal, Bangladesh y países de África como Nigeria, Angola o Etiopía2. En las últimas décadas, en España los casos autóctonos de lepra han disminuido; sin embargo debido a la globalización cada vez son más los que se diagnostican en población inmigrante procedente de zonas en las que esta enfermedad es más prevalente7,8. Además no pocos médicos españoles, generalmente jóvenes, viajan a países de renta baja por motivos de cooperación y allí se encuentran con pacientes con lepra9,10. En la literatura nacional se pueden encontrar algunas revisiones sobre lepra11–14, sin embargo hasta donde sabemos no hay ninguna sobre la afectación que esta enfermedad puede causar en las uñas. Por ello, y como consecuencia de nuestra propia experiencia en un hospital de Etiopía que atiende enfermos de lepra15,16, nos hemos propuesto revisar la patología que produce en las uñas y así mostrarla a los médicos interesados en este tema.
Las uñas. Origen y anatomíaLas uñas son anejos cutáneos que constituyen una cubierta protectora para la punta de los dedos, añaden precisión y delicadeza, mejoran la capacidad para coger pequeños objetos y facilitan otras funciones sutiles17–19. Tienen su origen embrionario en la epidermis primitiva, por lo que guardan similitud con el pelo y el estrato córneo de la piel17. La unidad ungueal se compone de lámina, matriz, lecho y pliegues periungueales. Las dos capas de la uña son la superior, formada por la propia lámina ungueal, y la inferior, por la matriz y el lecho ungueal19. La matriz ungueal se divide en tres partes: dorsal, intermedia y ventral. La porción dorsal forma las capas más externas de la lámina ungueal, la parte intermedia las más profundas y la ventral contribuye a la formación del lecho ungueal. El pliegue proximal de la uña es la continuación de la piel del dedo que se pliega sobre sí misma en la parte superior de la matriz. El hiponiquio, situado debajo del borde libre de la lámina ungueal, representa la transición del epitelio del lecho ungueal20.
Causas de daño ungueal en la lepraLas uñas pueden alterarse por patologías específicas propias o formando parte de un cuadro general de enfermedad cutánea. Además diferentes enfermedades sistémicas pueden cursar con alteraciones ungueales, siendo en la mayoría de los casos de carácter inespecífico17–19.
En general, la exploración de las uñas representa una extraordinaria ayuda para el diagnóstico clínico de ciertas enfermedades sistémicas como la dermatomiositis. En la lepra las alteraciones que se producen en las uñas, tanto en estadios precoces como en su fase más avanzada y mutilante, pueden afectar a la lámina, la matriz, el lecho y los pliegues ungueales, y la exploración de estos cambios ayuda tanto al diagnóstico como a la evaluación de la repercusión e implicación de la lepra en el bienestar físico, psíquico y social del paciente.
En la lepra las uñas pueden afectarse hasta en tres de cada cuatro pacientes que presentan la enfermedad. Los factores asociados son múltiples, y de ellos destacan los traumatismos repetidos, la neuropatía, la insuficiencia vascular, las infecciones o los fármacos utilizados en el tratamiento17,21–23. En la tabla 1 se pueden ver las causas implicadas en el daño ungueal en la lepra. El principal factor es la neuropatía, que además facilitaría la acción negativa de todos los demás21–23. En este contexto cabría suponer que, puesto que una de las principales causas es la neuropatía periférica, estas alteraciones serían similares a las que se aprecian en los pacientes diabéticos con neuropatía, pero esto no es así y se ha visto que la patología de las uñas es más frecuente y más florida en los pacientes con lepra que en los diabéticos22.
Principales causas de daño ungueal en la lepra
| Neuropatía |
| Sensitiva (hipoestesia térmica, vibratoria, táctil) |
| Autonómica (anhidrosis, etc.) |
| Traumatismos repetidos |
| Térmicos |
| Mecánicos |
| Vasculopatía periférica |
| Infecciones |
| Bacteriana (úlceras, osteomielitis) |
| Fúngicas (onicomicosis) |
| Fármacos |
| Clofazimina |
| Dapsona |
| Vasculitis en la leprorreación tipo 2 |
Como consecuencia del daño neurológico aparece una pérdida de la sensibilidad, una deformidad de los dedos de las manos y los pies y una neuropatía autonómica con anhidrosis, sequedad y fisuras de la piel, en particular de las manos y los pies. Debido a la anestesia de las zonas distales de los dedos, así como a la deformidad de los mismos, cualquier pequeño traumatismo térmico o mecánico, especialmente si es recurrente, predispone a la aparición de heridas o quemaduras, con infecciones repetidas de la zona, que conducen a osteolisis de la falange y por último al afilamiento y la pérdida de las puntas de los dedos de las manos y de los pies, y por tanto de las uñas5,6,24. Estos cambios ungueales apoyan la hipótesis de Baran y Juhlin25, en la que indican que la evolución de la uña depende del hueso subyacente; así la anoniquia y la hiponiquia ocurren cuando el hueso está hipoplásico o ausente. De hecho, en la lepra los cambios de las uñas generalmente aparecen secundariamente a la reabsorción distal de las falanges21.
Otra circunstancia que tiene consecuencias sobre las uñas es la presencia de vasculitis que se produce durante la leprorreaccción tipo 2 (eritema nodoso leproso). En esta leprorreacción está implicada la inmunidad humoral con la consiguiente producción de inmunocomplejos circulantes12. Cursa con nódulos subcutáneos eritematosos, daño neuronal y afectación multiorgánica. En el proceso puede aparecer iridociclitis, orquiepididimitis y otras manifestaciones sistémicas como fiebre, artritis, linfadenitis, neuritis o nefritis26,27. En esta leprorreacción se afecta la vascularización periférica, lo que precipita la pérdida de tejido distal, en el que se hallan incluidas las uñas28. La leprorreacción tipo 2 puede aparecer antes del diagnóstico de la lepra durante el tratamiento o al finalizar el mismo5,26.
Los medicamentos empleados en el tratamiento de la lepra, como la clofacimina o la dapsona también se han implicado en diferentes alteraciones ungueales como las líneas de Beau, la hiperqueratosis subungueal y la onicolisis, como se detalla más adelante21–23.
Las uñas según el tipo de lepraSegún la clasificación clásica de la lepra de Ridley y Jopling29 de 1962 puede agruparse en 5 tipos: tuberculoide, borderline tuberculoide, borderline-borderline, borderline lepromatosa y lepromatosa. Los cambios en las uñas son más frecuentes en la lepra lepromatosa (LL) que en la lepra tuberculoide (LT). También lo son en los pacientes con más años de evolución tras el diagnóstico y en aquellos que tienen cambios tróficos neuropáticos en las manos y los pies. Los factores etiológicos del daño ungueal en la LL y en la LT son similares21–23. Sin embargo, en la LL las alteraciones de las uñas pueden asociarse a una invasión de la falange distal por granulomas lepromatosos, así como a la endarteritis que se produce en la leprorreación tipo 2 y que conduce a la alteración de la vascularización distal21,22.
La diferencia más destacada entre los dos tipos principales de lepra se aprecia en el inicio de las lesiones y en la asimetría de las mismas. Así, en los pacientes con LL los cambios de las uñas aparecen tardíamente en el curso de la enfermedad y se afectan de forma bilateral y simétrica. En cambio, en los pacientes con LT los cambios aparecen en las primeras fases de la enfermedad, y generalmente son unilaterales y asimétricos17,21,22.
En la atención práctica de los pacientes se suele emplear la clasificación operacional de la lepra de la organización mundial de la salud (OMS)30, en la que se divide en lepra paucibacilar (PB) (hasta 5 lesiones cutáneas, no más de un tronco nervioso comprometido y baciloscopia negativa) y lepra multibacilar (MB) (más de 5 lesiones cutáneas o más de un tronco nervioso comprometido o baciloscopia positiva). Atendiendo a esta clasificación los cambios ungueales son más frecuentes en la lepra MB que en la lepra PB21. Esto se debe a que en la lepra MB hay una mayor presencia de neuropatía, traumatismos, infecciones y vasculopatía mediada por inmunocomplejos4,13,14.
Prevalencia de los cambios ungueales en la lepraHay pocos estudios que hayan analizado la prevalencia de los cambios ungueales en los pacientes con lepra. En el primer estudio realizado en 1991 en la India Patki y Baran21 encuentran una prevalencia de alteraciones en las uñas del 64% entre los 357 pacientes estudiados. Años más tarde Kaur et al.22, en un estudio realizado en 2003 con 300 pacientes de la India con lepra, encuentran una prevalencia del 77,3% en el global de pacientes, del 56% en los de lepra PB, del 87,3% en los de lepra MB y alcanzaba el 96% en antiguos leprosos residentes en una aldea de leprosos. Más recientemente en el estudio de El Darouti et al.23, realizado en 115 pacientes leprosos en Turquía, la prevalencia de los cambios ungueales encontrados fue del 86% tanto en la lepra MB como PB.
Cambios de las uñas en la lepraLos cambios ungueales, pese a ser muy característicos, no son específicos de la lepra, y por tanto pueden aparecer en otras enfermedades que también cursan con neuropatía periférica, por ejemplo la diabetes mellitus31, como ya hemos indicado previamente. En la lepra se pueden afectar tanto la lámina, la matriz, el lecho así como los pliegues periungueales. Las alteraciones pueden ser muy variadas y afectar a la forma, el tamaño, el grosor, la superficie, la consistencia, el color de la relación lámina-lecho y el tejido ungueal en general. En la tabla 2 se puede ver la clasificación de los cambios ungueales en los pacientes leprosos propuesta por Patki y Baran4.
Clasificación de los daños ungueales en la lepra
| Neuropatía y traumatismos |
| Hematoma subungueal |
| Onicolisis |
| Onicauxis |
| Onicogrifosis |
| Uñas en raqueta |
| Pterigyum unguis |
| Uña ectópica |
| Anoniquia |
| Déficit vascular |
| Engrosamiento de la uña |
| Estrias longitudinales |
| Onicauxis |
| Pterigium unguis |
| Atrofia |
| Infecciones |
| Bacterianas |
| Fúngicas |
| Miscelánea |
| Pseudomacrolúnula |
| Leuconiquia |
| Hapaloniquia |
| Palidez ungueal |
| Uñas de Terry |
Adaptado de Patki AH et al.21.
Los traumatismos que el paciente no percibe, o cuando son repetidos, llegan a dañar la uña, a veces de forma muy importante. Los cambios ungueales propiciados por los traumatismos y la neuropatía más destacados son los que se describen a continuación, teniendo en cuenta que también pueden deberse a otras causas.
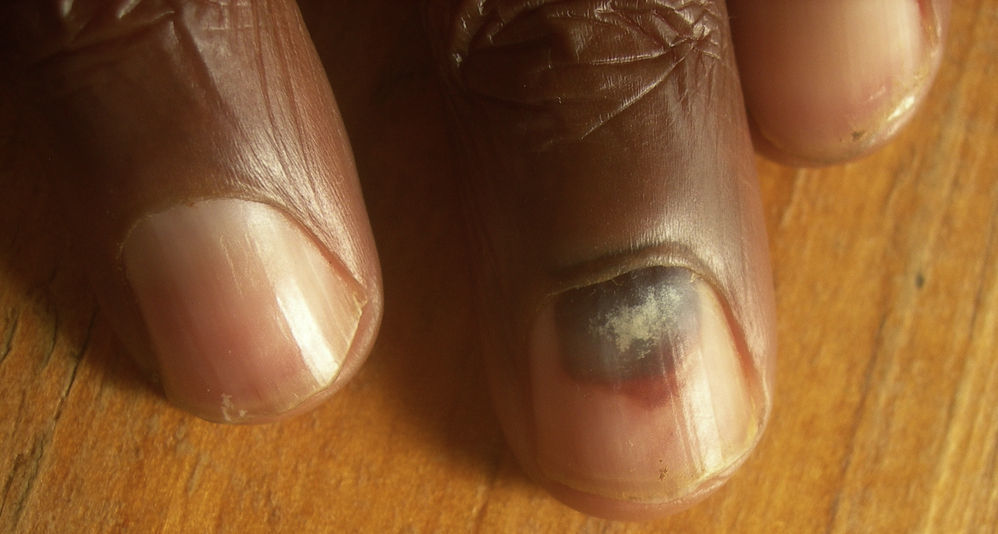
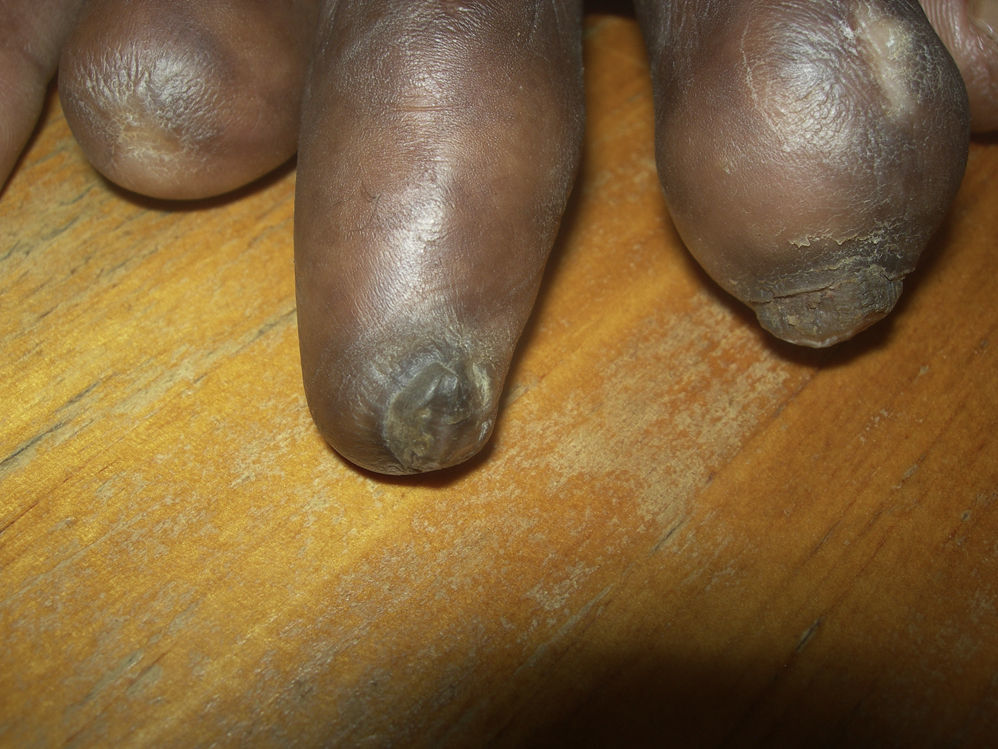
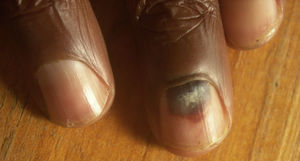
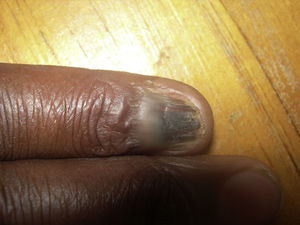
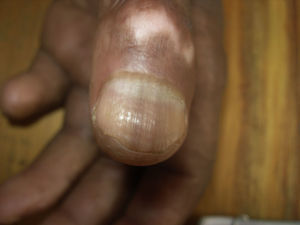
Hematoma subunguealCuando aparece un hematoma subungueal (fig. 1) se ve como una zona azul-gris e incluso negra a través de la uña. Es debido a los traumatismos que pueden recibir los pacientes con lepra y que en general no son percibidos por ellos. Puede ser un cambio precoz y se suele seguir, tras su reabsorción, de despegamiento de una parte o de toda la uña, llegando incluso a la pérdida de la lámina. Es interesante diferenciarlo de otras patologías de aspecto similar, como pueden ser los nevus o el melanoma subungueal, y que hay que tener presentes ya que también pueden presentarse en los pacientes con lepra. Si es preciso podemos ayudarnos de la dermatoscopia32.
OnicolisisLa onicolisis es la separación de la lámina respecto al lecho de la uña y da lugar a un espacio subungueal donde se acumula desde queratina hasta suciedad19. Suele aparecer como consecuencia de traumatismos repetidos y no es infrecuente que sea una puerta de entrada para infecciones de la uña, tanto bacterianas como micóticas33. Es una alteración frecuente en los pacientes con lepra21–23.
Es conveniente destacar la denominada uña verde, en la que aparece una coloración verde de la uña debida al pigmento de piocianina y pioverdina que produce la infección por Pseudomonas aeruginosa y que suele presentarse cuando hay onicolisis y humedad34.
OnicauxisLa onicauxis es el aumento de grosor de las uñas y conlleva un cambio de la coloración de las mismas, generalmente marrón17 y que forma parte con frecuencia de la distrofia de las uñas presente en los pacientes con lepra21,22.
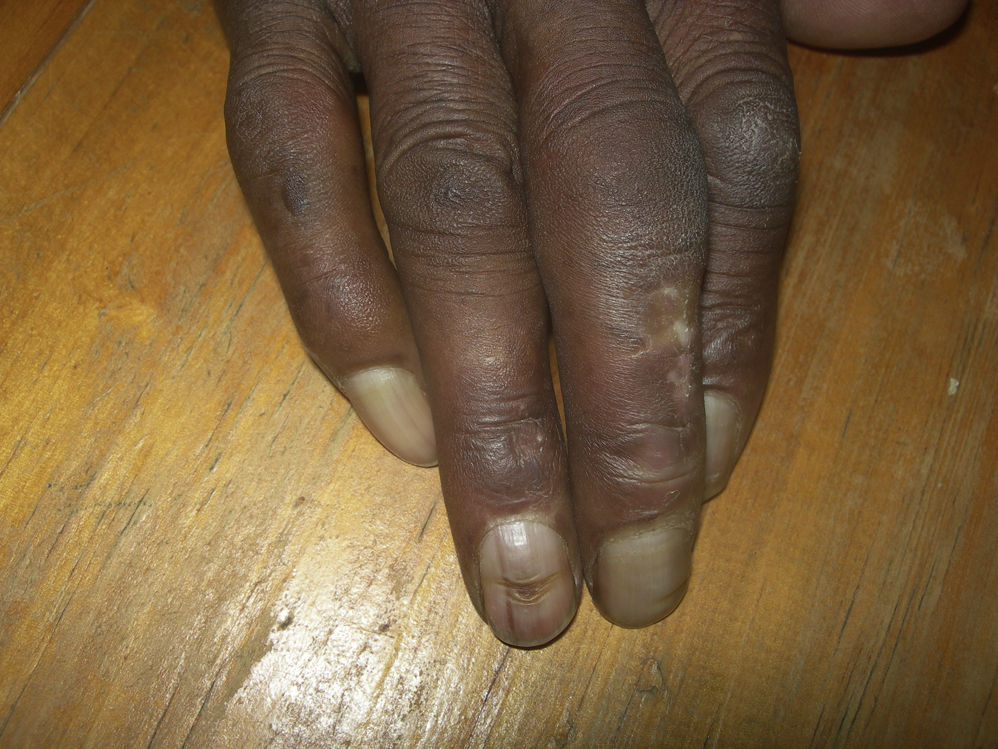
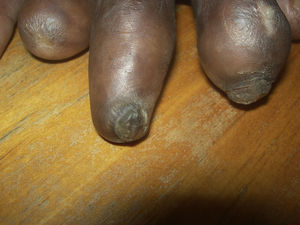
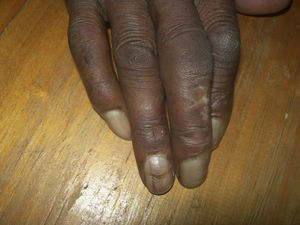
OnicogrifosisLa onicogrifosis (fig. 2) consiste en la presencia de una gran hipertrofia de la lámina ungueal que llega a adquirir la forma de un cuerno17. Suele aparecer como consecuencia de pequeños traumatismos repetidos sobre las uñas, como sucede en la onicauxis. Es más común en las uñas de los pies que en las de las manos, y aparece por un crecimiento más rápido de la matriz de la uña de un lado respecto del otro35.
En una serie de 20 pacientes recuperados de la lepra en Japón fue la alteración ungueal más frecuente36. En los pacientes con lepra en tratamiento se especula acerca de la posible implicación de la clofazimina en su desarrollo37.
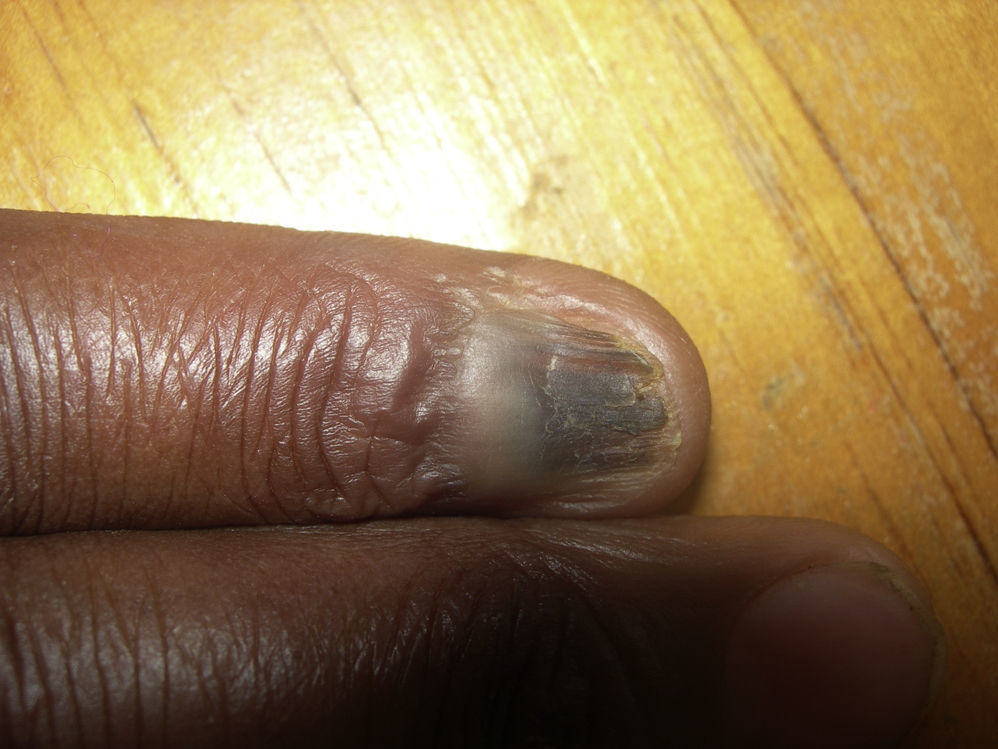
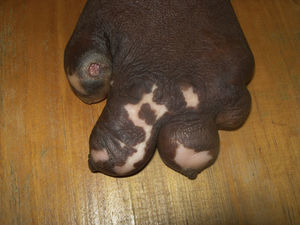
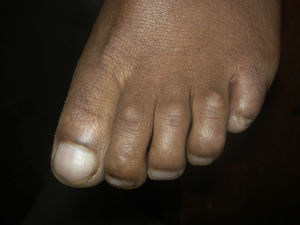
Pterigium unguis dorsalEl pterigium ungueal (pterigium unguis) (fig. 3) consiste en la invasión gradual del lecho de la uña por el pliegue proximal y la cutícula, lo que lleva a la fusión entre la cutícula, la lámina y el lecho38. En la lepra está relacionado con los traumatismos y/o la isquemia vascular de la matriz de la uña que ocurre en la angeítis obliterante y en la endarteritis de la leprorreacción tipo 239,40. No es una entidad frecuente, pero sí es una alteración muy característica21,22.
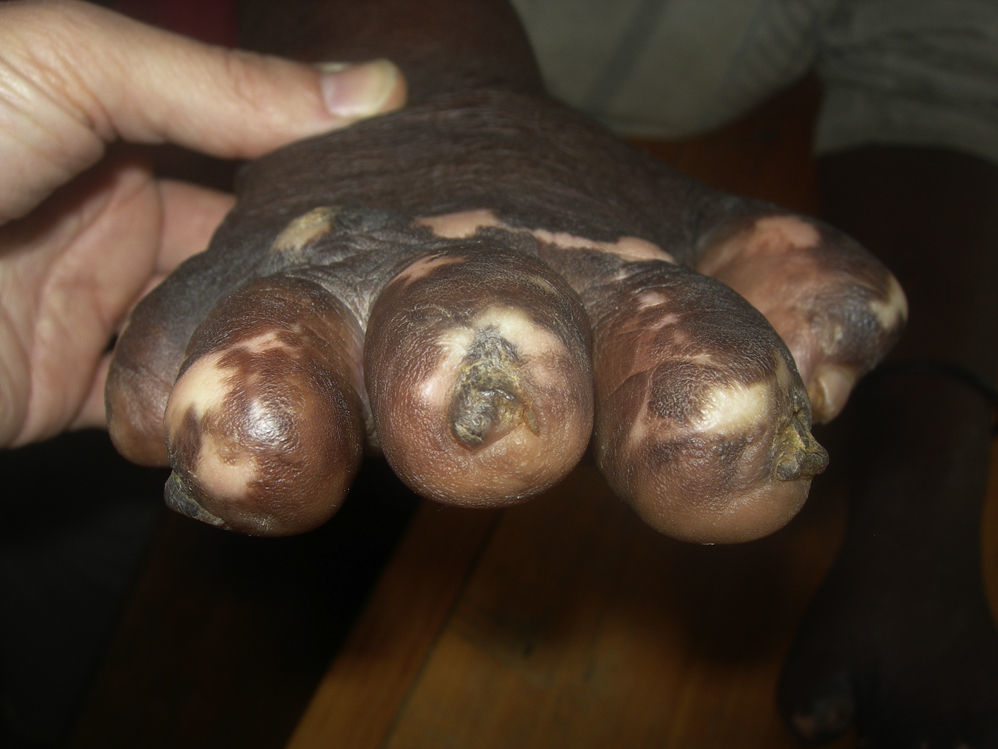
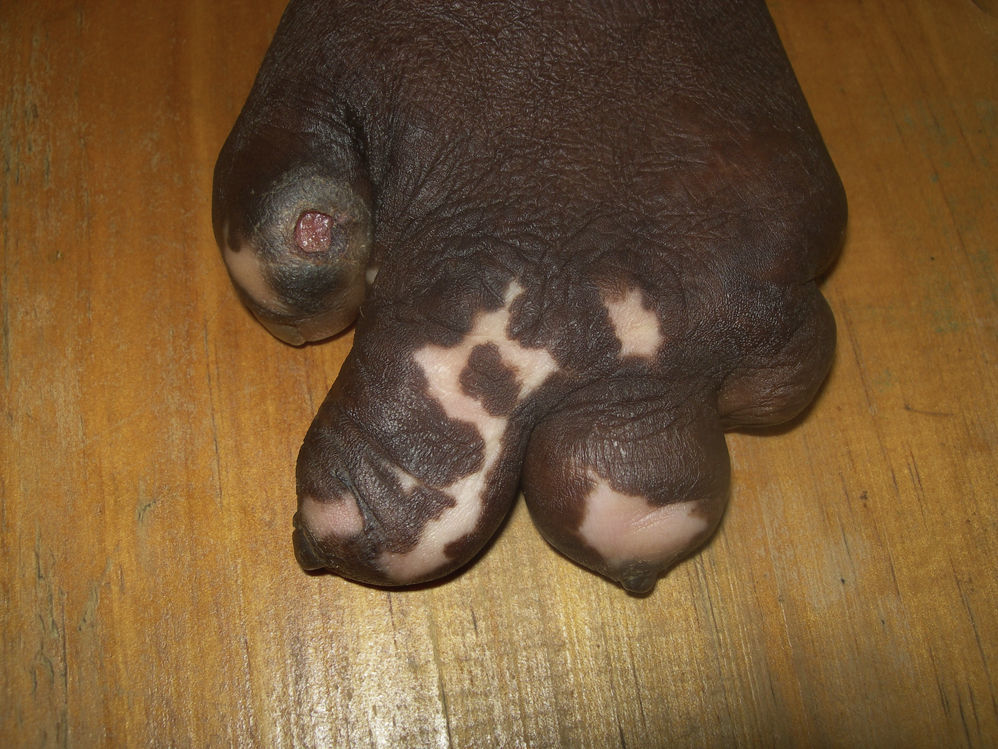
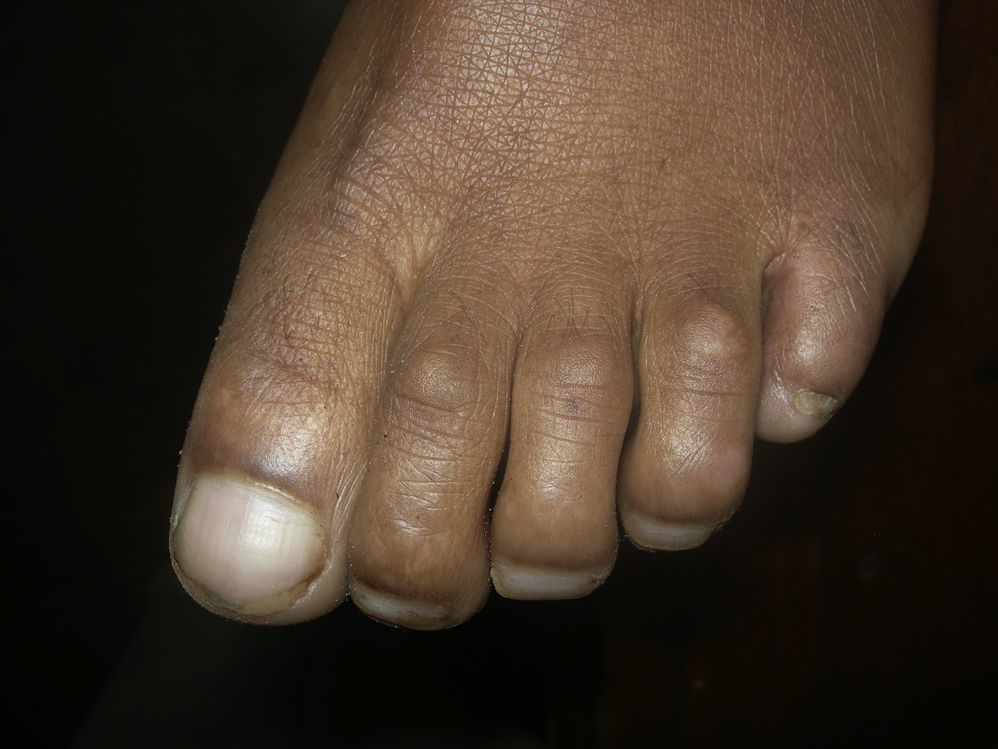
Uña ectópica u onicoheterotopiaLa uña ectópica u onicoheterotopia (fig. 4) aparece por traumatismos que llevan a la separación de una pequeña porción de la matriz ungueal. La destrucción subtotal de la matriz ungueal puede provocar pequeñas espículas por persistencia de su correspondiente matriz41. Es una entidad muy rara41, si bien en los pacientes con lepra, y como consecuencia de los continuos traumatismos, se puede ver con cierta frecuencia, en especial en pacientes con daño neuropático de larga evolución21,22.
La acrosteolisis y las lesiones unguealesEl término acrosteolisis hace referencia a la reabsorción distal de la falange. Es común en la lepra en estadios avanzados y aparece como consecuencia del daño neuropático, que conlleva engrosamiento de los nervios y trastornos motores, sensitivos y vasomotores42,43. La acrosteolisis también se favorece por los traumatismos repetidos, la isquemia que se produce en la endarteritis de la leprorreacción tipo 2, la osteoporosis difusa asociada a la atrofia testicular presente en la lepra, la infección secundaria que ocasiona osteomielitis, así como por el daño óseo directo debido a los granulomas leprosos específicos de la LL42,43. Los cambios iniciales en la radiografía de los dedos son unas bandas líticas transversales en la falange distal, y cuando el daño evoluciona esta reabsorción puede llegar a deformar progresivamente la falange distal, ocasionando la disfrofia ungueal22.
BraquioniquiaLa braquioniquia o microniquia consiste en la disminución de la longitud de la uña y aparece como consecuencia de la acrosteolisis y la subsiguiente acronecrosis de los tejidos del pulpejo de los dedos36.
Pseudoclubbing o uña en raquetaLa uña en raqueta o pseudoclubbing (fig. 5) aparece debido a la progresión de la regresión del pulpejo de los dedos o braquitelefalange, y consiste en el acortamiento y aumento de anchura de la uña. El pseudoclubbing y la braquioniquia son comunes en las braquidactilias y apoyan la hipótesis de Baran y Juhlin, en la que indican que la evolución de la uña depende del hueso subyacente25.
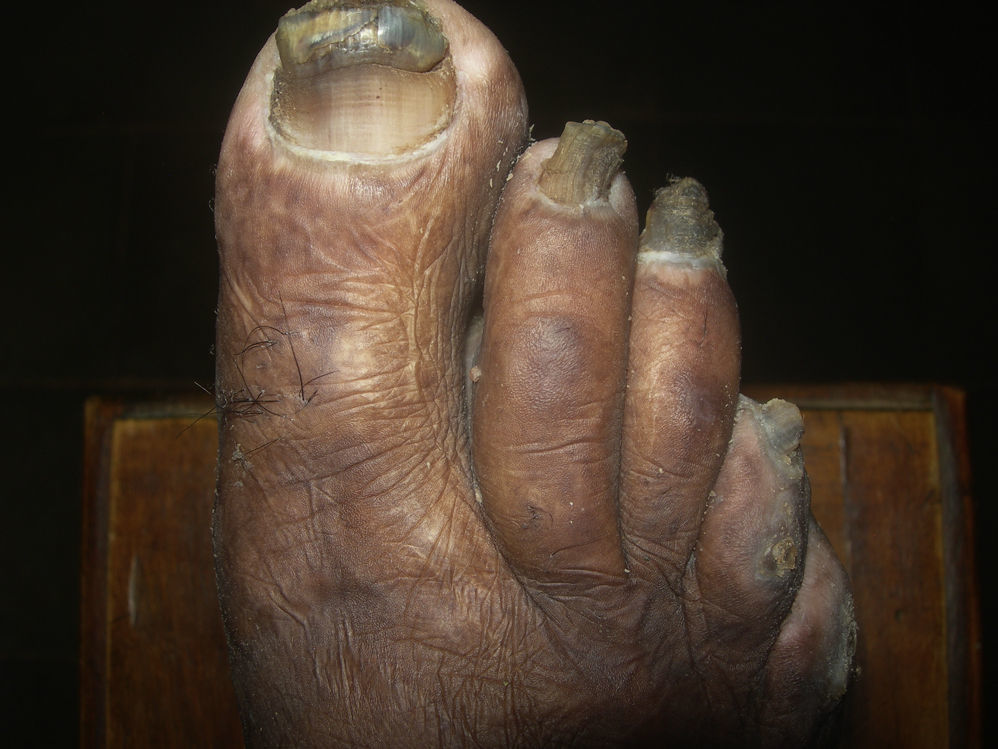
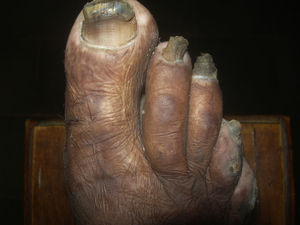
AnoniquiaLa ausencia de uña o anoniquia (fig. 6) generalmente es consecuencia de la progresión de la enfermedad y puede asociarse a la pérdida total de la falange distal. Durante este proceso las uñas se secan, se deslustran y se arrugan progresivamente antes de desparecer44. La anoniquia suele afectar a todas las uñas. En esta fase de mutilación la forma de las manos con anoniquia y ausencia de falanges se asemeja a la de las aletas de los peces (fig. 7).
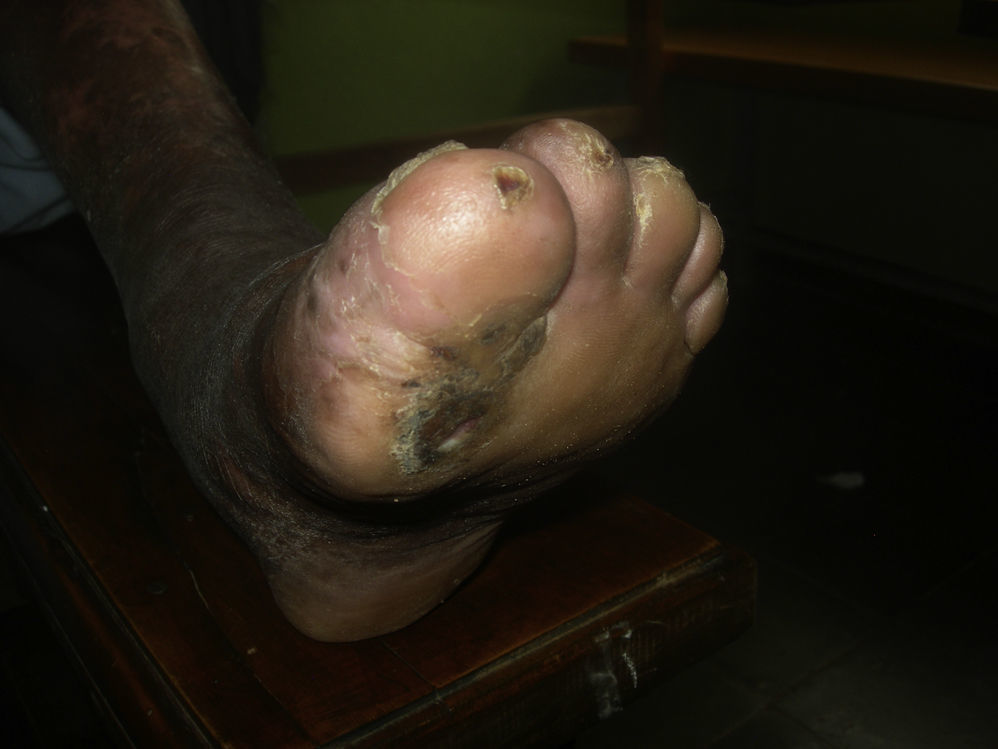
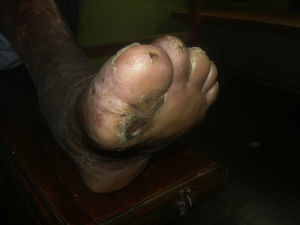
El mal perforante (fig. 8) es una ulceración indolora con tendencia a progresar en profundidad5. Se asocia al daño neuropático con pérdida de sensibilidad que aparece en los pacientes con lepra, y en los casos en los que la ulceración se presenta en la punta de los dedos la uña se ve afectada indirectamente.
Cambios en las uñas secundarios a infeccionesEn los pacientes leprosos son frecuentes las infecciones de las zonas distales de las extremidades tras inocentes traumatismos, que en muchas ocasiones el paciente no es capaz de percibir.
ParoniquiaLa paroniquia es la inflamación aguda de los pliegues periungueales que aparece con frecuencia como consecuencia directa o indirecta de traumatismos en la zona45. A continuación se añade una infección por Staphylococcus aureus y/o Streptococcus pyogenes. Estas infecciones bacterianas repetidas causan destrucción de la matriz de la uña, pérdida de la lámina y posteriormente cicatriz del lecho ungueal.
OnicomicosisLa onicomicosis es la infección ungueal por hongos46. Se ha observado en el 20-30% de los pacientes con lepra, según recoge Pardo-Castello y Pardo47. Sin embargo, en series más recientes la prevalencia es inferior al 5%21,22. Si se realizara una búsqueda más exhaustiva y protocolizada en los leprosos probablemente se diagnosticaría un mayor número de casos48. En la población general la onicomicosis tiene una prevalencia de aproximadamente un 2%48, lo que significa que es más común en los pacientes con lepra46,49.
La uña puede afectarse en el contexto de una tinea corporis y da lugar a la tinea unguium causada por dermatofitos (Trichopyton rubrum, Trichopyton mentagrophytes Trichopyton tonsurans, etc.) y en otras ocasiones por Candida albicans (candidiasis ungueal)46,48,49.
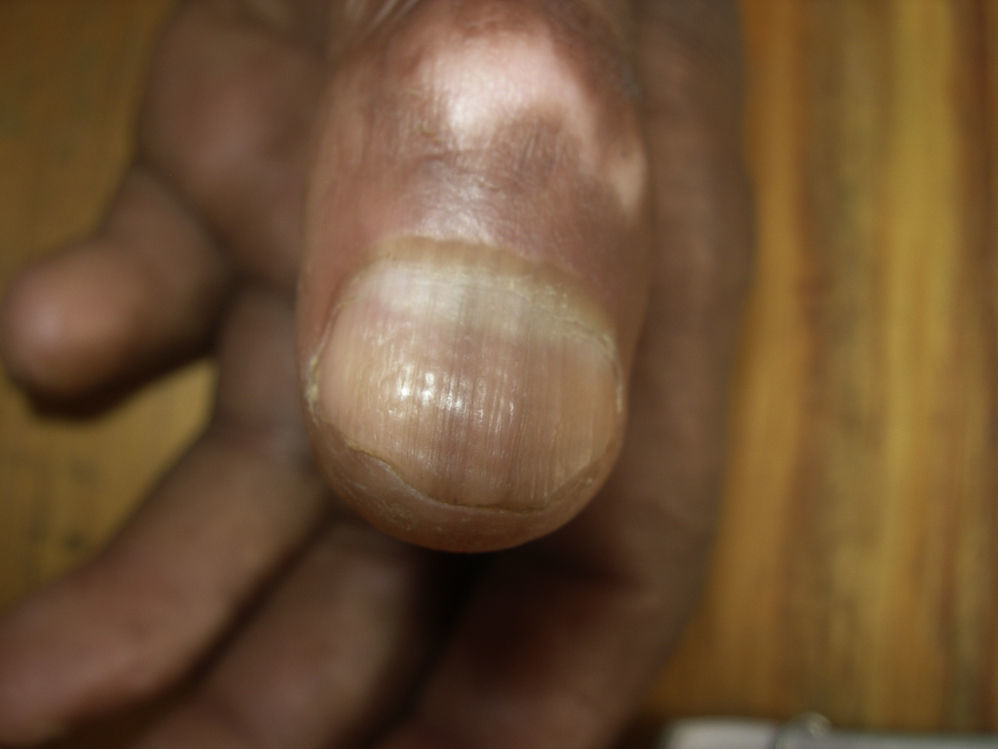
Otras alteraciones de las uñasEstrías longitudinales y melanoniquiaLa melanoniquia longitudinal (fig. 9) es una banda pigmentada que se extiende longitudinalmente desde la lúnula al borde libre del lecho ungueal50. Para Baran estas líneas melanóticas aparecen como consecuencia de la activación de los melanocitos de la matriz de la uña tras traumatismos repetidos51. La etiología es múltiple, y en nuestro entorno en lugar de pensar en lepra, generalmente habrá que relacionarlas con el consumo de fármacos como hidroxiurea, doxorrubicina o zidovudina, entre otros50. La melanoniquia longitudinal es la manifestación ungueal más frecuente en el trabajo de Kaur et al.22, seguida de las estrías longitudinales, que también ocupan el segundo lugar en la serie de El Darouti et al.23.
Pits o depresiones cupuliformesLos pits son defectos en forma de piqueteado de la superficie de la lámina ungueal, que aparecen debido a la presencia de paraqueratosis en la matriz proximal. Pueden tener una distribución uniforme e irregular en la uña. También se pueden presentar en la psoriasis, la alopecia areata y el liquen plano, entre otras entidades19. En la lepra pueden aparecer hasta en el 4% de los pacientes22.
Signo de la banderaEl signo de la bandera es una alteración del color de las uñas, que forma bandas horizontales de coloración blanquecina y rosada. Aparece como consecuencia de la vasculopatía presente en estos pacientes, y ha sido descrito recientemente en el trabajo de El Darouti et al.23 en el 15% de los pacientes con lepra y en el 5% de los pacientes diabéticos estudiados.
Pseudomacrolúnula o lúnula difusaEs una alteración precoz y característica de la lepra47. En ella se produce un avance distal de la lúnula, dando un aspecto blanco a la uña, por lo que también se la conoce como leuconiquia aparente. El color blanco desparece con la presión y no se desplaza con el crecimiento de la uña. En estos casos se mantiene la trasparencia de la lámina, siendo la matriz y la lámina normales. Esta alteración fue la que con más frecuencia encontraron El Darouti et al.23 en su serie de 118 pacientes.
Uñas de TerryLas uñas de Terry constituyen un tipo especial de macrolúnula, dando un aspecto blanco y opaco que llega hasta 1-2mm del borde distal, siendo la zona distal rosa o marrón17. Descrita por Terry en 1954 en un paciente con cirrosis hepática18, se presentó relacionada con la lepra en el año 1987 por Singh et al.52 en un paciente de la India. En el trabajo de El Darouti et al.23 hasta el 17% de los pacientes tenían esta alteración ungueal.
Leuconiquia verdaderaLa leuconiquia verdadera consiste en la coloración blanca de la uña por la pérdida de la transparencia de la lámina, debido a la existencia de células paraqueratósicas en su porción ventral. Estas alteraciones de la queratinización de la matriz ungueal distal son de origen traumático17,18.
Hapaloniquia y onicorrexisLa hapaloniquia (uñas blandas y frágiles) y la onicorrexis (uñas frágiles que se rompen con facilidad) pueden llevar a curvar las uñas sobre el pulpejo de los dedos. Sucede en antiguos leprosos36, es más frecuente en fases avanzadas y no son raras en la denominada mano de cangrejo21,53,54.
Líneas de Beau o líneas transversalesLas líneas de Beau son depresiones lineales, transversales y solitarias que crecen hacia fuera de la uña (fig. 10). Se presentan debido a un parón temporal en el crecimiento de la uña. Pueden aparecer después de una enfermedad o una lesión de la uña, asociadas a enfermedades graves, a alteraciones nutricionales, sobre todo de minerales como zinc y hierro, a medicamentos55 y también en los pacientes con lepra, debidas a la gravedad de los episodios de leprorreacción o al efecto del tratamiento con dapsona y/o clofacimina56,57.
Palidez de la uñaLa palidez de la uña (fig. 11), que puede aparecer en estos pacientes, es consecuencia de la anemia de la enfermedad crónica o por la hemólisis causada por la dapsona (metahemoglobinopatía) o por la insuficiencia vascular22,23.
ConclusiónComo conclusión podemos decir que los cambios de las uñas en los pacientes con lepra son muy variados y de origen muy diverso; de hecho son el reflejo de la extensa morbilidad que causa la infección por M. leprae. Pensamos que es de gran interés conocerlos, ya que como se ha ido viendo a lo largo de esta revisión estos cambios no solo tienen consecuencias en la forma y aspecto de las manos y los pies, sino que pueden afectar de manera determinante su funcionalidad y, en ocasiones, dar lugar a complicaciones importantes que pueden conducir a graves mutilaciones.
Podemos pensar que quizás no vayamos a enfrentarnos nunca o casi nunca a este tipo de patología, pero tanto si voluntariamente nos acercamos a estos enfermos como cooperantes como si ella se acerca a nosotros con las personas inmigrantes, será muy bueno para todos los médicos interesados conocer la patología ungueal, que en la mayoría de los textos y revisiones se trata, pero muy de soslayo. Esperamos que esta revisión sirva para comprender y ayudar a mejorar la calidad de vida de estos pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Queremos manifestar nuestro agradecimiento a las personas que trabajan día a día por la atención de los pacientes con lepra en el Hospital General Rural de Gambo, en especial al enfermero Deriba Lemma y al Superior de Gambo, el Sacerdote Renzo Meneghini, miembro del Instituto Misionero de la Consolata por su paciencia y ayuda, pues sin ellos no hubiera sido posible la realización de este trabajo.