Canarias es la puerta de entrada a la Unión Europea para miles de personas al año, muchas de estas llegan por mar en pateras. Las condiciones del viaje hacen que los migrantes presenten a su llegada cuadros clínicos complejos.
ObjetivoEvaluar las características de los pacientes atendidos en un hospital terciario tras un viaje en patera.
Material y métodosEstudio observacional retrospectivo transversal que incluye los pacientes migrantes tras viaje en patera que requirieron ingreso en el CHUNSC durante el año 2023. Se evalúan el circuito asistencial, las características epidemiológicas, clínicas y evolutivas.
ResultadosFueron atendidos en Urgencias 485 pacientes. Noventa y tres (19,2%) requirieron ingreso, 85 (91,4%) eran varones y la edad media de 23 años. La duración media del ingreso fue de 29 días. Veintidós pacientes (23,6%) ingresaron en la UCI durante 7,6 días de media.
Los cuadros clínicos más frecuentes fueron: anemia (73,1%) y rabdomiólisis (62,5%). 76 pacientes presentaron lesiones cutáneas (81,7%). Predominaron en piernas (68,4%), pies (67,1%) y glúteos y sacro (56,6%). Treinta y seis (38,7%) fueron intervenidos quirúrgicamente; se realizó desbridamiento de necrosis cutánea en 22, injerto cutáneo en 21 y amputaciones en 12.
Se obtuvieron 35 cultivos positivos en los que Staphylococcus aureus, Pseudomonas aeruginosa y Shewanella algae fueron los patógenos más frecuentemente aislados.
ConclusionesLas extremas condiciones del viaje en patera desencadenan cuadros complejos y graves, siendo las lesiones cutáneas y de partes blandas las que marcarán el pronóstico frecuentemente. Por lo que es necesario un manejo correcto de estos cuadros y las comorbilidades asociadas.
The Canary Islands (Spain) serve as the entry point to the European Union for thousands of people each year, many of whom arrive by sea in small boats known as “pateras”. The extreme conditions of the journey often result in complex clinical presentations upon arrival.
ObjectiveTo evaluate the characteristics of patients admitted to a tertiary referral center after a journey in a patera boat.
Materials and methodsWe conducted a retrospective cross-sectional observational study including migrant patients after a journey in a patera boat who required admission to CHUNSC during 2023. The study evaluates the care pathway and the patients’ epidemiological, clinical, and evolutionary characteristics.
ResultsA total of 484 patients were treated in the emergency department. A total of 93 (19.2%) required admission, the mean age was 23 years old, and 85 (91.4%) were men. The mean length of stay was 29 days. A total of 22 patients (23.6%) were admitted to the ICU for a mean 7.6 days.
The most common clinical conditions upon admission were anemia (73.1%) and rhabdomyolysis (62.5%). A total of 76 patients exhibited skin lesions (81.7%), predominantly on the legs (68.4%), feet (67.1%), and buttocks and sacrum (56.6%). A total of 36 (38.7%) underwent surgery; debridement of skin necrosis was performed in 22, skin grafts in 21, and amputations in 12.
A total of 35 positive cultures were obtained, with Staphylococcus aureus, Pseudomonas aeruginosa and Shewanella algae being the most frequently isolated pathogens.
ConclusionsThe extreme conditions of the journey in a patera lead to complex and severe clinical scenarios, with skin and soft tissue lesions often determining the prognosis. Therefore, it is essential to adequately manage these conditions and any associated comorbidities.
.
La migración es inherente a la naturaleza humana, y actualmente responde a la búsqueda de oportunidades laborales, reunificación familiar, evasión de conflictos y adaptación a los desafíos climáticos.
Canarias emerge como un punto estratégico de entrada a tres continentes: África, América y Europa. Desde su conquista hasta mediados del siglo XX, Canarias fue una sociedad exportadora de mano de obra. Sin embargo, a partir de los años 60 con el auge del turismo, los flujos migratorios se invirtieron1. La llegada de turistas mayoritariamente europeos ha crecido de manera imparable, alcanzando los 14 millones sólo en el año 20232.
Además de la inmigración regular, Canarias es la puerta de entrada de inmigración irregular desde la costa africana a través de unos barcos de pesca llamados pateras o cayucos. En 1994 llegó a Fuerteventura la primera embarcación de este tipo y desde entonces el flujo migratorio ha aumentado de manera intermitente hasta el año 2006 (crisis de las pateras) en el que llegaron 31.678 migrantes, segundo año con mayor llegada tras el año 2023, en el que alcanzaron nuestras costas un total de 39.910 personas3.
La ruta migratoria canaria se ha transformado en el año 2023. Mientras en 2022 los principales puntos de partida eran Marruecos y el Sáhara Occidental, ahora las embarcaciones salen desde Senegal y Gambia con destino a El Hierro y La Gomera. Son viajes de 1.000-1.500km, de unos 7 días de duración4 en embarcaciones precarias que han llegado a transportar hasta 320 personas5, en lo que se considera una de las rutas migratorias más mortíferas del mundo6.
Los migrantes, generalmente jóvenes y sanos7, se exponen a situaciones precarias durante el viaje: falta de comida y agua, inclemencias del tiempo, contacto con agua de mar estancada contaminada con combustible y desechos orgánicos y otras situaciones como inmovilidad prolongada, violencia, caídas al mar, maniobras de Valsalva por vómitos o gritos, etc.8. Y a su llegada presentan enfermedades secundarias a las características del viaje: deshidratación, hipoglucemia, hipotermia, rabdomiólisis, lesiones cutáneas, fracaso renal o infecciones9. Además, la salud de los migrantes enfrenta obstáculos como discriminación, barreras lingüísticas o socioeconómicas10.
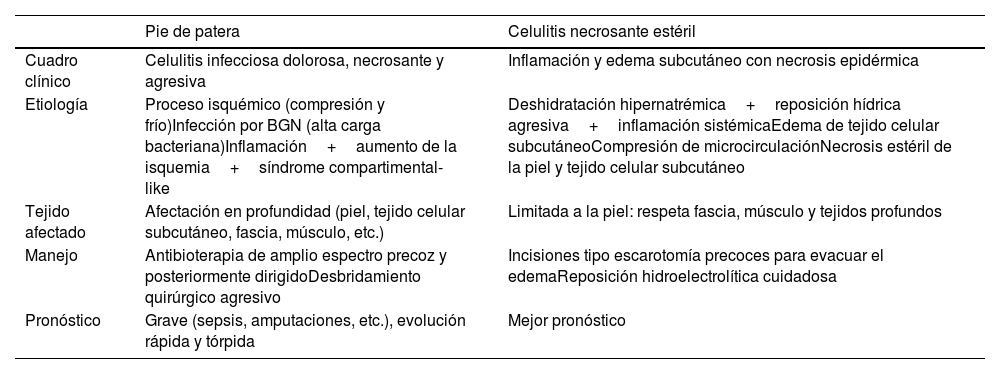
El daño cutáneo surge de la interacción entre diferentes factores: traumatismos contra la embarcación por el continuo oleaje, compresión debida a posiciones estáticas prolongadas, roce continuo de la piel con la ropa mojada, maceración por el contacto continuo con el agua, combustible11 y contacto con agentes infecciosos12. Se han descrito 2 síndromes cutáneos asociados al viaje: 1)pie de patera12, descrito como una celulitis infecciosa necrosante debido al contacto con el agua contaminada de la embarcación, que afecta en profundidad y que precisa frecuentemente manejo antibiótico y quirúrgico para su manejo, y 2)celulitis necrosante estéril13, edema estéril del tejido celular subcutáneo que afecta únicamente a la piel y que condiciona una necrosis limitada a la piel y tejido celular subcutáneo (tabla 1).
Comparativa de los 2 síndromes cutáneos asociados a viaje en patera propuestos
| Pie de patera | Celulitis necrosante estéril | |
|---|---|---|
| Cuadro clínico | Celulitis infecciosa dolorosa, necrosante y agresiva | Inflamación y edema subcutáneo con necrosis epidérmica |
| Etiología | Proceso isquémico (compresión y frío)Infección por BGN (alta carga bacteriana)Inflamación+aumento de la isquemia+síndrome compartimental-like | Deshidratación hipernatrémica+reposición hídrica agresiva+inflamación sistémicaEdema de tejido celular subcutáneoCompresión de microcirculaciónNecrosis estéril de la piel y tejido celular subcutáneo |
| Tejido afectado | Afectación en profundidad (piel, tejido celular subcutáneo, fascia, músculo, etc.) | Limitada a la piel: respeta fascia, músculo y tejidos profundos |
| Manejo | Antibioterapia de amplio espectro precoz y posteriormente dirigidoDesbridamiento quirúrgico agresivo | Incisiones tipo escarotomía precoces para evacuar el edemaReposición hidroelectrolítica cuidadosa |
| Pronóstico | Grave (sepsis, amputaciones, etc.), evolución rápida y tórpida | Mejor pronóstico |
Presentamos las características epidemiológicas, clínicas, quirúrgicas y evolutivas de 93 pacientes llegados a las costas canarias en patera e ingresados en nuestro centro y discutimos la fisiopatología y manejo de las lesiones cutáneas y de partes blandas.
Material y métodosEstudio observacional descriptivo transversal en el que se incluyeron los pacientes migrantes tras viaje por vía marítima irregular, atendidos en el Servicio de Urgencias del Complejo Hospitalario Universitario Nuestra Señora de Candelaria (CHUNSC), desde el 1 de enero al 31 de diciembre del 2023. De aquellos con valoración al ingreso hospitalario, se evaluaron las características epidemiológicas (edad, sexo, país de origen y días de viaje), diagnósticos principales al ingreso (acidosis metabólica, fracaso renal agudo, diabetes mellitus, anemia, disminución de nivel de conciencia o shock, deshidratación hipernatrémica, rabdomiólisis, afectación cutánea, defunción y otros), localización y descripción de lesiones cutáneas, indicación quirúrgica (tipo y número de intervenciones), microbiológicas (resultado del primer cultivo cutáneo positivo tomado durante los primeros 4 días del ingreso) y del ingreso (días de ingreso, servicios que participaron en la valoración de los pacientes, días de estancia en la UCI y necesidad de aminas). Los datos se recopilaron a partir las historias clínicas, analíticas e informes microbiológicos. Datos actualizados a fecha de 11 de mayo del 2024. Se realiza un análisis estadístico descriptivo calculando media y mediana, desviación típica y rango para las variables cuantitativas. El análisis estadístico se realizó con IBM SPSS Statistics (Versión 25.0: IBM Corp., 2017). Este estudio cumplió con los requisitos del CEIC local.
ResultadosEn el Servicio de Urgencias fueron atendidos 485 pacientes (409 hombres [84,3%]), con una edad media de 24 años (rango 0-60 años). Noventa y tres pacientes (19,2%) requirieron ingreso (85 hombres [91,4%]), con una edad media de 23 años, la duración media de la travesía fue 9 días (rango 6-20 días). Los orígenes fueron: Senegal (35,5%), Gambia (29,0%), Mali (4,3%), Guinea Conakry (3,2%) y Marruecos (2,1%); en un 25,8% no se recogió el origen.
La duración media del ingreso fue 29 días (rango 1-178 días). Los diferentes servicios que valoraron a los pacientes fueron: Medicina Interna 61 pacientes (65,5%), Cirugía Plástica 32 (34,4%), UCI 25 (26,9%), Traumatología 23 (24,7%), Pediatría 13 (14%), Cirugía Vascular 10 (10,7%), Cirugía General 7 (7,5%), Hematología, Neumología y Psiquiatría 5 (5,4%) pacientes, respectivamente; Nefrología, Cirugía Maxilofacial y Rehabilitación 4 (4,3%), respectivamente; Cardiología, Dermatología, Oftalmología, Neurología y Ginecología y Obstetricia 3 (3,2%), respectivamente; Urología, Neurofisiología y Cirugía Pediátrica 2 (2,1%), y Cirugía Torácica, Neurocirugía, Digestivo y Endocrinología 1 (1,1%). Las principales características clínicas se recogen en la tabla 2. Ningún paciente presentó VIH y 6 presentaron paludismo. Veintidós pacientes (23,6%) fueron ingresados en la UCI, precisando aminas 9 de ellos. Treinta y seis pacientes (38,7%) fueron intervenidos quirúrgicamente, siendo sometidos a una media de 1,68 intervenciones (rango 0-4). Cinco fueron intervenidos por perforación de víscera hueca.
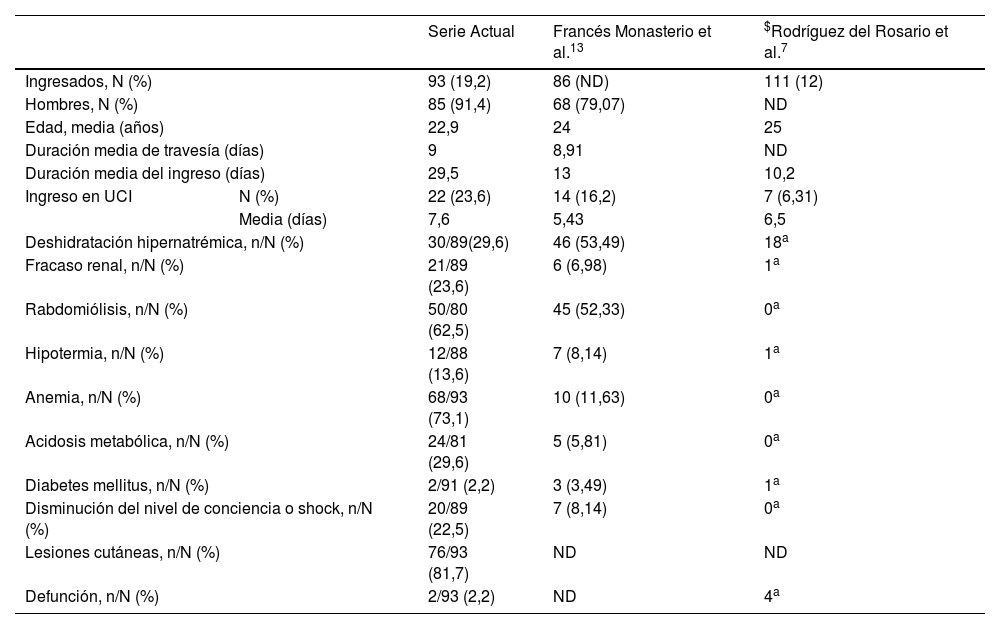
Comparativa de los resultados epidemiológicos, clínicos y evolutivos de los pacientes
| Serie Actual | Francés Monasterio et al.13 | $Rodríguez del Rosario et al.7 | ||
|---|---|---|---|---|
| Ingresados, N (%) | 93 (19,2) | 86 (ND) | 111 (12) | |
| Hombres, N (%) | 85 (91,4) | 68 (79,07) | ND | |
| Edad, media (años) | 22,9 | 24 | 25 | |
| Duración media de travesía (días) | 9 | 8,91 | ND | |
| Duración media del ingreso (días) | 29,5 | 13 | 10,2 | |
| Ingreso en UCI | N (%) | 22 (23,6) | 14 (16,2) | 7 (6,31) |
| Media (días) | 7,6 | 5,43 | 6,5 | |
| Deshidratación hipernatrémica, n/N (%) | 30/89(29,6) | 46 (53,49) | 18a | |
| Fracaso renal, n/N (%) | 21/89 (23,6) | 6 (6,98) | 1a | |
| Rabdomiólisis, n/N (%) | 50/80 (62,5) | 45 (52,33) | 0a | |
| Hipotermia, n/N (%) | 12/88 (13,6) | 7 (8,14) | 1a | |
| Anemia, n/N (%) | 68/93 (73,1) | 10 (11,63) | 0a | |
| Acidosis metabólica, n/N (%) | 24/81 (29,6) | 5 (5,81) | 0a | |
| Diabetes mellitus, n/N (%) | 2/91 (2,2) | 3 (3,49) | 1a | |
| Disminución del nivel de conciencia o shock, n/N (%) | 20/89 (22,5) | 7 (8,14) | 0a | |
| Lesiones cutáneas, n/N (%) | 76/93 (81,7) | ND | ND | |
| Defunción, n/N (%) | 2/93 (2,2) | ND | 4a | |
Los valores de variables cuantitativas de los estudios citados se muestran con más de un decimal si así consta en la publicación original.
ND: no disponible.
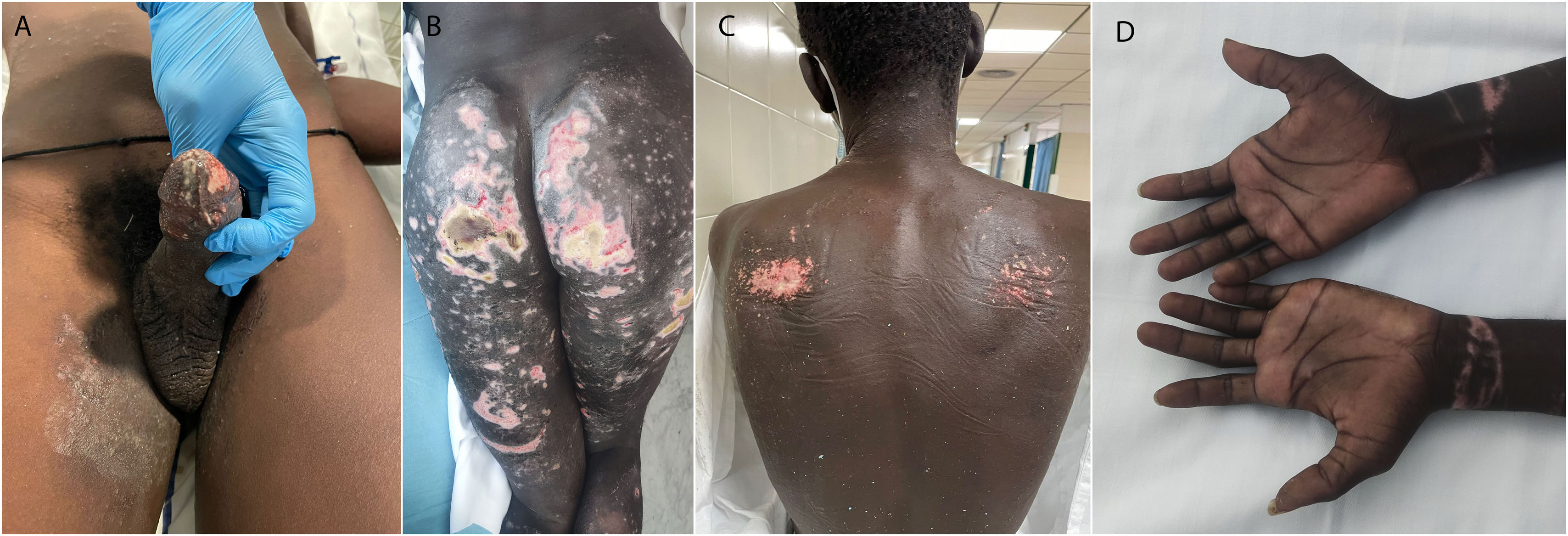
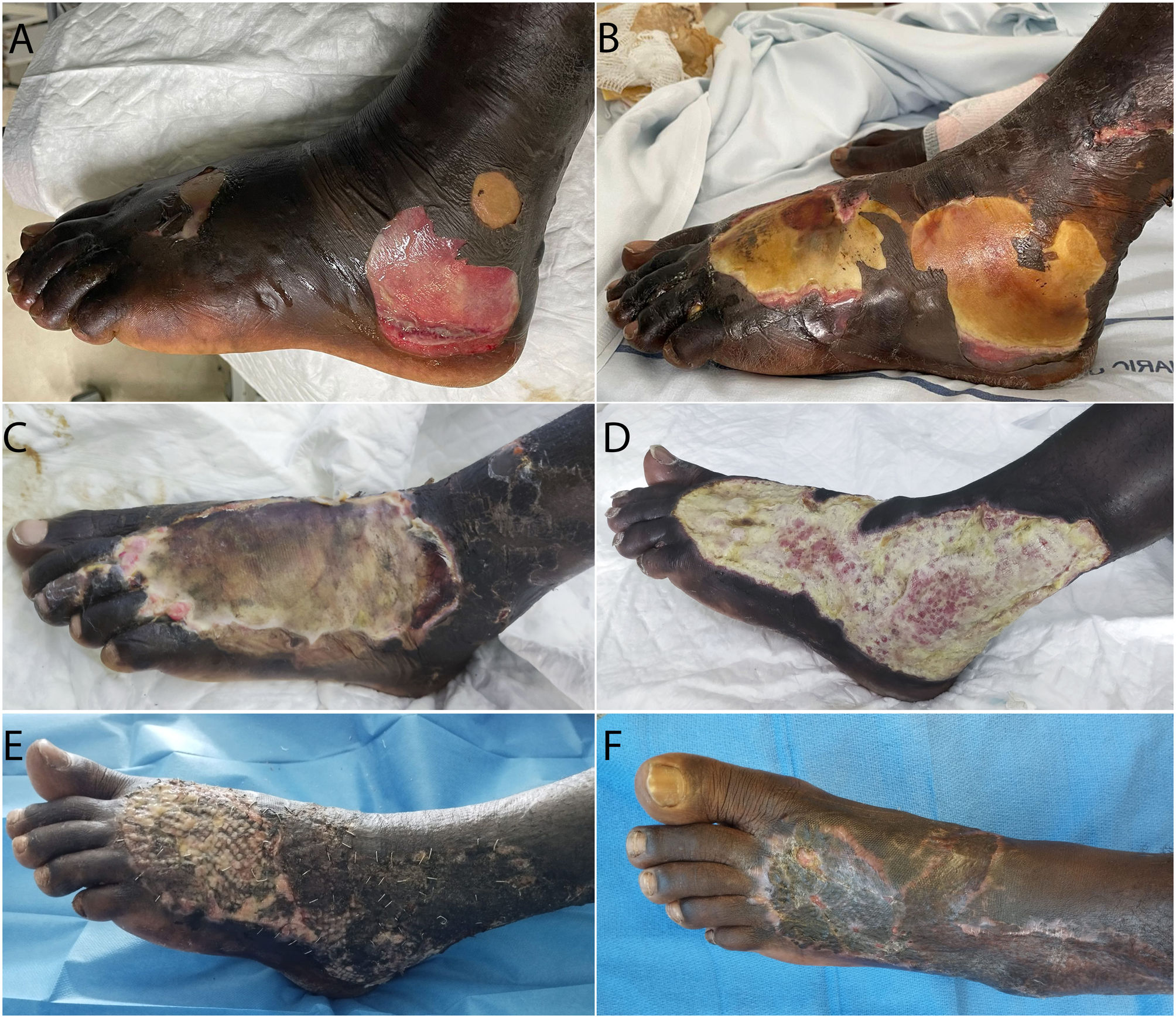
La afectación cutánea se describió en 76 pacientes (81,7%). En estos, las localizaciones anatómicas afectadas fueron piernas en 52 (68,4%) pacientes, pies en 51 (67,1%), glúteos y sacro en 43 (56,6%), brazos en 29 (38,2%), manos en 27 (35,5%), genitales en 21 (27,6%), tronco en 13 (17,1%) y cabeza y cuello en 8 (10,5%). Lo más frecuente fue la afectación de múltiples áreas: 14 (18,4%) pacientes presentaron afectación de un área, 15 (19,7%) de 2, 10 (13,2%) de 3, 20 (26,3%) de 4, 12 (15,8%) de 5, 5 (6,6%) de 6 áreas y ninguno de 7 u 8 áreas. Las lesiones cutáneas fueron heterogéneas y su presentación clínica variable a lo largo de la evolución. En área genital y tronco fueron frecuentes las erosiones y pérdidas de sustancia superficiales y de pequeño tamaño, posiblemente debido al roce continuo con la ropa mojada o la embarcación; este tipo de lesiones no solía implicar gravedad (fig. 1). En extremidades, principalmente inferiores y en fases tempranas, frecuentemente se observó edema que en ocasiones originaba ampollas. Estas evolucionaban a necrosis y posterior pérdida de sustancia con exposición de fascia muscular (fig. 2). También se observaron pérdidas de sustancia más profundas o extensas secundarias a traumatismos o presión. En muchas ocasiones, lesiones que parecían leves evolucionaban de manera tórpida afectando grandes superficies. También fue frecuente la necrosis digital distal (fig. 3). A menudo los pacientes se quejaban de dolor aun cuando la exploración era anodina.
Evolutivo de lesiones tipo pie de patera. A y B) Lesiones a la llegada con ampollas y pérdida posterior de epidermis. C y D) Placa necrótica establecida y tejido de granulación sobreinfectado subyacente (cultivo positivo: Staphylococcus aureus). E y F) Aspecto de las lesiones en el postoperatorio temprano y tardío.
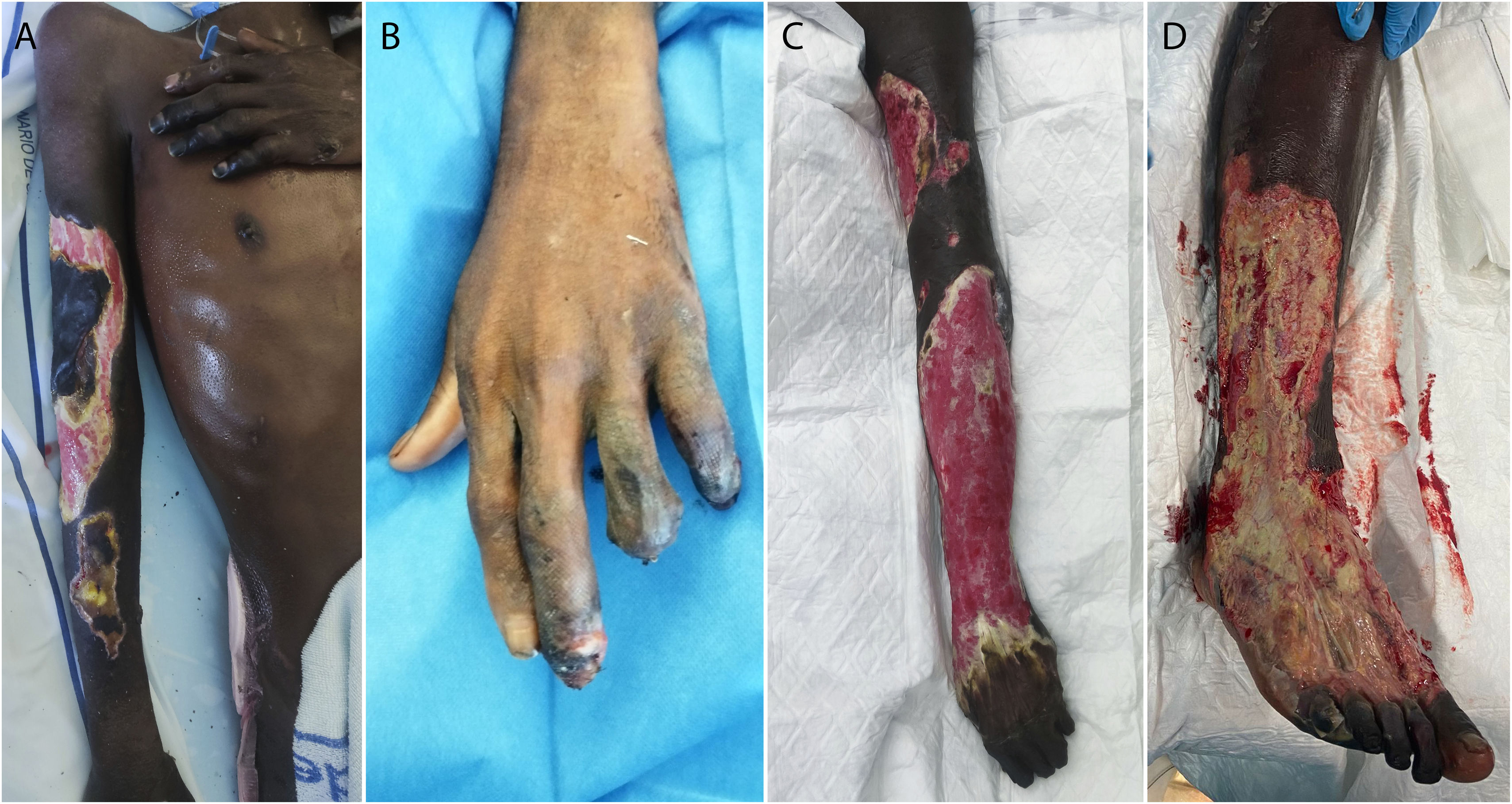
Imágenes clínicas de cuadros cutáneos graves asociado a viaje en patera. A y B) Paciente con gran superficie afecta y con necrosis digital distal en mano izquierda que fue amputada. C) Paciente con hemiplejia derecha por ictus isquémico tras viaje en patera y pérdida de sustancia extensa en miembro superior izquierdo y momificación en mano izquierda que fue amputada. D) Paciente con pérdida de sustancia en dorso de pie y zona pretibial derecha, con esfacelos e hipergranulación, además necrosis digital de dedos 2.°, 3.°, 4. y 5.°, posteriormente amputados.
De los 76 pacientes con lesiones cutáneas, 31 (40,8%) requirieron tratamiento quirúrgico de las mismas. Se practicó desbridamiento de necrosis cutánea en 22 pacientes (71,0%) y amputación en 12 (38,7%). De éstos últimos, la amputación estuvo limitada a uno o más dedos en 10 casos; en 2 se precisaron amputaciones más complejas. Para la cobertura se realizaron injertos cutáneos de piel parcial en 21 (67,7%) pacientes y 4 precisaron colgajos (12,9%). Las lesiones cutáneas de los 45 (59,2%) pacientes restantes se resolvieron con tratamiento conservador.
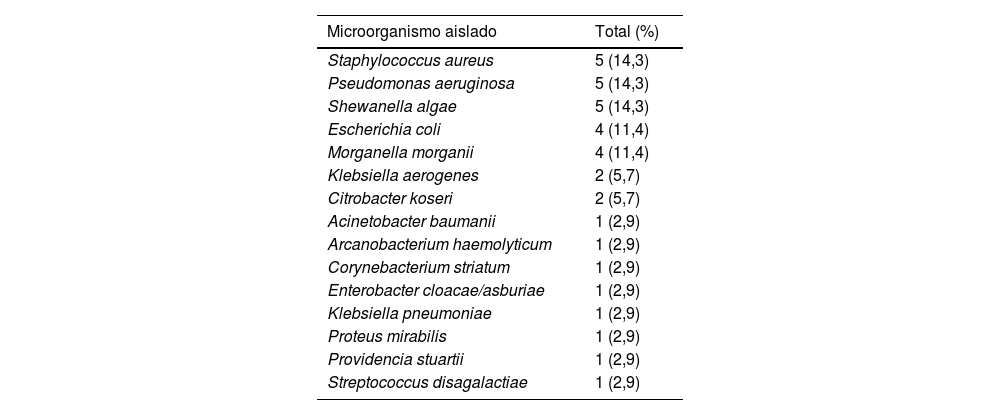
La tabla 3 muestra el resultado de 35 cultivos cutáneos positivos practicados durante los primeros 4 días de ingreso. Se obtuvo cultivos positivos en 21 de los 31 pacientes intervenidos quirúrgicamente (67,7%), en 18 de los 22 pacientes sometidos a desbridamiento (81,8%) y en 10 de los 12 amputados (83,3%).
Resultados del primer cultivo cutáneo de los pacientes en los 4 primeros días de ingreso
| Microorganismo aislado | Total (%) |
|---|---|
| Staphylococcus aureus | 5 (14,3) |
| Pseudomonas aeruginosa | 5 (14,3) |
| Shewanella algae | 5 (14,3) |
| Escherichia coli | 4 (11,4) |
| Morganella morganii | 4 (11,4) |
| Klebsiella aerogenes | 2 (5,7) |
| Citrobacter koseri | 2 (5,7) |
| Acinetobacter baumanii | 1 (2,9) |
| Arcanobacterium haemolyticum | 1 (2,9) |
| Corynebacterium striatum | 1 (2,9) |
| Enterobacter cloacae/asburiae | 1 (2,9) |
| Klebsiella pneumoniae | 1 (2,9) |
| Proteus mirabilis | 1 (2,9) |
| Providencia stuartii | 1 (2,9) |
| Streptococcus disagalactiae | 1 (2,9) |
La mayoría de la población estudiada proviene de países al sur de Marruecos, probablemente en relación con los puntos de partida más meridionales que se están dando en el movimiento migratorio actual14. Esta travesía es más larga, en distancia y duración, y por tanto los migrantes son más susceptibles a desarrollar enfermedades. Se han establecido una serie de factores de riesgo de empeoramiento clínico tras la llegada asociados a la travesía: algún fallecido en el viaje, travesía de ≥ 4 días,> 24 h sin agua, gran número de personas con regular o mal estado general, heridas múltiples o numerosos migrantes de la misma embarcación derivados al hospital15.
La tabla 2 compara las características de la presente serie con las otras 2 series publicadas hasta el momento, mostrando características epidemiológicas y duración de la travesía similares. En nuestro estudio, la duración media del ingreso duplicó la de los estudios previos; la proporción de pacientes ingresados en UCI y la duración media de la estancia en este servicio también fue superior.
La mayor gravedad clínica de los pacientes y mayor duración de los ingresos observadas podría deberse a las rutas más largas actuales14, embarcaciones más sobrecargadas5 y a una sobrecarga asistencial ya mermada tras la pandemia de COVID-19 en un año récord de llegadas, lo que generaría cuellos de botella en la atención sanitaria.
Las alteraciones sistémicas al ingreso fueron la norma, y la mayoría de estas se registraron en mayor proporción que en series previas. La hipotermia y la hipoglucemia son las 2 causas más comunes de atención médica a la llegada9. Sin embargo, observamos como su diagnóstico al ingreso hospitalario es menos frecuente7 (tabla 2). A nivel infeccioso, se detectaron 6 casos de paludismo y ningún paciente presentó infección por VIH. Mientras que Francés Monasterio et al.13 y Rodríguez del Rosario et al.7 detectaron 1 y 1, y 38 y 0, respectivamente.
Las lesiones cutáneas se registraron en el 81,7% de las historias clínicas, aunque es probable que aquellas más leves pasen desapercibidas y el número real sea mayor. Es frecuente la afectación de múltiples localizaciones, principalmente los miembros inferiores y espalda baja como ya mostraron estudios previos12,13. Un estudio realizado en Andalucía11 mostró que los problemas de salud más prevalentes fueron los dermatológicos (24,7%), más en miembros inferiores que superiores, siendo en su mayoría superficiales y leves. En otro estudio16 que evaluó los problemas de salud de los tripulantes de un barco a la deriva tras 14 días en Somalia, el 25,5% presentaba afectación cutánea, principalmente en miembros inferiores y múltiples localizaciones.
Al igual que en los estudios previos12,13, la necesidad de desbridamiento de necrosis o amputación fue alta, precisando en muchas ocasiones cobertura cutánea posterior, principalmente mediante injertos de piel parcial.
Diferentes bacterias se han visto implicadas en la patogenia de la afectación de piel y partes blandas en estas poblaciones12,16-18: Shewanella spp.19, Escherichia coli (E. coli), Morganella morganii, Moraxella, Pseudomonas aeruginosa (P. aeruginosa), Enterobacter, Streptococcus, Staphylococcus, Vibrio spp., etc. En nuestra serie, se estudian muestras de origen cutáneo obtenidas durante los 4 primeros días del ingreso para evitar incluir infecciones adquiridas en medio hospitalario (tabla 3). A pesar de las posibles limitaciones, parece confirmarse el papel que pueden tener Staphylococcus aureus (S. aureus), Shewanella algae, E. coli y P. aeruginosa, en la patogenia de este cuadro y que los tratamientos antibióticos empíricos deberían cubrir estas bacterias.
Hasta el momento se han descrito dos síndromes de piel y partes blandas asociados al viaje en patera (tabla 1). El «pie de patera», propuesto a partir de una serie de 7 pacientes, consiste en una celulitis infecciosa que afecta a miembros inferiores, potencialmente nescrosante y agresiva, producida por bacterias gramnegativas (S. algae, entre otras) presentes en el agua contaminada. Un mecanismo isquémico compresivo facilitaría la afectación en profundidad. La baja distensibilidad cutánea debido al edema y la propia de pieles negras, actuarían como agravantes del cuadro con un mecanismo tipo síndrome compartimental17. Los autores proponen la necesidad de un manejo antibiótico y quirúrgico precoz y agresivo para limitar la evolución del cuadro, que en ocasiones precisa de amputaciones para control del mismo.
Sin embargo, es posible que la isquemia de tejidos profundos, la necrosis distal y amputaciones puedan ocurrir en ausencia de infección mediante la interacción de diferentes fenómenos: síndrome de inmersión (la inmovilidad y la desnutrición son factores predisponentes20), síndrome de aplastamiento, traumatismos directos, reperfusión o hipercoagulabilidad21. En este sentido, en el 59,2% de los pacientes no fue necesario el manejo quirúrgico para la resolución de las mismas y el síndrome compartimental fue infrecuente. Es posible que la piel oscura como factor de riesgo12, sea más bien un factor de confusión, ya que es esta población la que normalmente cubre rutas más largas y en consecuencia llega en peores condiciones.
La celulitis necrosante estéril se presenta como un edema masivo y doloroso que afecta a piel y tejido celular subcutáneo. El edema estaría producido por un efecto osmótico derivado de la ingesta y contacto con agua marina y por una corrección agresiva de la deshidratación hipernatrémica; este colapsaría los capilares cutáneos y produciría una necrosis secundaria sin afectar más allá de la fascia muscular. Se sugiere que una corrección hidroelectrolítica cuidadosa y una intervención quirúrgica precoz mediante incisiones tipo escarotomía podría evacuar el edema y frenar la progresión del cuadro.
Sin embargo, en nuestra experiencia, la ingesta de agua marina es poco frecuente y el contacto directo con agua no explicaría el cuadro en miembros superiores. La inflamación sistémica, los traumatismos, la isquemia-reperfusión y la infección o colonización bacteriana, atenuada por el tratamiento antibiótico empírico podrían desempeñar un papel importante en el edema localizado y la necrosis posterior.
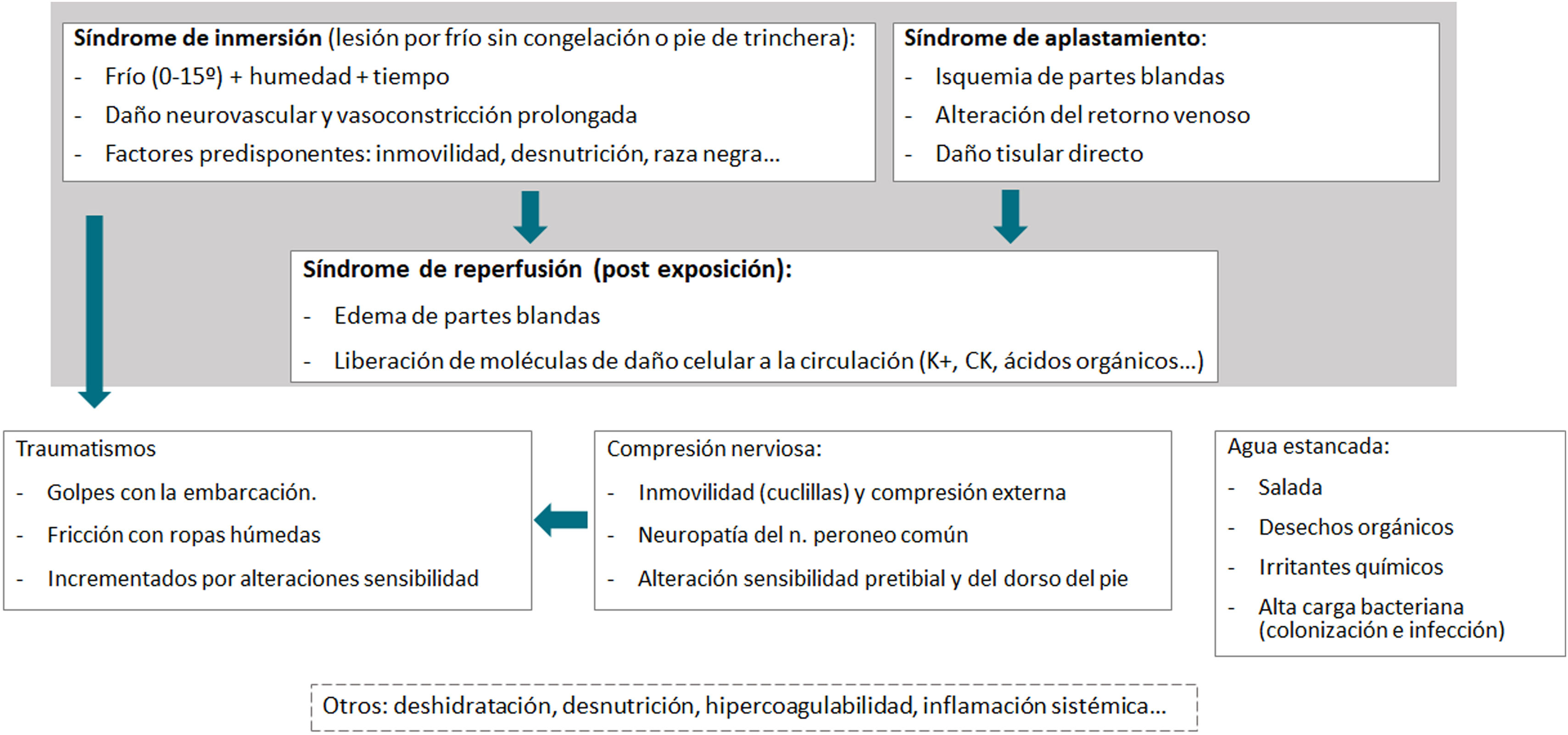
La evidencia que respalda a ambos síndromes descritos es limitada y es probable que nos encontremos ante un síndrome cutáneo y de partes blandas asociado al viaje en patera (fig. 4). Un espectro en el que la forma más grave serían las fases evolucionadas del pie de patera y las formas más leves responderían a antibioterapia o serían autolimitadas
Propuesta fisiopatológica del síndrome cutáneo y de partes blandas asociado al viaje en patera. La lesión por frío sin congelación (síndrome de inmersión o pie de trinchera), en el que la exposición prolongada a temperaturas entre 0-15°C y humedad ocasionarían un daño neurovascular, así como una vasoconstricción sostenida; el cansancio, la desnutrición, la deshidratación, la inmovilidad y la ascendencia afro-caribeña son factores predisponentes para este cuadro. El síndrome de aplastamiento, produciría isquemia de partes blandas, daño tisular directo y alteraciones en el retorno venoso. Posteriormente, se produciría la reperfusión de las áreas previamente hipoperfundidas, desencadenando un edema de partes blandas y liberación a la circulación sistémica de moléculas de daño celular, agravando el cuadro. Los traumatismos causados por el oleaje y la fricción con la ropa y la embarcación producirían lesiones en la piel, pudiendo ser exacerbadas por la alteración sensorial asociada al frío y neuropatías periféricas. La compresión del nervio peroneo común, típicamente asociada con posiciones prolongadas de cuclillas o compresiones externas, sería otro factor relevante. Esta compresión explicaría, en parte, las lesiones observadas en la región pretibial y en el dorso del pie. El fondo de la embarcación contiene agua salada estancada, desechos orgánicos, irritantes químicos y una alta carga bacteriana favoreciendo la colonización e infección. Otros factores implicados en el cuadro serían la desnutrición y deshidratación, la inflamación sistémica o la hipercoagulabilidad.
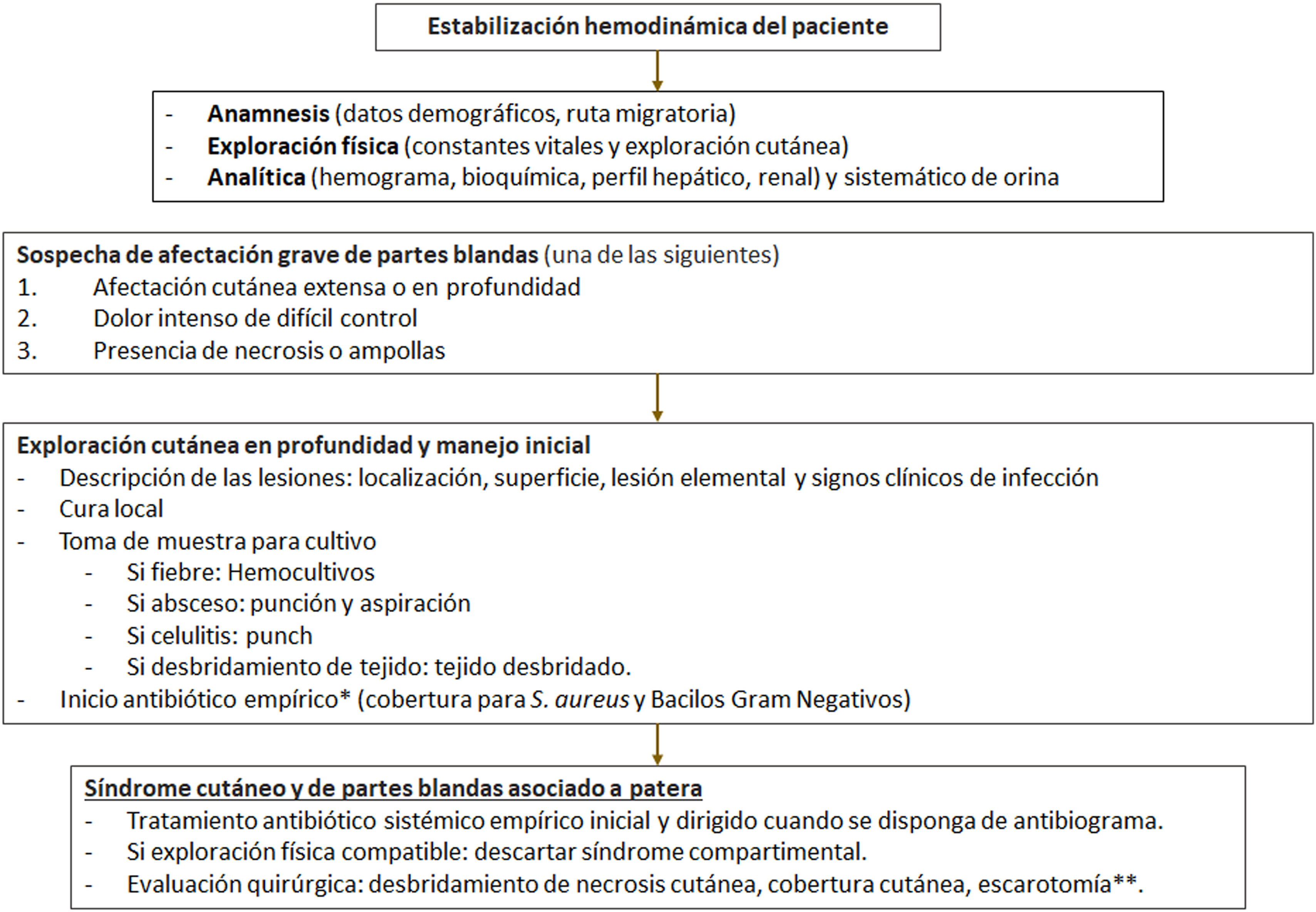
Ante la sospecha de un cuadro de infección de piel y partes blandas es necesario realizar un manejo precoz, con un apropiado manejo de las comorbilidades, toma de cultivos sistemática y cobertura antibiótica (fig. 5). Se recomendaría una antibioterapia empírica de amplio espectro cubriendo S. aureus y bacterias gramnegativas, incluyendo Pseudomonas; además, por la relación con un entorno marino, se debería considerar la cobertura de Shewanella spp. y de Vibrio spp.22, aunque no se hayan reportado casos de este último en nuestra serie.
Propuesta de algoritmo de manejo hospitalario de lesiones cutáneas y de partes blandas tras la llegada en patera.
* En pacientes que requieran hospitalización, conviene considerar la cobertura de Staphylococcus aureus, bacterias gramnegativas, incluidas Pseudomonas aeruginosa y Shewanella, y Vibrio spp., por lo que sería razonable la cobertura con antibióticos de amplio espectro que incluyan antipseudomónicos y la adición de doxiciclina.
** El papel de las incisiones tipo escarotomía ha sido propuesto por algunos autores13 para frenar la progresión del edema de cutáneo y tejido celular subcutáneo sin criterios de infección, sin embargo, su utilidad no ha sido demostrada.
Se debe prestar atención al dolor que con frecuencia refieren los pacientes sin lesiones cutáneas significativas. Este podría explicarse por contusiones o por una necrosis incipiente, camuflados por la dificultad que implica la exploración de la piel negra. El papel de las incisiones tipo escarotomía es controvertido y debería evaluarse en próximos estudios.
Un trabajo evaluó la carga hospitalaria por servicios7; obteniendo resultados relativamente similares a los nuestros: de las 111 altas, 65 fueron por parte de Medicina Interna, 16 por Traumatología y 7 por Medicina Intensiva. Sin embargo, solo 1 por Cirugía Plástica. Resulta fundamental la cooperación entre los diferentes servicios que, dada la transversalidad de los cuadros clínicos, valoran a los pacientes (tabla 2).
LimitacionesLas limitaciones fundamentales del estudio derivan de su naturaleza retrospectiva, de la dificultad en la asistencia a la población de estudio (barreras idiomáticas y fototipo), de la modificación de la clínica tras tratamientos empíricos instaurados a la llegada a tierra, de la falta de sistematización de la asistencia a este contingente ocasionalmente masivo de pacientes, y de la subestimación de los cuadros sistémicos y dermatológicos que no requirieron ingreso y que, por lo tanto, no fueron incluidos en el presente estudio.
ConclusionesLa heterogeneidad clínica de estos pacientes y el desconocimiento sobre su manejo óptimo condiciona ingresos prolongados y ocasionales consecuencias graves. Nos encontramos en su mayoría ante varones jóvenes sanos que a su llegada presentan un cuadro de anemia, deshidratación, rabdomiólisis, fracaso renal y lesiones cutáneas complejas que con frecuencia son las que marcan el pronóstico.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.