La dermatitis de contacto es uno de los motivos de consulta más frecuentes en Dermatología. Sin embargo, la realización de pruebas complementarias, especialmente las pruebas epicutáneas de contacto, puede ser menospreciada por el dermatólogo general. Idealmente la realización de pruebas epicutáneas se debiera realizar en Unidades de referencia de Alergia Cutánea, especialmente en eccemas que delimiten la figura de un contactante, eccemas agudos graves, eccemas crónicos persistentes y los localizados en párpados, área genital o alrededor de úlceras venosas. La eccematización de lesiones cutáneas previas, o la localización atípica de lesiones eccematosas en enfermos diagnosticados de eccemas endógenos también debieran ser estudiadas. Finalmente, aquellas dermatitis catalogadas como enfermedad profesional son manejadas más óptimamente por la mutua laboral propia del trabajador.
Contact dermatitis is one of the most common reasons for consultation in dermatology. However, general dermatologists do not always appreciate the importance of patch testing. These tests should ideally be performed in specialist skin allergy units, most importantly in cases suggestive of contact dermatitis, severe acute dermatitis, chronic persistent dermatitis, and dermatitis affecting the eyelids, genital region or adjacent to venous ulcers. Eczematous changes in pre-existing skin lesions or lesions at atypical sites in patients diagnosed with atopic eczema should also be investigated. Finally, cases diagnosed as occupational dermatitis can be best managed by the workers’ health insurance scheme.
El eccema es un cuadro clínico que, en términos generales, se puede clasificar en endógeno y exógeno. Este último, a su vez, en otros dos subgrupos: el eccema de contacto irritativo y el eccema de contacto alérgico. El manejo clínico de estos tres grupos es muy diferente, y se necesita realizar pruebas epicutáneas para obtener un dato objetivo que niegue o confirme el diagnóstico de dermatitis alérgica de contacto. Sin embargo, la realización de pruebas epicutáneas puede ser considerada como un método engorroso para el paciente y para el médico1–3. Aunque desde un punto de vista epidemiológico la eficacia y la eficiencia de la realización de pruebas epicutáneas de contacto están claramente demostradas4,5, el dermatólogo clínico se encuentra con pacientes que presentan lesiones eccematosas sobre las cuales surge la duda de si merece la pena la realización de estas pruebas6. Sabiendo que las dermatitis de contacto suponen un 4-7% de los pacientes tratados por los dermatólogos7 el presente trabajo marca las pautas necesarias para poder actuar de forma idónea en determinadas situaciones.
Criterio de interés y criterio de beneficioLa realización de pruebas epicutáneas de contacto, o la derivación de un paciente a otro colega para realizar este estudio, es un acto médico y como tal debe guiarse por el criterio de beneficio para el enfermo. Beneficiar, significa según el Diccionario de la Real Academia Española «hacer bien»8, lo cual no siempre coincide con el interés del enfermo, del médico o de los gestores sanitarios. Si bien lo habitual es que los intereses de estas tres partes coincidan, esto, especialmente en el ambiente laboral, no siempre es así. Existen pacientes que obtienen ganancia de su proceso a través de bajas médicas o, que por el contrario, insisten en permanecer en su ámbito laboral hasta alcanzar una determinada antigüedad que les garantice una pensión adecuada al retirarse. Puede haber intereses empresariales o de mutuas laborales, y puede haber interés médico en engrosar la demanda de una Unidad de Dermatitis de Contacto, o en minimizar la necesidad de esta, eludiendo estudios complementarios en los pacientes diagnosticados de eccema. Ante todas estas situaciones debe primar el criterio de beneficio para el enfermo, y no el de interés de los gestores, médicos ni del propio enfermo. Para clarificar el criterio de beneficio pongamos un ejemplo. Por anamnesis sospechamos que una paciente puede estar sensibilizada al níquel u otros metales ¿deberíamos remitirla para estudio a la consulta de alergia cutánea? Debemos aplicar el criterio de beneficio para la enferma. En un extremo estaría la paciente que consulta por otro motivo y que en sus antecedentes personales se encuentra la intolerancia a la bisutería. ¿La paciente obtendrá un beneficio relevante si se le realizan pruebas epicutáneas? El otro caso extremo es el de la paciente con intolerancia a bisutería a la que le van a colocar una prótesis metálica de rodilla. Aunque sea muy improbable que la paciente reaccione con los metales de la aleación de la prótesis, en caso de estar sensibilizada el perjuicio sería tan grande que merece la pena objetivar a qué metales es alérgica9.
La legislación española divide las enfermedades en comunes y profesionales, determinando claramente en el Boletín Oficial del Estado que «(…) la entidad gestora o colaboradora que asuma la protección de las contingencias profesionales elaborará y tramitará el parte de enfermedad profesional correspondiente (…)»10. Según lo anterior el beneficio que obtiene el paciente, en términos de optimización del puesto de trabajo y posibles futuras compensaciones, se ajustará más a la legalidad actual si ya desde el principio es seguido por el dermatólogo de la mutua laboral, que debiera remitir al trabajador a la Unidad de Alergia Cutánea según los criterios clínicos discutidos en este trabajo. Existen situaciones (trabajadores en paro y regímenes especiales) en los cuales el trabajador no se encuentra cubierto por una mutua laboral, siendo en estos casos estudiado por las Unidades de Alergia Cutánea del Sistema Nacional de Salud10.
Con una estructura mínima, la realización técnica de pruebas epicutáneas es relativamente sencilla, y se corre el riesgo de focalizar la dermatitis de contacto en la realización de las pruebas y no en resolver el problema al enfermo. Resultaría absurdo que el «beneficio» que obtuviese un paciente, después de haber soportado dos días unos parches, sin lavarse la espalda durante cinco, fuera solamente obtener unas hojas informativas genéricas que prohíben el contacto con determinadas sustancias que, en muchas ocasiones, son incomprensibles para el paciente. Siguiendo con el criterio de beneficio, al final del estudio de la posible dermatitis de contacto el paciente debiera obtener un informe clínico en el que se establezca un diagnóstico (eccema alérgico de contacto, dermatitis irritativa, eccema dishidrótico, etc.), se describan las pruebas complementarias realizadas y se estime la relevancia de las pruebas positivas que presenta el paciente. Asimismo debemos tener en cuenta que la parte de la información que más perdurará en el paciente es la que se le otorga de forma verbal durante la entrevista11. Para determinar la relevancia de las pruebas positivas (presente, pasada o desconocida) puede ser necesaria una labor detectivesca, que exige un entrenamiento y una actualización del dermatólogo que la realiza3,12–14. En el ámbito de la sanidad pública española es mejor remitir a los pacientes a Servicios de Dermatología con Unidades de Alergia Cutánea con responsables puestos al día, un personal entrenado, material adecuado con las baterías de haptenos necesarias y posibilidad de realización de pruebas fotoalérgicas2,3,6,15. Además de la labor puramente asistencial, estas unidades pueden realizar estudios epidemiológicos y científicos que permitan el avance en esta disciplina16. Sin embargo, según el Libro Blanco de la Dermatología española17 solamente el 50% de los hospitales públicos españoles disponen de una Unidad de Dermatitis de Contacto, con lo que es de suponer que existen enfermos que, bien por el tipo de asistencia prestada, bien por criterios administrativos, no pueden acceder a estas unidades. En estos casos se debe considerar adecuado realizar las pruebas epicutáneas con la batería recomendada por el Grupo Español de Investigación en Dermatitis de Contacto y Alergia Cutánea o con el TRUE test (Thin-Layer Rapid Used Epicutaneous Test). Sin embargo, debemos saber que, según Saripalli et al sólo en un 25% de los pacientes el estudio va a ser completo al emplear la batería de TRUE Test de 23 alérgenos18. Siempre que nos veamos limitados para realizar las pruebas con todas las baterías pertinentes deberíamos proceder con mentalidad abierta, intentando completar el estudio con pruebas de uso o exposición, sin cerrar el caso tras la última lectura de las pruebas epicutáneas. En caso de no seguir este planteamiento podemos ofrecer una falsa confianza que será perjudicial para nuestros enfermos3,19.
Dependiendo del motivo de derivación del paciente a una Unidad de Alergia Cutánea, el beneficio que se intenta lograr puede ser fundamentalmente por indicación diagnóstica, terapéutica o legal (tabla 1).
Pacientes con indicación de derivación a una unidad de alergia cutánea
| Procesos inflamatorios cutáneos que delimitan la zona de contacto o aplicación de un elemento |
| Eccemas agudos graves |
| Eccemas subagudos repetitivos en idéntica localización |
| Eccemas crónicos que no respondan de forma adecuada al tratamiento pautado |
| Eccema de párpados o genital en pacientes no atópicos |
| Dermatitis «irritatitiva» de manos que no mejora en 3/ 6 meses de tratamiento adecuado |
| Eccematización de úlceras venosas |
| Pacientes atópicos con lesiones eccematosas más graves en otras localizaciones que las presentadas en la flexura de codos y rodillas |
| Eccema «dishidrótico» asociado a lesiones localizadas fuera de manos y pies |
| Eccematización después de tratar cualquier lesión cutánea |
| Aumento de inflamación en una lesión cutánea tratada con corticoide tópico |
| Refuerzo clínico en el manejo del enfermo |
| Motivo laboral o legal |
Pueden existir situaciones no contempladas en la tabla que por criterio médico pudieran ser derivadas a una Unidad de Alergia Cutánea. En los casos que no se puedan derivar, se deberían realizar pruebas epicutáneas con las limitaciones señaladas en el texto.
El motivo de derivación más frecuente en las unidades de Dermatitis de Contacto hospitalarias es alcanzar un diagnóstico etiológico del cuadro que presenta el paciente; es decir, determinar si el paciente presenta una dermatitis de contacto irritativa o alérgica y, en este último caso, determinar los contactantes para los que se encuentra sensibilizado y la relación que tienen esas sensibilizaciones con el motivo de consulta del enfermo14. Expresándolo en términos médicos, determinar relevancias presentes en los procesos cutáneos. Sin embargo, también tenemos que tener en cuenta la posibilidad de que, tras realizar pruebas epicutáneas y resultar negativas, mejore la calidad de vida de los enfermos20–22. Finalmente señalar que la edad no es un factor limitante para la indicación de estudio mediante pruebas de contacto. Son solamente factores logísticos (espacio corporal en niños y discapacidad en ancianos) los que impiden realizar pruebas epicutáneas con las baterías completas23–26.
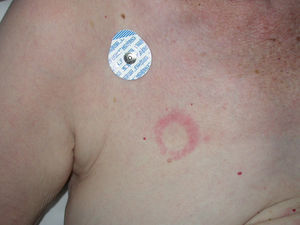
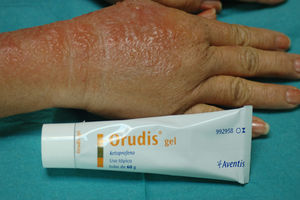
Indicación diagnóstica por la morfología de las lesionesComo su nombre indica las dermatitis de contacto están producidas por causas externas en relación directa con la piel. Ello origina que en muchas ocasiones el proceso inflamatorio dibuje con gran fidelidad en la superficie del enfermo el área de contacto con la sustancia causante de la dermatitis (fig. 1). Además de los eccemas de contacto, tanto alérgicos como irritativos, las urticarias de contacto, algunas reacciones granulomatosas, púrpuras de contacto y algunas lesiones liquenoides (especialmente las localizadas en mucosas) dibujan sobre la piel del enfermo la superficie de contacto, y deben ser valoradas adecuadamente en una unidad de referencia.
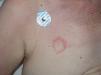
Indicación diagnóstica por la intensidad de las lesionesSi un paciente sensibilizado a una sustancia presenta una reacción eccematosa grave tras el contacto con dicha sustancia y se vuelve a exponer, la nueva exposición normalmente ocasionará cuadros más intensos. Por tanto, en beneficio del paciente, ante cualquier cuadro eccematoso agudo muy intenso debiera explorarse con detalle la posibilidad que el cuadro sea originado por un contactante específico para evitar la reexposición (fig. 2). En cuadros de eccema subagudo repetidos en áreas localizadas, que tienden a persistir, especialmente los localizados de forma asimétrica en el cuerpo, siempre debiera tenerse en cuenta una posible sensibilización y ser estudiados de forma adecuada. Este aspecto tiene especial relevancia, ya que la clínica puede ser idéntica a la fase inicial de una micosis fungoide, debiendo realizarse entonces un estudio histológico27.
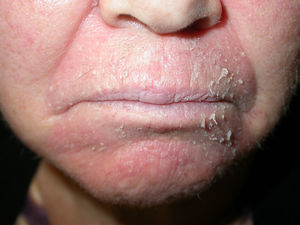
Indicación diagnóstica por la localización de las lesionesLas lesiones de dermatitis de contacto alérgica se pueden localizar en toda la superficie cutánea; sin embargo, los párpados son una localización diana para las dermatitis de contacto alérgicas debido al mínimo espesor de la capa córnea. El hapteno llega hasta los párpados por estar disperso en aerosol o por transporte mediado por la mano del enfermo. Por ello los pacientes con lesiones eccematosas de cualquier localización asociadas a lesiones de párpados debieran sugerirnos una dermatitis alérgica de contacto. Una situación semejante, pero menos frecuente, es la localización del eccema en genitales asociada a lesiones a distancia. La eccematización de las úlceras varicosas también debe conducir al clínico sobre la sospecha de una sensibilización a los tratamientos tópicos empleados (tabla 2)6,14.
Eccemas crónicos atípicos
| Presentación clínica | Justificación |
| Dermatitis atópica asociada a lesiones eccematosas asimétricas (un ojo o solo dorso de una mano) | Sensibilización concomitante en un paciente con dermatitis atópica |
| Dermatitis atópica sin lesiones en la flexura de codos o rodillas | Sensibilización a textiles |
| Dermatosis resistente a tratamiento asociada a eccema de párpados | Sensibilización a tratamientos empleados |
| Lesiones de eccema crónico que se hacen más intensas | Sensibilización a tratamientos empleados |
| Eccema dishidrótico asociado a lesiones de eccema no palmo-plantares | Sensibilización a un hapteno que se transporta con la mano |
| Eccema facial asociado a eccema genital | Sensibilización a tratamientos tópicos o a cosméticos |
| Liquenificación perianal persistente | Sensibilización a productos de higiene y tratamientos tópicos (anestésicos) |
| Lesiones liquenificadas en palmas y exudativas en dorso de manos con zonas laterales de dedos sanas | Dermatitis irritativa de manos con sensibilización a tratamientos tópicos |
| Dermatitis irritativa de manos sin afectación de los pliegues interdigitales ni de las caras laterales del cuarto o quinto dedo | Valorar la manipulación que realiza el paciente con los objetos con los que está en contacto |
| Pulpitis que respeta el cuarto y quinto dedo | Valorar la manipulación que realiza el paciente con los objetos con los que está en contacto |
| Exudación en eccema crónico de piernas o ulceras venosas | Sensibilización a tratamientos empleados |
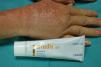
La dermatitis crónica de las manos precisa una mención especial. Primeramente debe catalogarse el cuadro clínico y pautar el tratamiento específico. En el diagnóstico diferencial siempre deberá excluirse una tiña de manos, bien sea por la clínica, bien por el estudio micológico. Habitualmente el origen es plurifactorial, siendo el componente irritativo predominante. Una vez se ha estudiado al paciente en profundidad merece la pena recordar que la indicación de un estudio con pruebas epicutáneas debiera realizarse después de 3 a 6 meses de tratamiento adecuado, insistiendo especialmente en las medidas de protección e hidratación de manos. Una vez trascurrido este tiempo, y si no mejorara el eccema, debiera plantearse una posible sensibilización que cause o agrave la dermatitis (fig. 3)28,29.
Indicación diagnóstica en eccemas endógenosEn eccemas inicialmente catalogados como endógenos, que cursan de forma crónica, se debe descartar dermatitis de contacto en aquellos que presentan un patrón de distribución atípico, como los pacientes con dermatitis atópica con lesiones muy intensas en párpados en los que se tendrá que descartar sensibilización a los componentes de las cremas empleadas, o aquellos individuos atópicos con lesiones mucho más activas en las axilas que en la flexura de los codos, en los que habrá que descartar sensibilización a componentes textiles. Los pacientes diagnosticados de eccema dishidrótico que presenten lesiones fuera de las palmas o plantas también debieran ser valorados. El empeoramiento agudo de las lesiones, o la falta de respuesta a un tratamiento adecuado, nos debe plantear el diagnóstico de sensibilización a los componentes de los tratamientos tópicos empleados e indicar el estudio correspondiente (tabla 1)6,7,30.
Indicación terapéuticaEl beneficio diagnóstico implica el beneficio terapéutico; sin embargo, también existen situaciones en las que la realización de pruebas epicutáneas facilita el manejo del cuadro clínico. En situaciones especiales las pruebas epicutáneas constituyen una herramienta de refuerzo del manejo del enfermo, y aunque la determinación de sensibilizaciones en pruebas epicutáneas sin una anamnesis que oriente a una posible dermatitis de contacto es muy pobre, ocasionalmente pueden ser convenientes. La realización de las pruebas, en las que el paciente desempeña un papel activo, puede emplearse como refuerzo para aumentar la adherencia de los pacientes a la terapia propuesta por el facultativo. Woo et al han demostrado la mejoría en la calidad de vida en enfermos con pruebas epicutáneas negativas tras la realización de estas11.
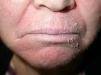
Otro aspecto relevante de la realización de pruebas de contacto ocurre en aquellos pacientes tratados por una dermatosis crónica en los que se presenta una agudización de sus lesiones. La aparición de esta complicación puede deberse a sobreinfección bacteriana o a sensibilización a los productos tópicos empleados (fig. 4). En estos individuos debe considerarse siempre la posible sensibilización a corticoides tópicos, que debido a su poder antiinflamatorio pueden ocasionar cuadros larvados de dermatitis7,14,31.
Indicación legal o socialLas pruebas epicutáneas de contacto son una prueba objetiva de sensibilización, en la que tanto su positividad o negatividad puede tener importancia fuera del ámbito sanitario. Este hecho es de especial trascendencia en el ámbito laboral, donde la presencia de una dermatitis alérgica o irritativa tiene distinta repercusión retributiva y laboral. En estos casos, y aplicando el criterio de beneficio para el enfermo, los enfermos deben ser estudiados adecuadamente, aunque inicialmente se sospeche que los resultados de las pruebas epicutáneas serán negativas7. Un hecho completamente distinto es la realización de pruebas de contacto «proféticas» o «preventivas» en personal sano (como las que se podrían hacer a futuros empleados), que dado el riesgo de sensibilización deben ser evitadas y consideradas no éticas14.
Aunque sean casos excepcionales, la sensibilización a componentes metálicos puede originar el rechazo de una prótesis colocada dentro del cuerpo humano y la realización de pruebas epicutáneas preventivas en este caso debe regirse por el criterio de beneficio para el enfermo9.
La derivación de un paciente afecto de eccema de contacto a una Unidad de Alergia Cutánea de referencia, para realizar un estudio en profundidad de su cuadro de dermatitis, debiera ser un hecho habitual entre los dermatólogos españoles. Los dermatólogos deben aplicar el criterio de máximo beneficio buscando los datos clínicos que establecen la indicación de esta derivación.
Conflicto de interesesEl autor declara no tener conflicto de intereses.