El conocimiento sobre los peligros de la exposición solar no siempre se traduce en cambios en el comportamiento. Esto es particularmente alarmante en pacientes de alto riesgo.
Objetivosa) Evaluar el impacto del diagnóstico de melanoma en los conocimientos, actitudes y hábitos sobre fotoprotección, y b) analizar qué factores pueden influir en el cambio de hábitos de fotoprotección.
MétodosUsando un cuestionario anónimo y codificado que recogía datos clinicodemográficos, 195 pacientes con reciente diagnóstico de melanoma fueron interrogados sobre los conocimientos, hábitos y actitudes sobre fotoprotección antes y después del diagnóstico y sobre los sentimientos de angustia y culpabilidad tras el mismo.
ResultadosEl 66% de los pacientes optimizó su conducta tras el diagnóstico. Un 15% mantuvo conductas deficientes, a pesar de que el 98% de los sujetos refería haber recibido consejos de fotoprotección tras el diagnóstico. Las mujeres optimizaron su conducta 4 veces más que los hombres. El subgrupo de pacientes que mejoró presentaba conductas más deficientes que el subgrupo que no mejoró. Aquellos que experimentaron sentimientos de angustia y culpa tras el diagnóstico presentaron mayor probabilidad de optimizar su conducta. La edad, la localización tumoral, la agresividad terapéutica y la creencia de que el bronceado es saludable no tuvieron influencia significativa en la modificación de la conducta.
ConclusiónEl diagnóstico de melanoma lleva consigo un aumento en los conocimientos y un cambio favorable en los hábitos de fotoprotección. A pesar de ello, las medidas de fotoprotección no son lo suficientemente adecuadas. La evaluación de las barreras hacia la fotoprotección óptima puede ser la clave para diseñar programas educacionales específicos.
Knowledge of the dangers of sun exposure does not always lead to changes in behavior. Failure to make behavioral adjustments is of particular concern in high-risk patients.
Objectivesa) To assess the impact of melanoma diagnosis on knowledge, attitudes, and behaviors relating to sun protection, and b) to identify factors that could influence sun protection behaviors.
MethodsA coded, anonymous questionnaire was given to 195 patients with a recent diagnosis of melanoma. Data were collected on clinical and demographic variables and on knowledge, attitudes, and behaviors relating to sun protection before and after diagnosis. The questionnaire also addressed patients’ sense of distress and guilt following diagnosis.
ResultsSun protection behaviors improved following diagnosis in 66% of patients. Although 98% of patients reported having received advice on sun protection following diagnosis, 15% continued to take inadequate sun protection measures. The probability of behavioral improvement following diagnosis was 4 times greater in women than in men. The subgroup of patients whose behavior improved had worse behaviors prior to diagnosis than did those who showed no improvement. Patients who expressed distress and feelings of guilt following diagnosis were more likely to improve their sun protection behavior. Age, tumor site, intensiveness of treatment, and belief that a suntan is healthy had no significant influence on behavioral change.
ConclusionsMelanoma diagnosis is associated with increased knowledge of sun protection measures and improvement in behaviors. Nevertheless, patients continue to use inadequate sun protection measures. Identification of barriers to optimal sun protection behavior may be instrumental in designing targeted educational campaigns.
El melanoma maligno cutáneo es una importante causa de morbilidad y mortalidad mundialmente. Su patogénesis es compleja, ya que son múltiples los factores genéticos y epigenéticos implicados en su desarrollo, pero la exposición solar se reconoce como el factor de riesgo modificable más importante para su desarrollo. Se cree que, en la población caucásica, el 90% o más de estos tumores son resultado de la exposición solar ultravioleta1.
Las campañas de fotoprotección educan a la población sobre los peligros de la sobreexposición solar, pero pueden no traducirse en cambios en el comportamiento2–4. Esto es particularmente alarmante en individuos de grupos de alto riesgo, en particular en los pacientes diagnosticados de melanoma, ya que presentan mayor riesgo de padecer un segundo melanoma en comparación con la población general, y más de un 8,2% de estos pacientes lo desarrollará5,6.
En un estudio llevado a cabo en pacientes con síndrome de nevus displásico se observó que al menos una minoría de ellos presentaba un número elevado de horas de exposición solar, a pesar de conocer su situación de alto riesgo7. En familiares de primer grado de pacientes con melanoma se ha observado que menos de un tercio usa de forma rutinaria cremas de protección solar o ropas protectoras8. Los resultados de estos estudios sugieren que los cambios en los hábitos de fotoprotección son modestos en aquellos no afectados directamente por cáncer cutáneo9,10. Nos preguntamos entonces qué ocurre en los directamente implicados y observamos que son pocos los datos al respecto. En un reciente estudio canadiense realizado en pacientes diagnosticados de melanoma llama la atención que un 27% aún opina que el bronceado es saludable y un 21% continúa tomando el sol con frecuencia a pesar del diagnóstico11. Igualmente se ha podido comprobar que un elevado número de estos pacientes realiza actividades al aire libre sin protección solar12.
El llamado teachable moment se refiere a un evento o transición en la vida que invita o inspira a una persona a hacer un cambio significativo en los hábitos de vida saludables. Estos eventos con frecuencia se relacionan con la salud personal, y este hecho ha sido muy estudiado en el abandono del hábito tabáquico tras un infarto agudo de miocardio o en el cambio en los hábitos de vida en los supervivientes de cáncer. De acuerdo con Mc Bride et al, el grado en que un evento como el diagnóstico de cáncer es suficiente para modificar el comportamiento depende de la percepción personal del riesgo y de la angustia que provoca13. En el caso de supervivientes de melanoma se ha observado que los pacientes aumentan y mejoran el hábito de autoexploración cutánea tras el diagnóstico, pero es sorprendente que la fotoprotección no es mayor, a pesar de que los pacientes reconocen que reciben amplios consejos médicos14.
La cultura que se ha venido implantado sobre el bronceado, como algo saludable y atractivo, puede suponer el principal freno hacia el cambio en estos hábitos de fotoprotección en la población general15. Pero poco se conoce hasta el momento sobre los factores que contribuyen a modificar dichos hábitos en los pacientes diagnosticados de melanoma. Una mejor comprensión de estos factores puede aportar información para realizar guías específicas de intervención.
Por ello, planteamos un estudio con el objetivo principal de evaluar el impacto del diagnóstico de melanoma en los conocimientos, actitudes y hábitos sobre fotoprotección y como objetivos secundarios estudiar si la edad, el sexo, la localización visible del tumor, la agresividad terapéutica o el sentimiento de angustia o culpa influyen de forma positiva en el cambio de hábitos de fotoprotección, así como analizar si la creencia cultural de que el bronceado es saludable influye de forma negativa en el cambio de hábitos de fotoprotección.
Material y métodosPacientes y criterios de inclusiónEl estudio fue llevado a cabo en el Hospital Regional Universitario Carlos Haya, en Málaga, y dirigido por el Departamento de Histología y Anatomía Patológica de la Universidad de Málaga.
Un cuestionario sobre fotoprotección fue distribuido entre aquellos pacientes que acudieron a sus visitas de revisión entre los meses de junio a septiembre de 2008 y 2009 en la Unidad de Melanoma de nuestro hospital.
Los criterios de inclusión fueron: a) haber transcurrido más de uno y menos de cinco años desde el diagnóstico de melanoma y b) edad de 18 a 70 años.
La realización del cuestionario fue voluntaria y se llevó a cabo durante el tiempo de espera previo a la visita, siendo las encuestas entregadas y recogidas por la auxiliar de la consulta. Para asegurar en mayor medida la sinceridad de los pacientes en sus respuestas, las encuestas estaban codificadas con el mismo número en que estaban archivados en la base de datos del Registro de la Unidad de Melanoma de nuestro hospital, de forma que el paciente no debía dar su nombre. Gracias al código podíamos extraer información clinicodemográfica de los pacientes del Registro de la Unidad de Melanoma, realizado en Microsoft office Acces 2003. Se trabajó con una base de datos anónima, que no contenía los nombres de los pacientes ni sus números de historia, tan sólo los códigos numéricos con los que estaban archivados.
El cuestionario fue administrado a un total de 195 pacientes que acudieron a revisión y cumplían los criterios de inclusión. El 100% de ellos completaron el cuestionario.
CuestionarioUn cuestionario modificado de 44 ítems, que había sido previamente usado con éxito para evaluar los conocimientos, actitudes y hábitos de fotoprotección entre pacientes con melanoma11, y aprobado por el Mc Gill University Health Centre Institutional Review Board, fue traducido por un inglés nativo bilingüe y posteriormente se procedió a la retrotraducción. El cuestionario constaba de un apartado sobre actitud y otro sobre comportamientos frente a la exposición solar pre y posdiagnóstico, y un último de conocimientos sobre fotoprotección pre y posdiagnóstico. A este cuestionario se añadieron dos preguntas elaboradas por psicólogos del Hospital Carlos Haya, para analizar los sentimientos de angustia y culpabilidad, basándose en la Escala de Impacto de Eventos de Horowitz (anexo 1).
Durante la fase de pilotaje se comprobó la comprensibilidad de los diferentes ítems.
Escala de hábitos de fotoprotecciónCon el fin de analizar qué pacientes optimizaron sus hábitos de fotoprotección y evaluar las variables predictoras de dicha modificación se seleccionaron 10 ítems (antes/después) originales del cuestionario referidos a comportamientos de fotoprotección recomendados por la Organización Mundial de la Salud (OMS)16 (detallados con un asterisco en el anexo 1). Una vez pasado el cuestionario se procedió a una validación de constructo de la nueva escala de 10 ítems (antes/después) mediante el análisis factorial de componentes principales, previo análisis de distribución de frecuencias y la correlación ítem-escala, incluyéndose en el estudio aquellos ítems con coeficiente de correlación de Pearson por encima de 0,30. La adecuación del análisis factorial se comprobó mediante la medida de Kaiser- Meyer Olkin y la prueba de esfericidad de Barlett. Se consideraron aquellos ítems con comunalidades y saturaciones factoriales superiores a 0,50. La consistencia interna de los ítems de cada uno de los factores resultantes se exploró a partir del coeficiente alfa de Cronbach, considerándose valores de alfa relevantes los superiores a 0,70. Se valoró la estabilidad de los ítems administrando de nuevo el cuestionario a 30 pacientes 4 semanas después (test-retest).
Los diferentes ítems presentaban puntuaciones que oscilaban de 1–2 y 1–4, todas en la misma dirección (al ser nuestro objetivo comparar las puntuaciones totales obtenidas antes y después del diagnóstico en los mismos pacientes, no importa que los ítems tengan diferentes puntuaciones). La puntuación máxima global que se podía obtener era de 34 y la mínima de 7. Se dividió entonces a los pacientes en tres categorías según su puntuación basal previa al diagnóstico:
- 1.
Categoría I: 7–16 puntos.
- 2.
Categoría II: 17–25 puntos.
- 3.
Categoría III: más de 25 puntos.
Se consideró como criterio de «optimización en la conducta de fotoprotección» subir una categoría tras el diagnóstico, en caso de situarse inicialmente en la categoría I o II y mantenerse en la misma categoría tras el diagnóstico, en caso de situarse inicialmente en la categoría III.
Variables predictoras de optimización de conducta de fotoprotecciónPara evitar el error debido a múltiples comparaciones se seleccionaron tan sólo 9 variables a estudiar:
- 1.
Sexo (cualitativa dicotómica): hombre/mujer.
- 2.
Edad (cualitativa ordinal):<35/35−50/50−65/> 65.
- 3.
Nivel educativo (cualitativa ordinal): sin estudios/estudios primarios/estudios secundarios/estudios superiores.
- 4.
Localización del melanoma (cualitativa no dicotómica): cabeza y cuello/tronco/brazos/piernas.
- 5.
Agresividad terapéutica (cualitativa dicotómica): sí/no; entendiendo esta como la necesidad de ampliación de márgenes quirúrgicos y la realización de ganglio centinela o el empleo de interferón.
- 6.
Hábitos de fotoprotección previos al diagnóstico de melanoma (cuantitativa): puntuación numérica obtenida en la escala de hábitos.
- 7.
Percibir el bronceado como saludable antes del diagnóstico (cualitativa dicotómica): sí/no.
- 8.
Sentimiento de angustia tras el diagnóstico de melanoma (cualitativa ordinal): 1−2/3−4. Se agruparon categorías, ya que su distribución presentaba pocos casos en algunos niveles.
- 9.
Sentimiento de culpa tras el diagnóstico de melanoma (cualitativa ordinal): 1−2/3−4. Se agruparon categorías, ya que su distribución presentaba pocos casos en algunos niveles.
Con los datos obtenidos de la encuesta de 44 ítems junto a los datos clínicos requeridos registrados en la base de datos (edad, sexo, edad al diagnóstico, nivel de estudios, tipo de exposición solar, fototipo, localización, índice de Breslow, ampliación de márgenes en un segundo acto quirúrgico, realización de ganglio centinela, uso de interferón) se construyó una nueva base de datos en el programa SPSS.
Se compararon las respuestas obtenidas antes y después del diagnóstico de melanoma en cada uno de los ítems mediante la prueba de contraste no paramétrico de Wilcoxon para datos pareados. Se consideró significativa una p<0,05 para dos colas.
Escala de hábitos de fotoprotección (10 ítems antes/después)Para establecer si el sentimiento de miedo, culpa, la agresividad terapéutica, la localización visible del tumor, los hábitos previos al diagnóstico, concebir el bronceado como saludable, el sexo, la edad o el nivel de estudios eran variables predictoras del cambio de comportamiento en la escala global (como variable cualitativa, «optimización de la conducta/no optimización» según se ha explicado anteriormente) en el contraste de hipótesis del modelo univariante se emplearon la t de Student para muestras independientes y la Chi cuadrado, respectivamente, dependiendo de si la variable a estudiar fuera cuantitativa o cualitativa. Para elaborar el modelo multivariante se utilizó la regresión logística dicotómica binaria, donde se incluyeron todas aquellas variables predictoras previamente descritas y se procedió a una eliminación hacia atrás (p de inclusión<0,05 y p de exclusión >0,10).
ResultadosCaracterísticas clínico-demográficasLas características clínico-demográficas de los pacientes que completaron el cuestionario se recogen en la tabla 1. Un total de 123 mujeres (63%) y 72 hombres (36%) completaron el cuestionario. La media de edad al diagnóstico fue de 48 años.
Características clinicodemográficas de los pacientes
| Edad al diagnóstico (media±varianza años) | 48±17 |
| Sexo n (%) | |
| Mujer | 123 (63) |
| Hombre | 72 (37) |
| Fototipo n (%) | |
| I | 15 (8) |
| II | 120 (61) |
| III | 48 (25) |
| IV | 12 (6) |
| Tipo de exposición solar n (%) | |
| Intermitente | 144 (74) |
| Continua | 51 (26) |
| Localización n (%) | |
| Cabeza, cuello, escote | 54 (28) |
| Tronco | 69 (35) |
| Miembro superior | 33 (17) |
| Miembro inferior | 39 (20) |
| Indice de Breslow n (%) | |
| Menor de 1mm | 102(52) |
| 1mm o mayor | 93 (48) |
| Agresividad terapéutica n (%) | |
| No | 93 (48) |
| Sí | 102(52) |
| Nivel de estudios n (%) | |
| Sin estudios | 21 (11) |
| Estudios primarios | 55 (28) |
| Estudios secundarios | 72 (37) |
| Estudios superiores | 47 (24) |
Se encontraron diferencias significativas para todos los ítems estudiados antes y después del diagnóstico, salvo en el empleo de lámparas bronceadoras, el uso de fotoprotectores con color y la pregunta sobre si el bronceado es saludable (tablas 2 y 3).
Comportamiento frente al sol en pacientes con melanoma
| Prediagnóstico n (%) | Postdiagnóstico n (%) | p (significación) | ||
| 1) | Intenta estar fuera del sol (1–4)* | 0,000 | ||
| Nunca | 60 (30,8%) | 6 (3,1) | ||
| A veces | 69 (35,4) | 21 (10,8) | ||
| Con frecuencia | 60 (30,8) | 108 (55,4) | ||
| Siempre | 6 (3,1) | 60 (30,8) | ||
| 2) | Evitar el sol de 12 a 16h (1–4)* | 0,000 | ||
| Nunca | 93 (47,7) | 39 (20) | ||
| A veces | 30 (15,4) | 9 (4,6) | ||
| Con frecuencia | 48 (24,6) | 30 (15,4) | ||
| Siempre | 24 (12,3) | 117 (60) | ||
| 3) | Uso de sombreros y ropa protectora (1–2)* | 0,000 | ||
| No | 81 (41,5) | 18 (9,2) | ||
| Sí | 114 (58,5) | 177 (90,8) | ||
| 4) | Suele tomar el sol (1–4)* | 0,000 | ||
| Siempre | 21 (10,8) | 6 (3,1) | ||
| Con frecuencia | 84 (43,1) | 18 (9,2) | ||
| A veces | 60 (30,8) | 105 (53,8) | ||
| Nunca | 30 (15,4) | 66 (33,8) | ||
| 5) | Uso de crema fotoprotectora (1–3)* | 0,000 | ||
| No | 66 (33,8) | 15 (7,7) | ||
| A veces | 45 (23,1) | 9 (4,6) | ||
| Sí | 84 (43,1) | 171 (87,7) | ||
| 6) | Numero de fotoprotector (1–4)* | 0,000 | ||
| Menor de 15 | 60 (46,5) | 6 (3,3) | ||
| 15–29 | 42 (32,6) | 24 (13,3) | ||
| 30–49 | 21 (16,3) | 24 (13,3) | ||
| Más de 50 | 6 (4,7) | 126 (70) | ||
| 7) | Renueva la aplicación cada 30min (1–3)* | 0,000 | ||
| No | 78 (60,5) | 30 (16,7) | ||
| A veces | 27 (20,9) | 36 (20) | ||
| Sí | 24 (18,6) | 114 (63,3) | ||
| 8) | Uso de fotoprotector si pasea en un día soleado (1–4)* | 0,000 | ||
| Nunca | 174 (89,2) | 75 (38,5) | ||
| A veces | 18 (9,2) | 24 (12,3) | ||
| Con frecuencia | 3 (1,5) | 39 (20) | ||
| Siempre | 0 (0) | 57 (29,2) | ||
| 9) | Número de fotoprotector cuando pasea (1–4)* | 0,000 | ||
| Menor de 15 | 12 (6,2) | 3 (1,5) | ||
| 15–29 | 6 (3,1) | 9 (4,6) | ||
| 30–49 | 0 (0) | 9 (4,6) | ||
| Más del 50 | 3(1,5) | 99 (50,8) | ||
| 10) | Aplicación de fotoprotector durante el paseo (1–2)* | 0,000 | ||
| Cara | 18 (9,2) | 63 (32,3) | ||
| Todas las áreas | 3 (1,5) | 57 (29,2) | ||
| 11) | Lámparas de bronceado | 0,250 | ||
| Sí | 9 (4,6) | 0 (0) | ||
| No | 186 (95,4) | 195 (100) | ||
| 12) | Uso de fotoprotector con color o productos para broncear | 0,090 | ||
| Sí | 42 (21,5) | 21 (10,8) | ||
| No | 153 (78,5) | 174 (89,2) | ||
| 13) | Va a la playa | 0,001 | ||
| Solo | 36 (18,5) | 4 (2,1) | ||
| Con adultos | 150 (76,9) | 137 (70,2) | ||
| Con niños | 9 (4,6) | 54 (27,7) | ||
Recepción de consejo y actitudes de fotoprotección en los pacientes con melanoma
| Prediagnóstico | Postdiagnóstico | p (significación) | |
| Habían recibido consejo | 135 (69,2%) | 192 (98,5%) | 0,000 |
| Fuente de consejo | 0,008 | ||
| Familia-amigos | 18 (12,5%) | 3 (1,5%) | |
| Medios de comunicación | 66 (33,8%) | 15 (7,7%) | |
| Médicos | 18 (13,8%) | 168 (86,2%) | |
| Varios | 33 (16,9%) | 6 (3,1%) | |
| Cuántas veces había recibido los consejos | 0,001 | ||
| Una | 48 (24,6%) | 27 (13,8%) | |
| Dos | 45 (23,1%) | 75 (38,5%) | |
| Tres–cuatro | 51 (26,2%) | 60 (30,8%) | |
| Más de cuatro | 3 (1,5%) | 30 (15,4%) | |
| Creencia de que el bronceado parece saludable | 135 (69,2%) | 120 (61,5%) | 0,063 |
| Actitud ante la exposición solar | 0,000 | ||
| Apreciar | 114 (58,5%) | 33 (16,9%) | |
| Evitar | 81 (41,5%) | 162 (83,1%) | |
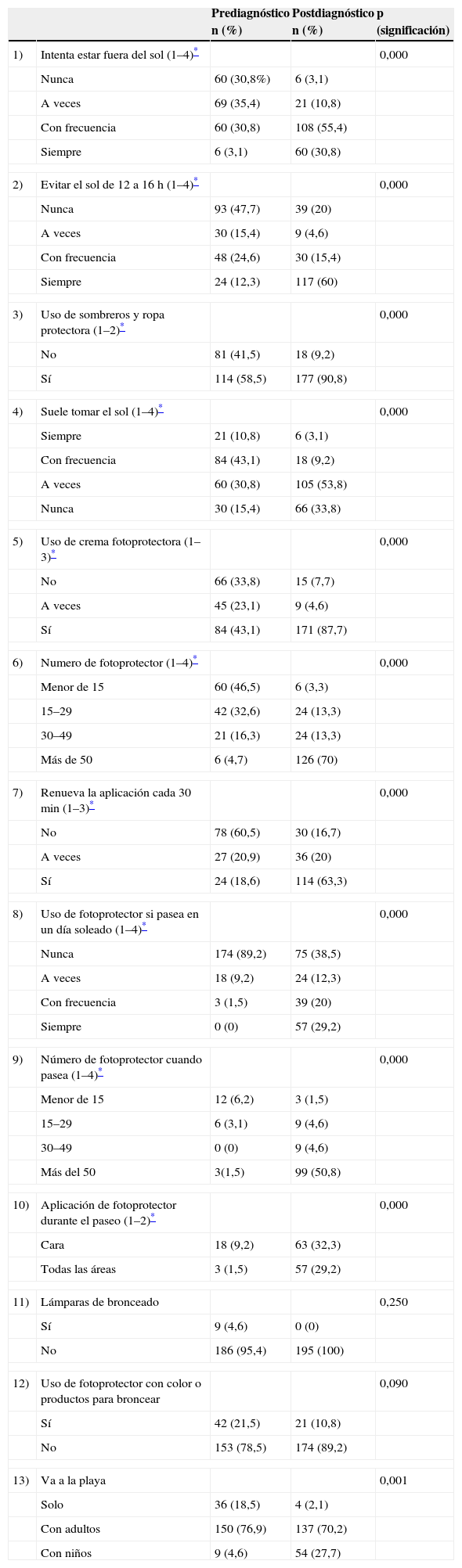
Considerando los comportamientos de fotoprotección (tabla 2), la mayoría de los pacientes tras el diagnóstico permanecen fuera del sol, evitan el sol de 12 a 16h, emplean ropa protectora y usan crema fotoprotectora. Un 47% de pacientes antes del diagnóstico nunca evitaba la franja horaria más peligrosa para exponerse al sol, y tras él un 20% continúa sin modificar este hábito. Un 56% de pacientes reconoce no usar fotoprotector o hacerlo tan sólo a veces antes del diagnóstico, frente a un 87% que asegura usarlo siempre tras el diagnóstico. De aquellos que empleaban fotoprotector antes del diagnóstico el 46,5% usaba un número de menor de 15, y tras el diagnóstico un 70% de pacientes emplea un fotoprotector mayor de 50. El número de pacientes que renovaba la aplicación del fotoprotector aumentó del 18 al 63%.
Ante la pregunta sobre el uso de fotoprotector durante un paseo en un día soleado un 89% de pacientes contestó que nunca lo usaba antes del diagnóstico, pero después del mismo un 38% de pacientes no lo usa nunca y un 32% lo usa a veces o con frecuencia. Tan sólo el 29% de los sujetos tras el diagnóstico usa fotoprotector en todas las áreas fotoexpuestas durante las actividades al aire libre.
Antes del diagnóstico la mayoría de los pacientes tomaba el sol solo o con adultos, pero tras el mismo tan sólo un 2% de pacientes toma el sol solo y aumenta el número que lo hace acompañado de niños o de adultos.
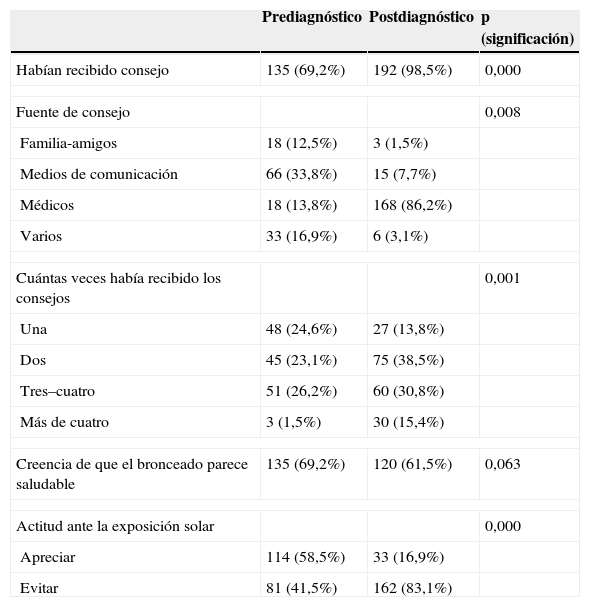
Conocimientos de fotoprotecciónEl perfil de recepción de consejos sobre fotoprotección y actitudes en pacientes con melanoma se recoge en la tabla 3. Un 69% de pacientes refiere haber recibido consejos de fotoprotección con anterioridad al diagnóstico, y se incrementa en un 98% después del mismo.
La fuente de consejo antes del diagnóstico provenía fundamentalmente de los medios de comunicación, pero tras este la fuente principal de consejo era el médico (13% prediagnóstico a 86% posdiagnóstico).
Actitud frente a la exposición solarEs llamativo ver cómo el número de pacientes que creen que el bronceado es saludable apenas se modifica después del diagnóstico (69% prediagnóstico, 61% postdiagnóstico). En cambio, sí disminuye el número de sujetos que aprecian la exposición solar (58% inicialmente frente a 16% después).
Percepción del cambio de hábitos, angustia y culpaLos resultados obtenidos en las escalas de angustia y culpa se recogen en la tabla 4. Se encontró un porcentaje bastante similar de pacientes con grados 1–2 y grados 3–4 de angustia. Un 66% de los pacientes refería no sentirse culpable en ningún momento tras el diagnóstico. La percepción del cambio por parte del paciente se recoge en la tabla 5. El 94% de los pacientes afirmaba haber modificado su actitud tras el diagnóstico.
Escalas de angustia y culpa
| Tras el diagnóstico se encontró | |
| No angustiado | 81 (41,5%) |
| Algo angustiado | 12 (6,2%) |
| Bastante angustiado | 90 (46,2%) |
| Extremadamente angustiado | 12 (6,2%) |
| ¿Se ha sentido responsable o ha tenido sentimiento de culpa en algún momento? | |
| Nada culpable | 129 (66,2%) |
| Algo culpable | 18 (9,2%) |
| Bastante culpable | 45 (23,1%) |
| Muy culpable | 3 (1,5%) |
Percepción de cambio en la fotoprotección tras el diagnóstico de melanoma
| ¿Cree que ha cambiado su actitud de fotoprotección tras el diagnóstico de melanoma? | |
| Sí | 183 (93,8%) |
| No | 12 (6,2%) |
| En qué modo ha cambiado | |
| Ya nunca tomo el sol | 54 (27,7%) |
| Tomo menos sol que antes | 123 (63,1%) |
| Tomo el mismo sol que antes | 18 (9,2%) |
| Tomo más sol que antes | 0 (0%) |
La selección de los 10 ítems evaluados antes y después del diagnóstico vino determinada por las recomendaciones de fotoprotección de la OMS, aportando validez de contenido a la escala (ver los ítems marcados con un asterisco en la tabla 2).
El análisis factorial de componentes principales permitió con rotación Varimax definir, en la escala de hábitos de fotoprotección, tres componentes que explican el 71% de la varianza; estos son: a) medidas de fotoprotección física (ítems 1, 2, 3, 4); b) empleo de cremas fotoprotectoras en la exposición solar intencionada (5, 6, 7), y c) utilización de cremas fotoprotectoras en exposición solar no intencionada (8, 9, 10). Se aportó así validez de constructo a la escala. En el análisis de la consistencia interna se obtuvieron valores en el coeficiente alfa de Cronbach superiores a 0,70.
La estabilidad de los ítems en la prueba test-retest se valoró comparando la puntuación obtenida en cada ítem mediante t de Student para muestras relacionadas, no encontrándose diferencias significativas entre las puntuaciones obtenidas en la primera evaluación y las puntuaciones obtenidas 4 semanas más tarde en 30 pacientes. La decisión de espaciar el test y el retest un período de aproximadamente un mes se debió a que debíamos elegir un tiempo suficientemente largo para que no existiera un aprendizaje de las preguntas por parte del paciente, y a la vez suficientemente corto para que no existiera un cambio de hábitos.
Descripción de los resultados obtenidos en la escala de hábitos de fotoprotección y la clasificación en categorías en función de la mismaLos resultados obtenidos en la escala de hábitos de fotoprotección se han detallado con anterioridad y se resumen en la tabla 2.
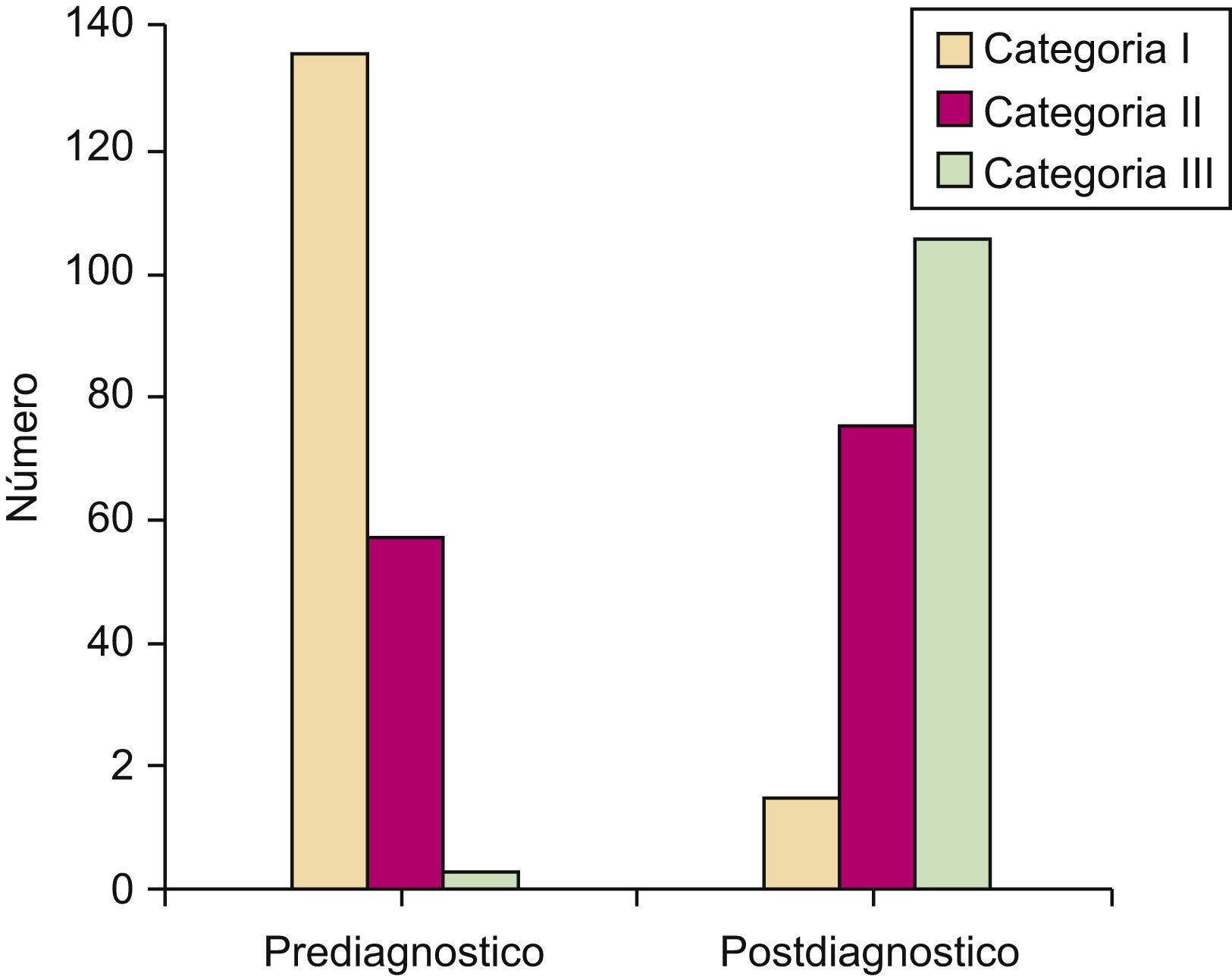
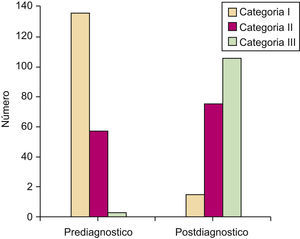
Atendiendo a las diferentes categorías de fotoprotección establecidas, el 69,2% de los pacientes se situaba antes del diagnóstico en la categoría I, con una fotoprotección deficiente, el 29,2% en la categoría II y tan sólo el 1,5% en la categoría III con una adecuada fotoprotección (fig. 1).
La puntuación media basal fue de 14 puntos y la final de 23. En función de los criterios establecidos de optimización de la conducta de fotoprotección el 66% de los pacientes mejoró su conducta.
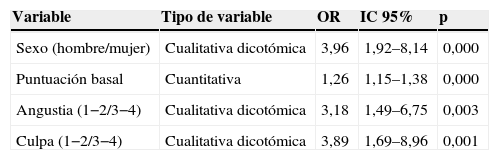
Variables predictoras de optimización en los hábitos de fotoprotecciónEn el modelo de regresión logística dicotómica multivariante la probabilidad de presentar una «optimización de conducta» vino determinada por las variables: sexo, hábitos de fotoprotección prediagnóstico y sentimientos de culpa y angustia tras el diagnóstico.
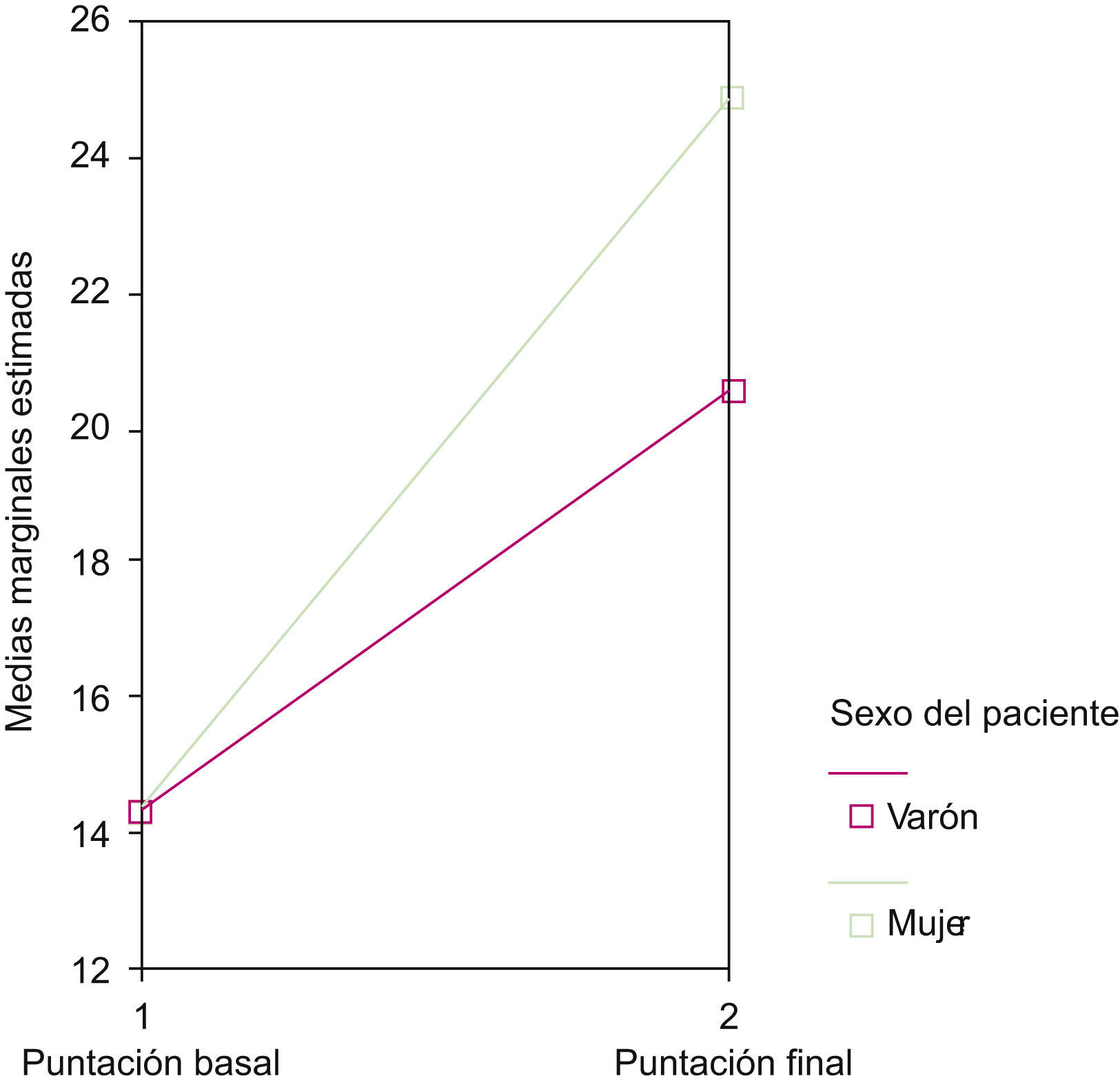
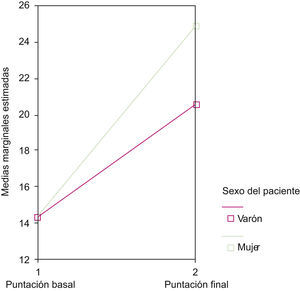
De este modo, observamos que el cambio favorable en hábitos de fotoprotección era 4 veces más probable en las mujeres (OR=3,96; IC 95%: 1,92–8,14; p=0,000). Con ANOVA de medidas repetidas objetivamos que las mujeres obtenían puntuaciones medias finales más altas que los hombres, aunque ambos partían de una puntuación media basal similar (fig. 2).
Gráfica en la que se muestra el efecto interacción entre las variables tiempo y el sexo del paciente con respecto a las puntuaciones crudas obtenidas antes y después del diagnóstico de melanoma. En el modelo de ANOVA de medidas repetidas puede observarse que hombres y mujeres presentan puntuaciones medias basales similares, pero tras el diagnóstico las mujeres tienen puntuaciones medias finales más altas.
Observamos que por cada unidad menor de puntuación obtenida en la escala prediagnóstico la probabilidad de optimizar la conducta es de 1,26, de modo que a menor puntuación basal existía más probabilidad de optimizar la conducta de fotoprotección (OR=1,26; IC 95%: 1,15–1,38; p=0,000). Al comparar la puntuación basal o previa al diagnóstico comprobamos que el subgrupo de pacientes que mejoró presentaba una puntación media basal menor que el subgrupo que no lo hizo (13 puntos y 16 puntos, respectivamente).
El 80% de los que presentaban una fotoprotección deficiente (categoría I) antes del diagnóstico optimizó su conducta, en cambio sólo el 23% de los que presentaban una fotoprotección media (categoría II) la optimizó. Los pacientes que referían sentirse angustiados tras el diagnóstico en grados 3–4 presentaron tres veces más probabilidades de optimizar su conducta (OR=3,2; IC 95%: 1,5–6,8; p=0,003).
Los sujetos que experimentaron sentimiento de culpa tras el diagnóstico presentaron 4 veces más probabilidades de optimizar su conducta (OR=3,9; IC 95%: 1,69–9,0; p=0,001).
No se detectaron diferencias significativas para la edad, nivel educativo, agresividad terapéutica o localización tumoral en el subgrupo de pacientes que optimizó la conducta respecto al que no lo hizo. Tampoco se objetivaron diferencias respecto a la creencia de que el bronceado es saludable (tabla 6).
Variables predictoras de la optimización de la conducta en el análisis multivariante
| Variable | Tipo de variable | OR | IC 95% | p |
| Sexo (hombre/mujer) | Cualitativa dicotómica | 3,96 | 1,92–8,14 | 0,000 |
| Puntuación basal | Cuantitativa | 1,26 | 1,15–1,38 | 0,000 |
| Angustia (1−2/3−4) | Cualitativa dicotómica | 3,18 | 1,49–6,75 | 0,003 |
| Culpa (1−2/3−4) | Cualitativa dicotómica | 3,89 | 1,69–8,96 | 0,001 |
En el modelo, que se analizó «hacia atrás» (p de inclusión <0,05 y p de exclusión >0,10) se incluyeron las siguientes variables: edad, sexo, nivel educativo, localización del melanoma, agresividad terapéutica, puntuación inicial o previa al diagnóstico, angustia, culpa y percibir el bronceado como saludable.
En la pasada década han sido muchas las campañas de fotoprotección que se han impartido en todo el mundo con el fin de promocionar hábitos saludables y prevenir el cáncer cutáneo no melanoma y melanoma. Sin embargo, diferentes estudios demuestran que la mejora en el conocimiento no conlleva necesariamente una mejoría en las actitudes y los hábitos en la población general17,18. De hecho, a pesar de que un 69% de nuestros pacientes refería haber recibido consejos antes del diagnóstico (y este porcentaje es más alto que en otras series11), el 72% de ellos presentaba conductas de fotoprotección deficientes.
Los pacientes diagnosticados de melanoma son conocedores del potencial riesgo de desarrollar un segundo melanoma; esto debería representar un motor hacia cambios positivos en las conductas de fotoprotección. Los resultados inicialmente son alentadores, ya que hasta el 94% de nuestros pacientes reconocen un cambio de actitud en este aspecto, y en el estudio llevado a cabo por Freiman et al el 87% de los pacientes refería haber modificado su conducta tras el diagnóstico11. A diferencia de estos autores, nosotros añadimos una puntuación global gracias a la cual objetivamos que tan sólo un 66% de nuestros pacientes optimizó su conducta de fotoprotección tras el diagnóstico. Como médicos, nuestra meta debería ser que el 100% de nuestros pacientes presente conductas de fotoprotección saludables. Por ello deberemos hacer una lectura crítica de los resultados y fijarnos fundamentalmente en aquellos sujetos que no modificaron sus hábitos.
Es preocupante que tras el diagnóstico un 38,5% de pacientes nunca utilice fotoprotector en un día soleado, y de aquellos que lo usan más de la mitad tan sólo lo aplique en la cara y no en el resto de las áreas fotoexpuestas, como pueden ser el escote o los brazos. Además un 20% de pacientes continúa exponiéndose al sol en la franja horaria de 12–16h y un 37% no renueva la aplicación del fotoprotector, disminuyendo así la eficacia del producto. Es llamativo que se mantengan estas conductas a pesar de que el 98% de los pacientes de nuestra serie refieren haber sido informados sobre los cuidados frente al sol tras el diagnóstico. Está claro que aunque el conocimiento es esencial no es suficiente. Uno de los principios básicos en la ciencia que estudia el comportamiento humano es que los resultados tangibles inmediatos (por ejemplo el bronceado) tienen mayor influencia que los resultados teóricos a largo plazo (por ejemplo el cáncer cutáneo)19. En los pacientes diagnosticados de melanoma el resultado teórico se convierte ya en algo tangible, quizás por ello el porcentaje de pacientes que modifica sus hábitos es mayor que en la población general. Además en estudios previos se ha observado que el consejo médico tiene mayor impacto que las campañas de fotoprotección17,20,21. Por otro lado el sentimiento de angustia tras el diagnóstico de una enfermedad supone un importante estímulo hacia el cambio de hábitos saludables13, y esto pudo objetivarse en nuestro estudio.
En nuestra serie el número de pacientes que opina que el bronceado es saludable apenas se modifica después del diagnóstico, y esto contrasta claramente con otras series en las que este porcentaje disminuye de forma significativa11,12. Pero en nuestros pacientes esto no constituyó una barrera para modificar de forma favorable los hábitos de fotoprotección.
Es interesante observar que los sujetos que optimizaron su conducta en este estudio presentaron puntuaciones iniciales menores, quizás por ser más conscientes de la causalidad melanoma-sobreexposición solar. Es probable que esto se traduzca en el sentimiento de culpa o de responsabilidad de la enfermedad, que también resultó significativo.
Otro dato a tener en cuenta es que las mujeres optimizaron su conducta tres veces más que los hombres, y estos resultados son consistentes con los obtenidos en estudios previos en supervivientes de melanoma14 y en familiares de pacientes con melanoma22. Además, en nuestro estudio las mujeres obtuvieron puntuaciones finales más altas que los hombres.
Un apartado en el que claramente queda mucho por mejorar es en el previo al diagnóstico. Un 48% de pacientes nunca evitaba la franja horaria de 12 a 16h, un 34% nunca usaba crema fotoprotectora y un 46% de los que la usaba aplicaba fotoprotectores menores de 15; además, un 60% no renovaba la aplicación y un 89% nunca aplicó fotoprotector si estaba al aire libre en un día soleado.
Entre las limitaciones de este estudio debemos decir que tan sólo se ha procedido a la validación del cuestionario referido a hábitos o comportamientos de fotoprotección.
Por otro lado, es posible que los pacientes contesten lo que es deseable socialmente y sobreestimen de este modo sus actitudes, conocimientos y hábitos de fotoprotección.
En la escala de hábitos de fotoprotección se le ha concedido mayor protagonismo al empleo de fotoprotectores que a las medidas físicas, ya que este cuestionario se ha llevado a cabo entre pacientes que viven en una ciudad costera, y creemos que se le debe conceder importancia a la exposición solar no intencionada (paseo u otras actividades al aire libre) en las que el sujeto frecuentemente no es consciente de que también debe protegerse. En este tipo de exposición solar no intencionada es más habitual que el paciente emplee protección física, ya que va vestido, pero con frecuencia se descuida el empleo de cremas fotoprotectoras y teníamos un gran interés en analizar este aspecto.
El estudio se llevó a cabo en pacientes con reciente diagnóstico para evitar el sesgo de memoria, pero en el futuro podríamos plantear repetirlo en los mismos sujetos pasados unos años para comprobar si los hábitos de fotoprotección se relajan con el tiempo.
En conclusión, el diagnóstico de melanoma lleva consigo un aumento en los conocimientos y un cambio favorable en los hábitos de fotoprotección. A pesar de ello, las medidas de fotoprotección no son lo suficientemente adecuadas. La evaluación de las barreras hacia la fotoprotección óptima puede ser la clave para diseñar programas educacionales específicos. Los dermatólogos debemos continuar esforzándonos por promover la fotoprotección en la población general y, en especial, en pacientes de alto riesgo.
ComentariosDurante la revisión de este manuscrito los doctores de Troya et al han publicado en esta misma revista un cuestionario de fotoprotección validado en español, que sin duda constituirá una buena herramienta para futuros estudios que, como el nuestro, evalúen cambios en los hábitos, las actitudes o los conocimientos de fotoprotección en pacientes de alto riesgo23.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A nuestra auxiliar Adela por su amable colaboración.
| Código | |
| Antes del diagnóstico de melanoma | |
| 1. | ¿Creía que una persona bronceada parecía más sana? Sí/No |
| 2. | ¿Cuál era su actitud frente a la exposición solar? Apreciar/evitar |
| 3*. | ¿Intentaba estar fuera del sol? Nunca/A veces/Con frecuencia/Siempre |
| 4*. | ¿En verano, evitaba exponerse al sol de 12.00 a 16.00h? Sí/No |
| 5*. | ¿Usaba sombreros y ropa protectora frente al sol? Sí/No |
| 6*. | ¿Solía tomar el sol? Nunca/A veces/Con frecuencia/Mucho |
| 7*. | ¿Usaba crema fotoprotectora? Sí/A veces/No |
| 8*. | En caso afirmativo, ¿qué número de fotoprotector usaba?_____ |
| 9. | ¿Usaba fotoprotector con color o productos para broncear? Sí/No |
| 10*. | ¿Renovaba la aplicación? Sí/ A veces/No |
| 11. | ¿Habitualmente cómo tomaba el sol o acudía a la playa? Solo/con niños/con adultos |
| 12*. | ¿Usaba crema protectora solar cuando salía más de media hora en un día soleado? Nunca/A veces/Con frecuencia/Siempre |
| 13*. | En caso afirmativo, ¿qué número de fotoprotector usaba?_____ |
| 14*. | ¿Cómo lo aplicaba? En todas las áreas expuestas/ sólo en la cara |
| 15. | ¿Usó alguna vez lámparas de bronceado? Sí/No |
| 16. | ¿Recibió en alguna ocasión consejos sobre cómo proteger su piel de la exposición solar? Sí/No |
| 17. | ¿En cuántas ocasiones?1/2/3–4/>4 |
| 18. | ¿Quién le dio esos consejos? Familia-amigos/Medios de comunicación/Médicos/Otros |
| 19. | ¿Ha visto información sobre protección solar en libros, periódicos, radio o TV? Sí/No |
| 20. | ¿En cuántas ocasiones? 1/2/3–4/>4 |
| Después del diagnóstico | |
| 21. | ¿Cree que una persona bronceada parece más sana? Sí/No |
| 22. | ¿Cuál es su actitud frente a la exposición solar? Apreciar/evitar |
| 23*. | ¿Intenta estar fuera del sol? Nunca/A veces/Con frecuencia/Siempre |
| 24*. | ¿En verano, evita exponerse al sol de 12.00 a 16.00h? Sí/No |
| 25*. | ¿Usa sombreros y ropa protectora frente al sol? Sí/No |
| 26*. | ¿Suele tomar el sol? Nunca/A veces/Con frecuencia/Mucho |
| 27*. | ¿Usa crema fotoprotectora? Sí/A veces/No |
| 28*. | En caso afirmativo, ¿qué número de fotoprotector usa?____ |
| 29. | ¿Usa fotoprotector con color o productos para broncear? Sí/No |
| 30*. | ¿Renueva la aplicación? Sí/A veces/No |
| 31. | ¿Habitualmente cómo toma el sol? Solo/con niños/con adultos |
| 32*. | ¿Usa crema protectora solar cuando sale más de media hora en un día soleado? Nunca/A veces/Con frecuencia/Siempre |
| 33*. | En caso afirmativo, ¿qué número de fotoprotector usa?____ |
| 34*. | ¿Cómo lo aplica? En todas las áreas expuestas/sólo en la cara |
| 35. | ¿Ha usado alguna vez lámparas de bronceado desde el diagnóstico? Sí/No |
| 36. | ¿Ha recibido consejos sobre cómo proteger su piel de la exposición solar? Sí/No |
| 37. | ¿En cuántas ocasiones?1/2/3–4/>4 |
| 38. | ¿Quién le dio esos consejos? Familia-amigos/Medios de comunicación/Médicos/Otros |
| 39. | ¿Ha visto información sobre protección solar en libros, periódicos, radio o TV? Sí/No |
| 40. | ¿En cuántas ocasiones? 1/2/3–4/>4. |
| 41. | ¿Ha cambiado el diagnóstico de melanoma su actitud hacia el sol? Sí/No |
| 42. | En caso afirmativo señale: ya nunca tomo el sol/ tomo menos sol que antes/tomo el mismo sol que antes/tomo más sol que antes |
| 43. | Tras el diagnóstico se encontró: No angustiado/Algo angustiado/Angustiado/Extremadamente angustiado |
| 44. | ¿Se ha sentido responsable o ha tenido en algún momento sentimiento de culpa tras el diagnóstico de melanoma? Valórelo de 1 a 4, siendo el 1 nada y el 4 mucho |