La informatización consiste básicamente en una alternativa a la gestión clásica de la información, pasando del soporte en papel al electrónico. Este modelo aporta ventajas en la legibilidad, uniformidad, accesibilidad y explotación de los datos. Sin embargo, no es sencillo aplicar este proceso a la práctica clínica, pues requiere un adecuado soporte de equipos en red, el desarrollo continuo de las aplicaciones, una estrategia de implantación y la colaboración de todo el personal implicado. Revisamos nuestra experiencia en el desarrollo e implantación de una historia clínica (HC) en formato electrónico y su adaptación a un Servicio de Dermatología pionero en España. El modelo elegido en nuestro hospital desde su apertura en 1998 fue el de historia única centralizada electrónica de uso común (HCE) que se complementa con aplicaciones departamentales. La HCE se concibe como una base de datos relacional, centrada en el paciente y estructurada por procesos, que cumple los requisitos legales y permite prescindir del soporte físico (papel o placa) en la práctica totalidad de las situaciones.
El sistema funciona en los servidores centrales bajo el mantenimiento del departamento de sistemas de información. Las potencialidades son ilimitadas, destacando: asistencia por guías de actuación clínica, conexión remota con Atención Primaria, gestión on-line de actividad, consumos y estándares de calidad. Buscando alcanzar estas potencialidades en 2003 se inició un cambio tecnológico hacia lo que después sería el sistema elegido en la Comunidad de Madrid para soportar el trabajo de los nuevos hospitales.
Computerization, with a change from paper to electronic format, represents an alternative to traditional information management. This model offers advantages in legibility, uniformity, accessibility, and use of the data. However, it is not easy to apply this process to clinical practice as it requires a suitable network, continuous application development, an implementation strategy, and the cooperation of all staff involved. We have reviewed our experience in the development and introduction of electronic health records and their adaptation to a pioneer dermatology department in Spain. Since our hospital was opened 1998, the model used is that of a single, centralized electronic health record, with supplementary departmental attributes. The electronic health record is conceived as an interactive database designed around the patient, with a procedure-based structure, and that obviates the need for hardcopies (paper or films) in practically all situations; it must comply with legal requirements.
The system is installed on central servers maintained by the information technology department. The potential is unlimited; particularly important possibilities include clinical guideline-directed care, remote connection for general practitioners, and online activity, stock, and quality management. With the aim of realizing this potential, a technological change was started in 2003, moving towards what was to become the chosen system in the Community of Madrid to cope with the workload arising from new hospitals.
La informatización constituye una alternativa a la gestión clásica de la información, pasando del soporte en papel al electrónico. Este paso conlleva múltiples ventajas, motivo por el que en la última década del siglo pasado hemos asistido a una auténtica explosión informática que nos afecta en casi todas las esferas de la vida cotidiana1. Sin embargo, no es sencillo aplicar este proceso a la práctica clínica y requiere un desarrollo continuo, una estrategia de implantación y la colaboración de todo el personal implicado. La historia clínica electrónica es la herramienta tecnológica que probablemente tenga hoy día una mayor repercusión en el trabajo diario del personal sanitario y de los proveedores de servicios sanitarios. La Fundación Hospital Alcorcón (FHA) fue pionera en la implantación de una historia clínica (HC) electrónica en España en un hospital público en 1998. Revisamos nuestra experiencia en el desarrollo, implantación y posterior renovación de una HC soportada en su práctica totalidad sobre el formato electrónico.
¿Qué información debemos almacenar en una historia clínica electrónica?Desde el punto de vista del trabajo asistencial deberíamos guardar sólo aquella información que sea precisa para la toma de decisiones clínicas. Esto incluye la que resume el estado actual del conocimiento y la referente a la situación clínica del paciente2. A ella deben sumarse aquellos datos de tipo administrativo que son necesarios para el control de calidad, la gestión y el funcionamiento de la institución sanitaria3.
Estamos acostumbrados a manejar bases de conocimiento en soporte electrónico como el Up To Date®, el buscador Medline® o las Bases Cochrane®. A través de Internet podemos consultar textos de referencia como guías de actuación clínica, o bibliografía, y algunos centros disponen de acceso a bibliotecas electrónicas en texto completo (Biblioteca Virtual Laín Entralgo en la Comunidad de Madrid, por ejemplo). Sin embargo, la información que concierne al enfermo se resiste a pasar a este formato. En la mayoría de los casos continuamos almacenando nuestros comentarios, datos analíticos y pruebas en HC convencionales con un acceso limitado a la recuperación de esta información y con nulas posibilidades de explotación de los datos almacenados. El problema no es ya cómo conseguir la información, sino cómo seleccionarla, almacenarla y acceder a ella de modo eficiente.
¿Por qué almacenar la información en soporte electrónico?La experiencia de muchos años con la HC en soporte papel ha permitido un desarrollo de la misma, creando distintos tipos de formularios con una estructura que mantiene un orden propio de cada centro. Sin embargo, apesar de estos esfuerzos, el modelo presenta importantes limitaciones de uso (tabla 1). La llegada de la informática al medio sanitario pretende suplir estas carencias, aportando unas mejoras que sintetizamos en la tabla 2 y que quedarán patentes al resumir las características de nuestro modelo y la experiencia de trabajo de los últimos años.
Problemas de la historia clínica en papel
| 1. | Ilegibilidad. La escritura a mano es con frecuencia imposible de leer |
| 2. | Inaccesibilidad. Transporte desde el archivo central lento y costoso. No se puede consultar a la vez en planta y en radiología |
| 3. | Falta de unicidad y fragmentación. Archivos parciales «periféricos» con historias incompletas, a veces no accesibles para todos |
| 4. | Falta de estructura. No suele haber orden preestablecido y si lo hay es difícil de mantener por su coste en tiempo y por falta de responsable directo de esa tarea |
| 5. | Rigidez. Una vez establecido un diseño no puede modificarse cambiando el orden de los datos ya introducidos |
| 6. | Falta de uniformidad. La información se registra de maneras muy diferentes por los distintos especialistas |
| 7. | Implicaciones legales. Es difícil asegurar la inalterabilidad de este documento «legal» |
Soluciones aportadas por la historia clínica informatizada
| 1. | Legibilidad.Información siempre inteligible |
| 2. | Accesibilidad instantánea, en todo momento, desde cualquier punto y por varios usuarios simultáneament |
| 3. | Información completa y unicidad. Toda la información disponible de un paciente se localiza en las distintas aplicaciones a través del índice único (número de historia clínica) |
| 4. | Orden. Se mantiene un orden automático, adaptable a cada usuario, y que puede cambiarse a posteriori en su estructura o presentación recuperando todos los datos |
| 5. | Organización. La interconexión con aplicaciones específicas mantiene la organización de la información sin perder su accesibilidad |
| 6. | Implicaciones legales. El registro de la información de manera que no pueda ser alterada a posteriori favorecería la confianza en el sistema |
| 7. | Potencialidades. Permitiría la explotación de la información clínica, nuevas funciones de ayuda para el clínico (por ejemplo, avisos), favorecería el uso de guías de práctica clínica |
Nuestro hospital se diseñó sobre la base organizativa de una historia centralizada en soporte electrónico (HCE) de uso común por todas las especialidades. Este modelo de HCE permite el seguimiento del paciente ingresado o valorado en consulta externa por todos los médicos de cualquier especialidad. La HCE se relaciona con otras aplicaciones de diagnóstico por imagen, laboratorio, anatomía patológica y enfermería, permitiendo prescindir del soporte físico (papel o placa fotográfica) en la mayoría de situaciones.
La HCE se completa con soluciones departamentales (HCD) implantadas en unidades con requerimientos muy específicos, como la Unidad de Cuidados Intensivos (UCI) y la de Diálisis. Todas estas herramientas informáticas se hallan en los servidores centrales, son accesibles desde múltiples puestos de trabajo a través de la red hospitalaria y se encuentran bajo el control de la Unidad de Sistemas de Información. De este modo se asegura el mantenimiento del sistema en funcionamiento, la conservación de los datos y el cumplimiento de los requerimientos de la Ley de protección de datos4.
Elementos para el desarrollo e implantación de la historia clínica electrónica en 1998Los elementos imprescindibles para poder llevar a término el proyecto de informatización completa de la HC puede sistematizarse en:
- 1.
Recursos materiales: hardware. Es preciso disponer de una red local de ordenadores conectados con unos servidores centrales. Debe haber un ordenador en cada consulta, despacho, control de hospitalización, sala de diálisis, en cada puesto de trabajo. Se debe dimensionar de forma que permita el trabajo simultáneo de todos los profesionales en las situaciones de trabajo asistencial habituales.
- 2.
Recursos materiales: software. Nos referimos a los programas específicos capaces de resolver, al menos, todas las situaciones posibles de entrada y salida de información en una HC convencional: las aplicaciones asistenciales.
- 3.
Recursos humanos: todo el personal sanitario debe ser capaz de manejar estas aplicaciones con un nivel de usuario suficiente.
- 4.
Recursos humanos: departamento de sistemas de información. Un grupo de profesionales imprescindible es el de los técnicos informáticos que deben dar soporte a los usuarios.
Probablemente, lo que es relativamente más fácil de conseguir para un centro de nueva creación es el hardware.
A este respecto, ya comienza a haber recomendaciones específicas5, e incluso se van definiendo los estándares internacionales6. Sin embargo, encontramos más dificultades con el software. La importancia de la cuestión es tal que ya en los EE.UU. se hacen recomendaciones generales sobre las aplicaciones informáticas sanitarias7. Sin embargo, la realidad que nos encontramos es que no hay una solución universalmente aceptable8. Y ésta es la situación que hemos vivido desde la apertura de nuestro centro en el año 1998.
Proceso de implantación inicial de una historia clínica electrónicaPartimos de que cada organización hospitalaria tiene peculiaridades propias y de que no existen aplicaciones refinadas aplicables a todo un hospital. Por ello, en nuestro centro tuvimos que afrontar en 1998 la creación de una aplicación de HCE general propia (DOCtor®) a partir de un plan de desarrollo y un método de trabajo1.
Es de vital importancia la comunicación entre clínicos e informáticos dentro de un grupo de diseño, para una vez consensuado el objetivo final establecer un plan de desarrollo por fases9. En cada fase se definen por adelantado los objetivos que deben alcanzarse y se instauran los plazos para conseguirlos. Cada fase incluye los siguientes períodos: a) diseño; b) programación; c) fase piloto: prueba en «real» por el grupo de diseño original ampliado a un número de usuarios limitado; d) refinamiento inicial (de acuerdo con la interacción de los usuarios de la fase piloto), y e) implantación en toda la organización. El proceso es casi continuo y se ha propuesto que más que hablar de «implantar» un sistema se hable de «hacerlo crecer». Hay que resaltar la importancia de definir una buena estrategia de introducción del sistema en el trabajo real de la organización hospitalaria. En este sentido queremos recordar que proyectos de gran envergadura han fracasado por este motivo10.
La historia clínica centralizada: el DOCtor®Aunque existen aplicaciones comerciales que resuelven las necesidades de áreas concretas del trabajo de un hospital (laboratorios, admisión, citaciones de pruebas, farmacia, etc.), faltan soluciones globales que integren todo el funcionamiento de la organización. La experiencia en nuestro medio es limitada, y normalmente sólo afecta a servicios o unidades concretas dentro de la organización hospitalaria. Especialmente poco desarrolladas están las soluciones generales e integradoras que permitan el trabajo del médico de una manera homogénea en los distintos ámbitos en los que se produce (urgencias, hospitalización, consultas, quirófanos, pruebas especiales, etc.)11.
Es precisamente la HC el núcleo central del trabajo de toda la organización hospitalaria. La apuesta de un hospital por la completa informatización se encuentra con su principal obstáculo en el núcleo central de historia común. La aplicación que gestione la HC informática debe cumplir con unos requisitos mínimos (tabla 3). De estos requisitos debemos resaltar la adaptabilidad a los distintos contextos de trabajo y la flexibilidad que permita el trabajo coordinado de los diferentes especialistas sobre la HC única del paciente individual.
Requisitos teóricos de la historia clínica informatizada
| 1. | Equivalencia entre los registros de papel y los registros en el sistema informático |
| 2. | Seguridad. Controles de acceso, inalterabilidad de la información e identificación del usuario |
| 3. | Adaptabilidad a los modos de trabajo en las diferentes áreas del hospital |
| 4. | Información estructurada con dos objetivos:
|
| 5. | «Amigable». Uso fácil por no especialistas en informática. No debería suponer un consumo de tiempo mayor que en papel |
| 6. | Diseño abierto a mejoras como: ayudas para la codificación, guías asistenciales o bases de datos por patologías |
| 7. | Compatibilidad para intercambiar información con otras aplicaciones asistenciales (laboratorio, radiología, prescripciones de tratamiento hospitalario y extrahospitalario) |
- 1.
La unidad de acción del médico es la generación de anotaciones (no los informes).
- a)
Cada comentario escrito en el modelo convencional (soporte papel) lleva asociado un registro temporal y de identidad (firma). Las anotaciones en papel están conectadas físicamente entre sí (en una carpeta) componiendo la parte principal de lo que llamamos «HC».
- b)
En DOCtor® se trabaja de una manera similar «generando» anotaciones a las que se asocian de forma automática la fecha y hora del registro y la firma (a partir de la clave de acceso precisa para entrar en la aplicación). Nadie puede modificar anotaciones realizadas por otro, y sólo dispone de un período de latencia de horas para modificar las propias. Este último requerimiento garantiza el valor legal de la HCE, incluso de manera más fidedigna que en el soporte tradicional.
- a)
- 2.
El tipo de anotación.
- a)
En papel la información está estructurada en apartados específicos como anamnesis, evolución, exploración física, pruebas complementarias o tratamiento, que ayudan a dar uniformidad a su estructura y facilitan la búsqueda posterior de información.
- b)
En DOCtor® también debemos asignar a cada anotación un identificador de tipo de anotación. Esto facilita la búsqueda y sobre todo la generación automática de informes. Con el tiempo se puede cambiar el aspecto de las pantallas, la estructura del informe o el orden de las anotaciones, conservando todos los datos previamente introducidos. Este sencillo procedimiento es imposible en la historia convencional en papel.
- a)
- 3.
Los informes (y los documentos): el informe es un tipo de documento elaborado por el médico para resumir la situación de un paciente al final de un proceso diagnóstico en consulta o de un ingreso. Otros documentos que se incluyen en la HC son los consentimientos, hojas de recomendaciones, dietas, etc.
- a)
En papel el informe se elabora copiando y resumiendo anotaciones previas y se estructura generalmente en apartados (anamnesis, exploración, etc.). Posteriormente el personal administrativo lo transcribe del dictáfono al papel.
- b)
En DOCtor® los informes (y documentos) son equiparables a archivos de un procesador de textos que tras su generación y corrección quedan registrados y cerrados para impedir su pérdida o la modificación de su contenido. Estos archivos de texto suelen estar estructurados aprovechando los epígrafes/tipo de anotaciones. Para la elaboración de informes, la aplicación (cumpliría el trabajo del personal administrativo) nos preguntará las partes de la HC informatizada que deseamos incluir en él y dónde queremos que se coloquen (maquetación del informe). La aplicación generará entonces un archivo de texto según nuestras instrucciones, que podremos corregir y finalmente firmar. La aplicación no nos exige generar un informe más que cuando nosotros lo consideremos pertinente, sin embargo, resulta habitual entregar un informe resumen o sólo el tratamiento tras cada revisión del paciente. También se pueden incluir otros archivos de texto como consentimientos informados (que habrá que imprimir, pues es necesaria la firma física del paciente) u hojas de recomendaciones.
- a)
Desde el DOCtor® se accede a través de iconos a otras aplicaciones. El gestor de peticiones clínicas GPC® permite solicitar y recuperar desde cualquier punto de la red pruebas complementarias (diagnóstico por imagen, laboratorio y anatomía patológica). Estos resultados pueden consultarse, incorporarse a las anotaciones o imprimirse. Con el desarrollo de WEBLINK® se ha prescindido del soporte en placa para las técnicas de diagnóstico por imagen, al estar disponibles en red para visualización desde cualquier monitor. GACELA® es una aplicación para seguimiento por enfermería del paciente ingresado (planes de cuidados, gráficas, balances, comentarios, etc.).
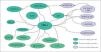
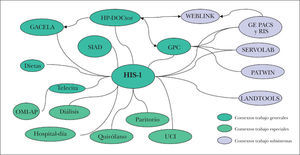
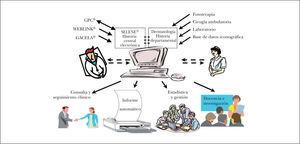
El conjunto de todos estos elementos permite a varios usuarios acceder simultáneamente y de modo inmediato a la práctica totalidad de la HC, y desde cualquier puesto de trabajo. En la figura 1 podemos ver un esquema funcional del sistema de información asistencial inicialmente implantado centrado en la aplicación HP-HIS-1 (gestión de pacientes).
Implicaciones prácticas y problemas en el proceso de informatización clínicaComo en cualquier proceso de adaptación, la informatización del proceso asistencial puede plantear problemas, que es preciso reconocer e identificar. Estos son algunos de ellos:
- 1.
Inercia de los clínicos. Los usuarios intentamos mantener un nexo de unión con el sistema en papel que previamente conocíamos. Algunos autores incluso han destacado la desconfianza del médico hacia un sistema de registro transparente y que no permite correcciones a posteriori12.
- 2.
Inercia del paciente. Esta extrañeza y desconfianza se detecta en algunos pacientes, que sólo se fían de lo que tienen entre las manos, el papel. Desde otro punto de vista, el paciente y el médico tienen que acostumbrarse a un nuevo tipo de consulta, con el ordenador siempre presente, y una nueva forma de distribuir el tiempo. En nuestra experiencia el usuario descubre progresivamente las ventajas de este sistema y se adapta a él.
- 3.
Recuperación de información histórica. Este problema se ha minimizado al implantarse el sistema desde la apertura del hospital. Nuestra experiencia se limita a la recuperación de datos previos, por ejemplo, informes antiguos de otro hospital, y a las exploraciones que se derivan a otros centros. Actualmente se recuperan a través de escáner con reconocimiento de texto y se incorporan al formato electrónico. Exploraciones previas de imagen o en otro soporte deben ser almacenadas en la historia clásica tras incorporar el informe o resumen a la HCE.
- 4.
Convivencia necesaria entre papel y registro electrónico. Por todo lo dicho, y alguna otra razón (por ejemplo, firma de los pacientes en los consentimientos), siguen siendo imprescindibles los registros en papel. Por ello es necesario definir estándares para la convivencia de los dos sistemas13. En este sentido es importante asegurarse de que toda la información, al menos en forma resumida, se halle recogida en la HCE (por ejemplo, el informe), independientemente de que exista mayor detalle en el sobre de HC (por ejemplo, las imágenes de una tomografía axial computarizada realizada en otro centro).
- 5.
Estrategias en el plan de implantación. Es básico implicar a los usuarios en el proceso de implantación por medio de monitores, que se encarguen de consensuar con sus compañeros convenciones de uso generales y por unidades, favoreciendo que se viva como algo «propio»9. Es recomendable disponer de ventajas inmediatas (captura de datos, generación de informes, etc.) que compensen el esfuerzo del cambio y son imprescindibles cursos de formación.
- 6.
Definir las técnicas de depuración y pruebas del nuevo software. Si el proyecto tiene éxito, la dependencia de la organización hospitalaria en su trabajo diario será cada vez mayor, constituyéndose en herramienta imprescindible. Se deben evitar fallos en el sistema y paradas del mismo. Para ello es importante programar protocolos de pruebas en simuladores, uso en real inicial por usuarios seleccionados y programación de las paradas de mantenimiento.
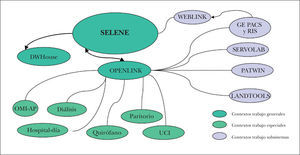
En 2003 se inicio un proceso de cambio de los sistemas de información en la FHA. Aunque hay una serie de razones relacionadas con la infraestructura tecnológica (cambio de tecnología cliente servidor a tecnología WEB), las principales razones para el cambio están relacionadas con las funcionalidad del sistema global para el personal sanitario que permitiera una mayor integración de la información y los diferentes sistemas asistenciales y de los distintos usuarios (personal facultativo, enfermería, personal de atención primaria, etc.) y estandarizar un modelo común para los futuros hospitales de la Comunidad de Madrid. En este sentido con la aplicación SELENE® de Siemens, inicialmente implantada en nuestro centro (FHA) a partir de 2003 y que luego se instauró en el Hospital de Fuenlabrada, se creó un Centro de Proceso de Datos único para los 7 nuevos hospitales de la Comunidad recientemente inaugurados (incluyendo el Hospital Puerta de Hierro de Majadahonda).
Desde abril de 2003 se inició la sustitución en la FHA de las cuatro grandes aplicaciones en tecnología cliente servidor del ámbito de trabajo general por una única aplicación en tecnología WEB, SELENE® de SIEMENS. Además se redefinieron las comunicaciones con el resto del sistema basándonos en el estándar HL7 y en un motor de integración único (OPENLINK® de SIEMENS). La sustitución de HP-DOCtor® y GACELA-Tecnogest® se terminó en noviembre de 2003, y la de HP-HIS 1® en junio de 2006. La de GPC-Novasoft® para el diagnóstico por la imagen se completó también en junio de 2006, y posteriormente la de laboratorio. El análisis de información del sistema se hace sobre el DataWareHouse® de SIEMENS, separado de las aplicaciones de producción de información del sistema.
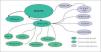
Sobre esta imagen inicial del sistema se integran algunos ámbitos de trabajo especiales en la aplicación general. Desde un punto de vista muy amplio podemos apuntar que la necesidad de aplicaciones departamentales (subsistemas) la define fundamentalmente la existencia de comunicaciones complejas con máquinas específicas (analizadores en laboratorios, monitores en UCI y Reanimación, aparatos de radiodiagnóstico). En la figura 2 podemos ver el esquema funcional tras el cambio.
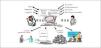
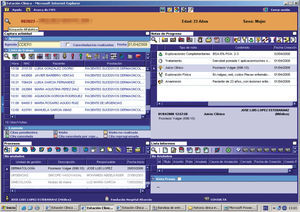
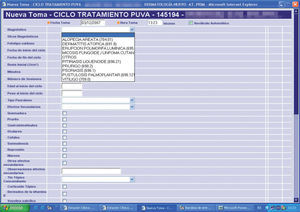
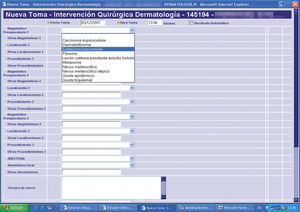
Recursos específicos de DermatologíaEn el Servicio de Dermatología hemos adaptado e introducido una serie de herramientas y documentos informáticos, que facilitan la atención clínica y la explotación de la información y que completan la HC electrónica dermatológica (figs. 3–7).
Se han confeccionado una serie de formularios para recoger la información de la realización de determinadas técnicas:
- 1.
Formulario de cirugía ambulatoria (mayor y menor).
- 2.
Formulario de tratamiento con fototerapia.
- 3.
Formulario de pruebas epicutáneas.
- 4.
Formulario de dermatoscopia digital.
Éstos son del tipo multiopción y marcado, permiten estandarizar en todo el servicio la asistencia y acelerar el proceso de recogida de datos. Además autogeneran un informe que se da al paciente. Por otra parte, permiten una explotación más sencilla de estos procesos (estadísticas, gráficos, etc.) independiente del programa de análisis de datos general de la HCE DataWareHouse®.
Pruebas analíticas y de laboratorioHemos elaborado una serie de perfiles estándar en las patologías más frecuentes que facilitan la petición de las pruebas y permiten que todo el personal del servicio pida las mismas cosas en estas patologías.
CodificaciónHemos introducido la codificación automática del CIE-9 MOD para Dermatología en el diagnóstico de todos los procesos dermatológicos, lo que permite una explotación y agrupación de los procesos más sistemática.
Consentimientos informadosSe han introducido plantillas informáticas de todos los consentimientos informados específicos de Dermatología realizados por la Academia Española de Dermatología y Venereología (AEDV), de tal forma que se facilita en pocos pasos su impresión y queda recogida en la HC informática.
Otras herramientasSe han introducido como herramientas de la HCE de Dermatología una pestaña para el cálculo del PASI (Psoriasis Area Severity Index) en pacientes con psoriasis que agiliza su cálculo y lo refleja en la HC. También se han introducido cuestionarios autorrellenables e imprimibles en la HCE de calidad de vida (DLQI).
Base de datos iconográfica de DermatologíaLas imágenes en Dermatología son una parte fundamental de la HC y suponen para el dermatólogo en cierta medida lo mismo que para el radiólogo una radiografía o una prueba de imagen. En nuestro hospital no está integrada la iconografía dermatológica dentro de la HCE actual (SELENE®), por lo que hemos tenido que elaborar una base de datos iconográfica paralela interconectada a través del NHC (número de HC) que ha sido elaborada en ACCESS y que es de acceso exclusivo para el personal del Servicio de Dermatología (con sus claves de acceso). Esta base de datos se mantiene en los servidores centrales del Departamento de Sistemas de la Información de la FHA y se elaboró en 1998 con todos los datos necesarios para una correcta identificación iconográfica y explotación. De cara al futuro lo ideal sería la integración total dentro del programa SELENE®, para lo cual una de las opciones es, de forma similar a cómo se han integrado recientemente las imágenes radiológicas, realizar una adaptación a través de los PACS de imágenes radiológicas y del programa de visualización Centricity Web® que tiene su link con SELENE®. Nuestra base actual contiene más de 43.000 imágenes dermatológicas y ocupa un espacio informático de más de 34 Gb.
Aspectos conceptuales sobre la historia clínica informática y conclusionesLa HC informática no puede ser concebida como un mero gestor de informes o como un editor de textos avanzado14. En nuestro centro se ha diseñado una HCE como una base de datos relacional, centrada en el paciente, y estructurada por problemas. La principal aportación de nuestra historia hospitalaria es que es naturalmente única para el paciente, y en ella pueden trabajar los médicos de las distintas especialidades gracias a un diseño común, pero que también permite formularios específicos y personalizaciones por servicios y unidades.
Otra aportación conceptual de la HCE es la identificación de la «anotación» como «unidad» de trabajo del médico. Estos párrafos de texto libre escritos por el médico llevan aparejados diversos atributos (nombre del usuario, especialidad del usuario, fecha y hora, etc.). De entre ellos es el «tipo de anotación» el que nos resultará más útil para la generación de informes semiautomáticos y «vistas» de la HC. Este tipo de desarrollo ya está siendo descrito como muy necesario por otros autores15. La interacción de los usuarios con la aplicación debe permitir la modificación de la misma para adaptarla a sus necesidades específicas. Es precisamente en este aspecto donde se debe insistir más en el período de diseño de la aplicación16. Esto lleva aparejado un beneficio adicional, al fomentar un cierto sentido de propiedad de los usuarios médicos respecto a la aplicación11.
Nuestra aplicación hospitalaria cumple globalmente con los requisitos teóricos que debiera tener una HC informatizada y satisface en general las expectativas que en los usuarios generan las ventajas teóricas de la historia informatizada. Por otro lado, es el auténtico soporte legal de HC y permite prescindir del soporte papel, salvo para excepciones antes comentadas (por ejemplo, consentimientos informados).
De especial importancia es favorecer el seguimiento de las guías de práctica clínica locales, tarea comenzada en la aplicación departamental y que está en la línea de otras experiencias parciales en este aspecto 17-19. Sin embargo, está lejos el horizonte de alcanzar toda su utilidad potencial20,21. En un futuro próximo se desarrollarán nuevas herramientas que, actuando como los «asistentes» para la instalación de programas de un ordenador doméstico, ayuden al médico en el seguimiento del proceso asistencial, por ejemplo, en el manejo de la anemia o el seguimiento del acceso vascular.
Los clínicos que trabajamos con estas herramientas sentimos un alto grado de satisfacción por el valor añadido que dan las aplicaciones informáticas a nuestro trabajo y no nos imaginamos hoy día la labor asistencial sin su uso. La posibilidad del acceso inmediato a la información en elmismo momento en el que ésta se genera y de forma legible es una de las ventajas operativas que más se aprecian en el trabajo diario.
Un aspecto crucial a resolver es la compatibilidad entre las distintas aplicaciones. La conexión entre diversas bases de datos es casi siempre técnicamente posible, aunque muchas veces limitada por intereses comerciales. En este sentido las sociedades científicas o los sistemas de salud pública deberían establecer y exigir requerimientos mínimos que permitan la comunicación entre distintos modelos de HCE.
Otro punto de reciente interés y futuro desarrollo es la conexión de los sistemas con Internet. Hay ya alguna experiencia práctica en este campo22, si bien la principal cuestión que se suscita es la seguridad de la transmisión de datos confidenciales en este contexto. Existen aplicaciones comerciales que permiten resolver la codificación y transmisión segura de datos y su encriptamiento. Esto facilitaría la transmisión de informes, pruebas e incluso la historia completa de un paciente que se traslada o ingresa en otro centro.
Por otra parte, no hay que olvidar los costes que conlleva inevitablemente el proceso de informatización, estimados en Norteamérica entre 15.000 y 50.000 dólares por facultativo, y que inicialmente durante los primeros meses supone una reducción en la productividad entre el 10–20 % cuando se pasa desde un sistema tradicional en papel23. En esta línea es mejor acometer proyectos limitados pero factibles antes que planes de implantación a gran escala, que suelen estar abocados al fracaso24.
Por último, señalar que el éxito de la informatización de la medicina y de la implantación de la HCE depende en primer lugar de la voluntad y cooperación del personal sanitario implicado, en segundo lugar de la existencia de una eficiente y avanzada tecnología, y además se necesita una dosis importante de paciencia por parte de todos los implicados.
AgradecimientosTodo el trabajo desarrollado hubiera fracasado sin la comprensión, entusiasmo y dedicación de todo el personal de la Fundación Hospital Alcorcón y del personal del Departamento de Sistemas de la Información.
Conflicto de intereses
Declaramos no tener ningún conflicto de intereses.