Las melanocitosis dérmicas constituyen un amplio grupo de lesiones melanocíticas congénitas o adquiridas, que comparten como hallazgo histopatológico la presencia de melanocitos dendríticos con pigmentación variable en la dermis, con o sin presencia de melanófagos1. Este grupo incluye la mancha mongólica, el nevus azul, el nevus de Ota, el nevus de Ito, el nevus de Hori, y otras entidades menos conocidas como melanocitosis dérmicas atípicas2.
Presentamos el caso de una mujer de 35 años de edad, natural de Nigeria, que consultó por hiperpigmentación facial asintomática y progresiva de 2 años de evolución en región frontal. Como único antecedente personal, la paciente tenía hipertensión arterial en tratamiento con amlodipino. No refería relación temporal entre la toma de amlodipino y el inicio de la hiperpigmentación ni toma de otros fármacos distintos al habitual. Negaba la aplicación tópica de algún producto en la zona. No había realizado ningún tratamiento.
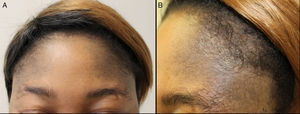
La paciente, de fototipo V, presentaba en región frontal extendiéndose hacia ambos parietales, múltiples máculas de pocos milímetros, confluentes, que se agrupaban formando una gran mancha de aspecto moteado, mal delimitada, de tonalidad gris-azulada, no infiltrada. No se observaba descamación superficial (fig. 1). No presentaba lesiones en la conjuntiva ni en la mucosa oral.
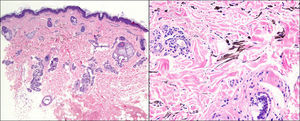
En el estudio histopatológico se evidenció una proliferación de melanocitos dendríticos sin atipia en la dermis media (fig. 2), que se confirmó con la tinción de Masson-Fontana. No se observaron depósitos de pigmento no melánico. Todos los hallazgos fueron compatibles con un nevus de Hori.
El nevus de Hori, también conocido por su acrónimo en inglés ABNOM (Acquired Bilateral Nevus of Ota like Macules), es una de las melanocitosis dérmicas faciales adquiridas más frecuente1. Fue descrito por Hori et al. en 19843. Suele afectar a mujeres asiáticas en torno a la cuarta o quinta décadas de la vida. Se han descrito casos de asociación familiar4. Se presenta como máculas de color azul-gris-marrón de distribución bilateral en la región frontal, fronto-parietal, párpados, mejillas y nariz. No asocia afectación ocular ni mucosa3, aunque recientemente se ha descrito un caso con afectación mucosa. Consideramos que los hallazgos clínico-patológicos de este caso de afectación mucosa podrían corresponder a un nevus de Ota5.
El origen de esta entidad permanece desconocido. En su etiopatogenia parece necesario la presencia de melanocitos ectópicos pobres de melanina en la dermis, por el descenso o migración desde la epidermis o bulbo piloso («dropping off»), o por la alteración en la migración durante el desarrollo embriológico, y la activación de estos en respuesta a radiación ultravioleta, hormonas, inflamación crónica y otros factores no bien establecidos1. Su diagnóstico es principalmente clínico. En el estudio histopatológico se observan melanocitos en dermis media y alta, sin fibrosis ni alteración de la estructura dérmica normal3. Ultraestructuralmente estos melanocitos están plenamente desarrollados con melanosomas en estadios II, III y IV, rodeados de una vaina extracelular cuyo grosor se incrementa con la edad, confiriendo estabilidad a las lesiones1,3.
El nevus de Ota, melanosis de Riehl, ocronosis y melasma, son sus principales diagnósticos diferenciales3. El nevus de Ota se diferencia por una edad de inicio más precoz, presentación unilateral y afectación mucosa. En la melanosis de Riehl u ocronosis exógena existe el antecedente de la aplicación de productos tópicos con anterioridad a la aparición de las lesiones. En la ocronosis endógena se objetiva pigmento no melánico en la dermis. El melasma comparte características clínicas similares como el predominio en el sexo femenino, la afectación predominante de la región malar y una patogenia común con aumento de la expresión de la vía SCF/c-kit6, pero no muestra la coloración gris-azulada del nevus de Hori3,7, y los hallazgos histopatológicos también difieren8,9. Estudios histopatológicos con controles sanos describen como hallazgos característicos del melasma un incremento en el depósito de melanina en la epidermis, con presencia normal o aumentada de melanocitos en la misma, que pueden aparecer de tamaño mayor al habitual y con dendritas prominentes, asociando en ocasiones con un aumento en el número de melanófagos8,9. Teniendo esto en cuenta, a pesar de que el melasma ha recibido la subclasificación en epidérmico y dérmico, es probable que las formas puramente dérmicas correspondan realmente a nevus de Hori8.
Con respecto al tratamiento, algunos autores muestran resultados beneficiosos, aunque variables, con distintos láser Q-Switched (QS): QS láser Yag (1064nm), QS láser Alejandrita (755nm) y QS láser Rubi (694nm), si bien parece que la hiperpigmentación residual transitoria es la norma1,10–13. Con el objeto de reducir la misma, los tratamientos combinados de láser QS y agentes blanqueadores, dermoabrasión y láser CO2 son los más empleados1,12.
En conclusión, el nevus de Hori es una causa de hiperpigmentación facial adquirida, a tener en cuenta en la práctica clínica diaria.