Mujer de 62 años procedente de Brasil, residente en España desde hace 3 años, consulta por manchas pigmentadas en área facial que han ido apareciendo de manera progresiva en los últimos 2 años. No refiere tomar medicación ni antecedentes patológicos de interés. Las lesiones son asintomáticas, no provocan prurito ni dolor.
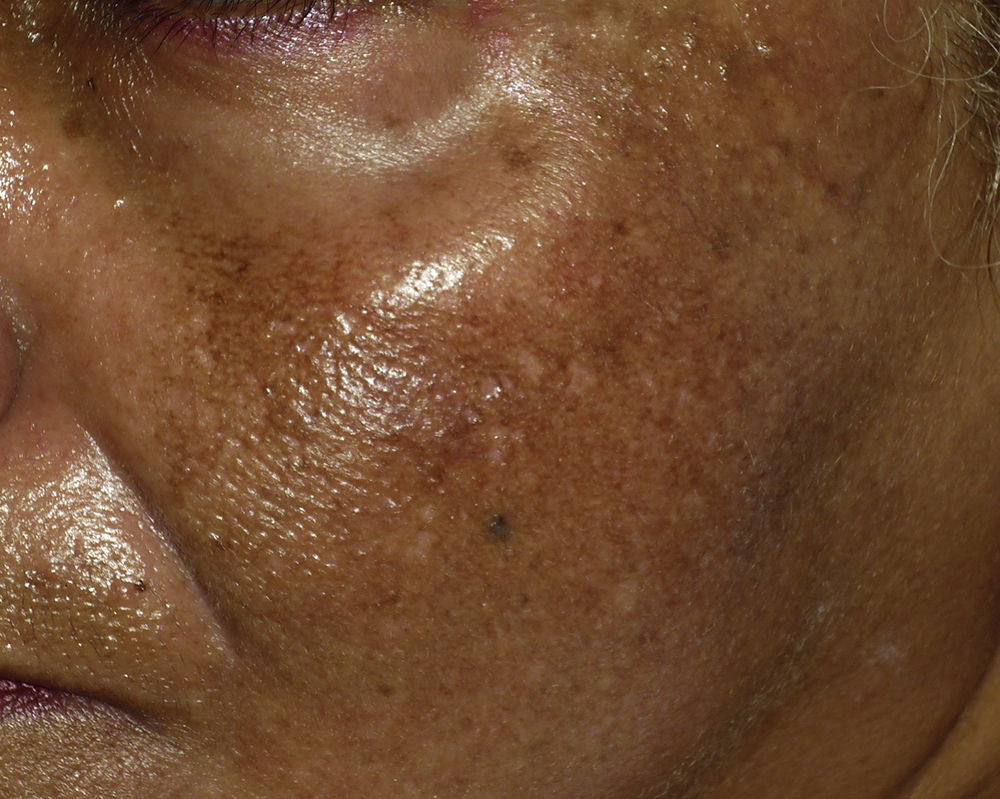
Exploración físicaLa paciente corresponde a un fototipo V en la clasificación de Fitzpatrick. A la exploración física presenta en ambas regiones malares, superficies cigomáticas, ambas sienes y áreas supraciliares, una hiperpigmentación mal delimitada, parcheada y palpable a modo de minúsculas pápulas grisáceas sobre base marronácea. No se observan otras lesiones similares en otras localizaciones. No presenta signos de inflamación ni descamación superficial (fig. 1).
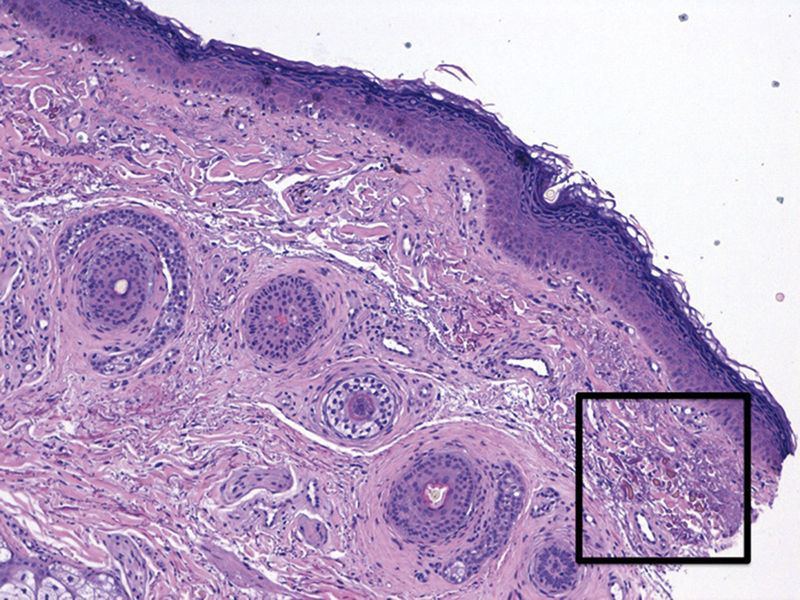
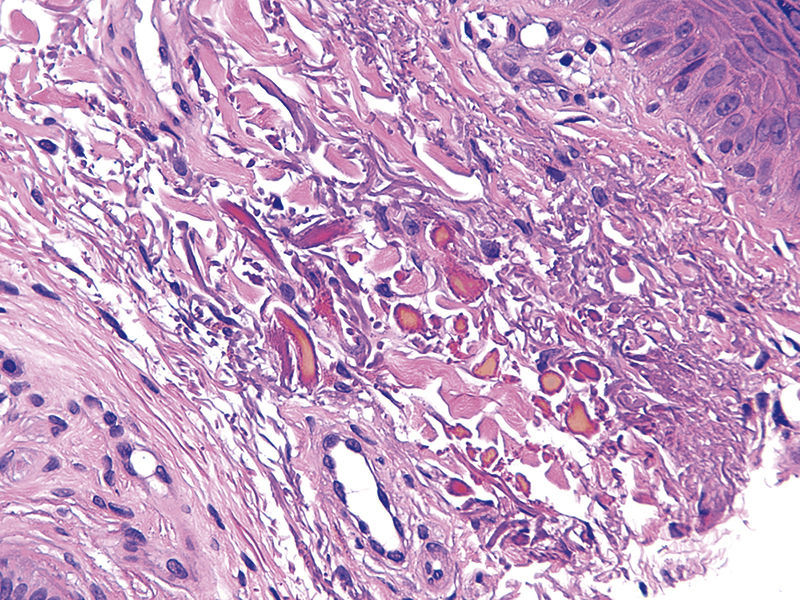
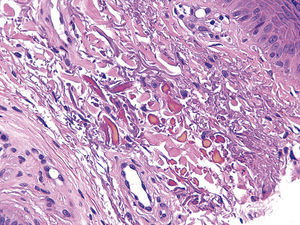
HistopatologíaEl estudio histológico de la lesión muestra una epidermis conservada y el depósito de un material de color amarillo oscuro que se dispone entre las fibras de colágeno en la dermis superficial, que adopta diferentes morfologías. No afectación de anejos ni infiltrado inflamatorio. No se observa proliferación melanocítica ni aumento de pigmento melánico en membrana basal. No melanofagia en dermis superficial (figs. 2 y 3).
Otras pruebas complementarias no fueron solicitadas.
¿Cuál es el diagnóstico?
DiagnósticoOcronosis exógena por hidroquinona.
EvoluciónLa paciente durante el proceso diagnóstico reconoce que ha estado utilizando durante más de 20 años un producto con hidroquinona mediante administración tópica en área facial para disminuir su pigmentación. Se le indica que debe interrumpir el uso del producto y se inicia tratamiento con retinoides tópicos.
ComentarioEl término de ocronosis cutánea fue descrito por Virchow en 1866 como la acumulación de ácido homogentísico en la dermis papilar. Sin embargo, se referían a ocronosis por mecanismos patogénicos endógenos, enfermedad hereditaria conocida como alcaptonuria, donde existe una alteración en la enzima homocisteína oxidasa1. No fue hasta 1975 cuando Findlay describe una forma de ocronosis producida por el uso continuado de cremas despigmentantes con hidroquinona, que se convierte a partir de los años 80 en la primera causa de ocronosis exógena del mundo2.
La ocronosis exógena por hidroquinona aparece por su aplicación tópica continuada, relacionándose más el tiempo de administración que la concentración de esta. Afecta de manera más frecuente a fototipos IV y V que son los que habitualmente reciben tratamiento despigmentante. Este uso prolongado en el tiempo implica la inhibición de la enzima homocisteína oxidasa, provocando la acumulación del ácido homogentísico en la dermis. Clínicamente, los pacientes presentan una hiperpigmentación de tipo papular y parcheada que recuerda a gránulos de caviar y que taponan los orificios foliculares, siendo más evidente en los arcos cigomáticos y en la región supraciliar2. Aunque las primeras etapas puede ser solo evidente un mínimo eritema con leve inflamación. Entre los diagnósticos diferenciales, se encuentran el melasma, mucho más frecuente, sin formaciones papulares ni tapones foliculares; y la hiperpigmentación por acumulación de metales (seudocronosis) donde la hiperpigmentación es normalmente generalizada, afectando a esclera y mucosas.
El diagnóstico definitivo es histológico, confirmando la presencia de cuerpos de color ocre que se disponen en la dermis superficial, entre los haces de colágeno, sin provocar alteraciones en la epidermis ni anejos. Estos cuerpos adoptan diferentes formas, siendo la más representativa la forma de «banana», como podemos observar en la figura 3 de nuestro paciente3. Es importante recordar que no se dispone alrededor de los conductos excretores ecrinos, característica que lo diferencia de otras enfermedades que cursan con hiperpigmentación y que son distintas a la acumulación del ácido homogentísico, como la acumulación de plata, denominada argiria, siendo la pseudocronosis más frecuente4.
Respecto al manejo terapéutico, la primera medida es la interrupción del uso de hidroquinona. Múltiples tratamientos han sido descritos como el uso de retinoides tópicos, peelings químicos con ácido glicólico o láser CO25. Actualmente, son los tratamientos mediantes láser Nd:YAG los que parecen ofrecer los mejores resultados al fragmentar los cuerpos ocres y facilitar su fagocitación6.
Conflicto de interesesLos autores declaran que no tienen ningún conflicto de intereses.