El hemangioma epitelioide (HE) es una infrecuente proliferación vascular benigna e idiopática descrita por primera vez por Wells y Whimster en 19691. Típicamente aparece en la piel o tejido celular subcutáneo de la cabeza y el cuello, y más raramente ha sido publicado en el tronco y las extremidades. Se ha sugerido un origen traumático, infeccioso o la existencia de una malformación vascular subyacente como posibles causas. Presentamos el caso de un adolescente diagnosticado de hemangioma epiteliode múltiple en el miembro superior izquierdo, cuyo estudio de imagen reveló una importante lesión aneurismática asintomática que requirió tratamiento quirúrgico para favorecer la resolución de las lesiones de HE.
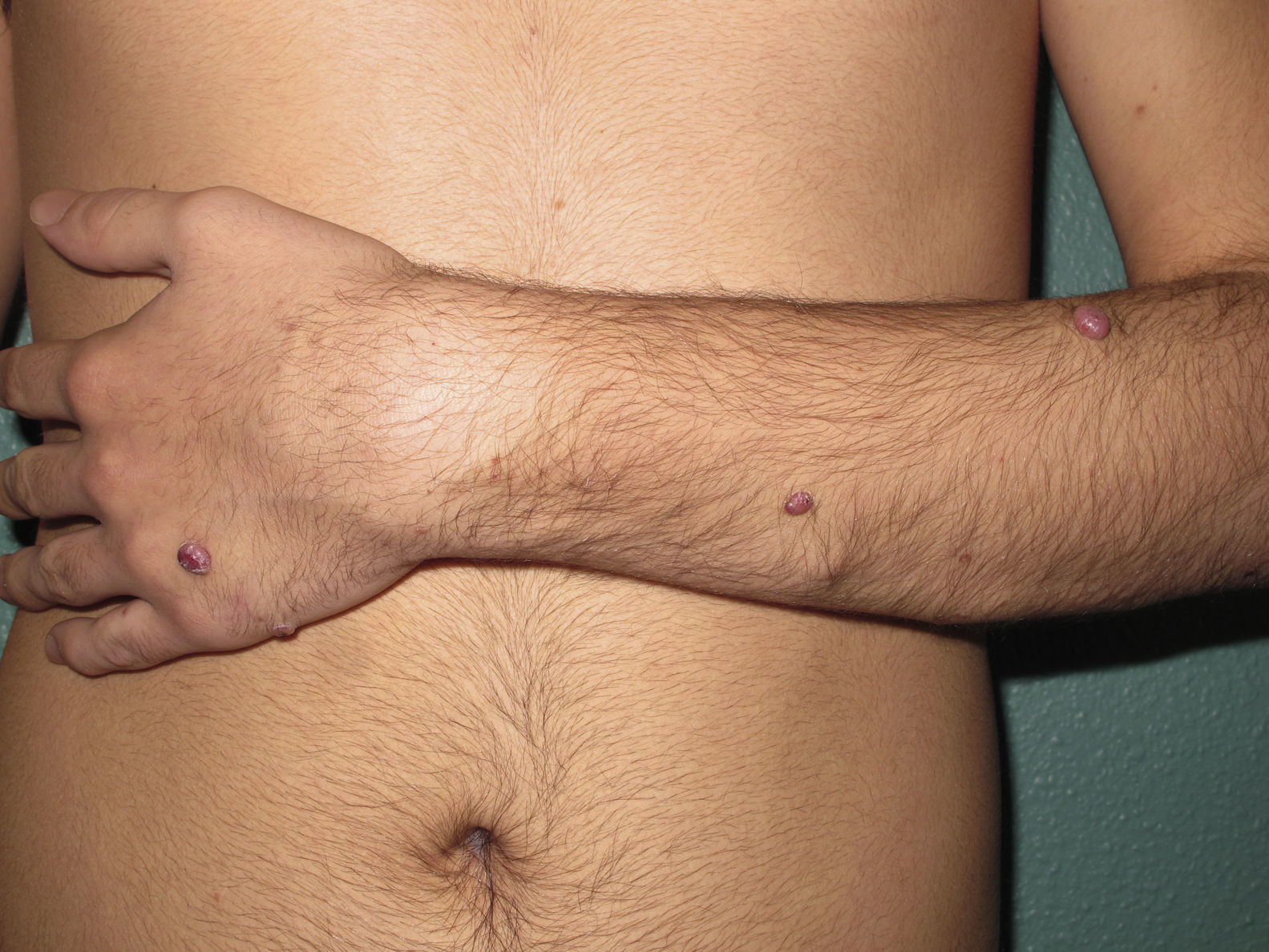
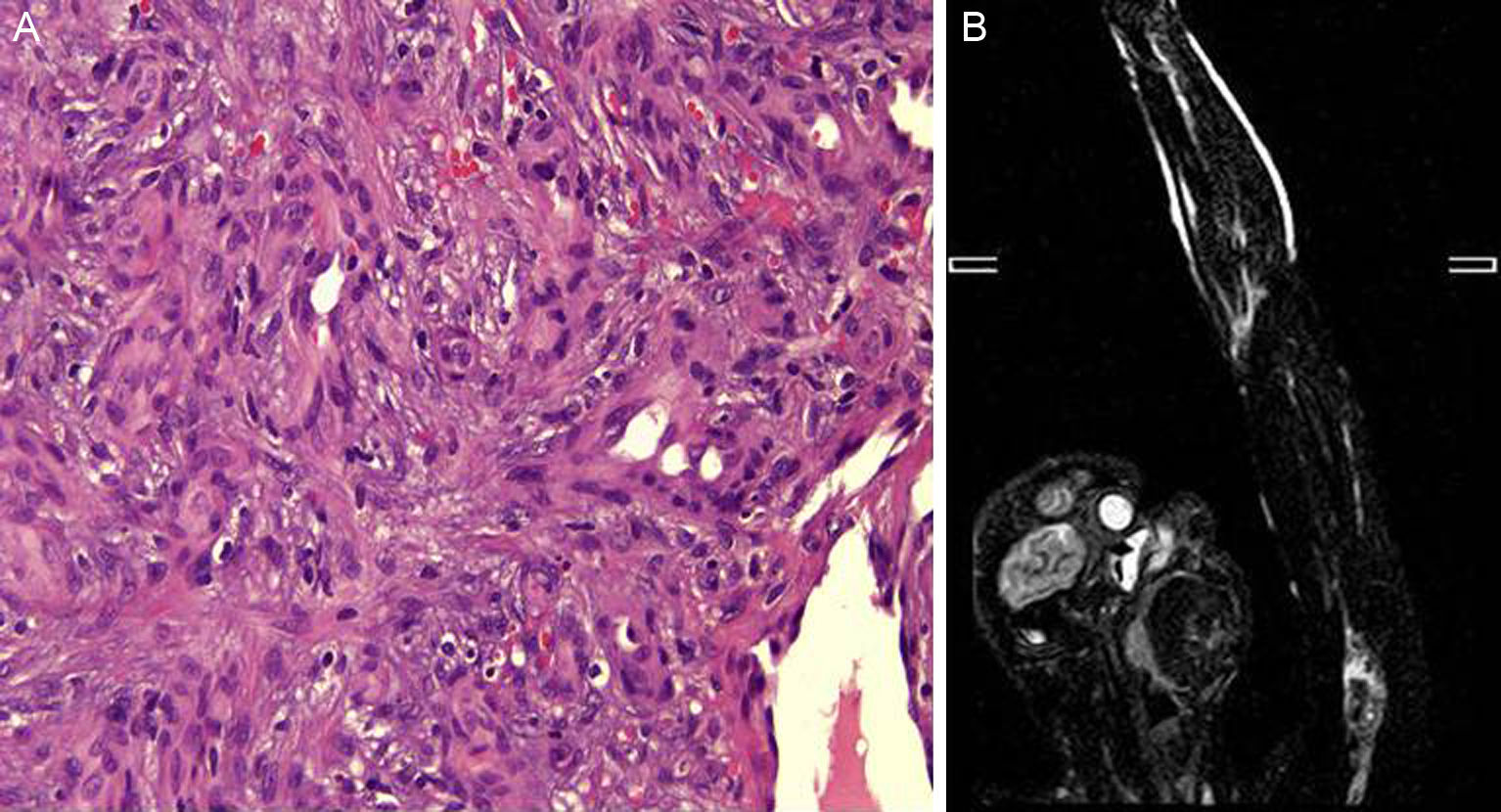
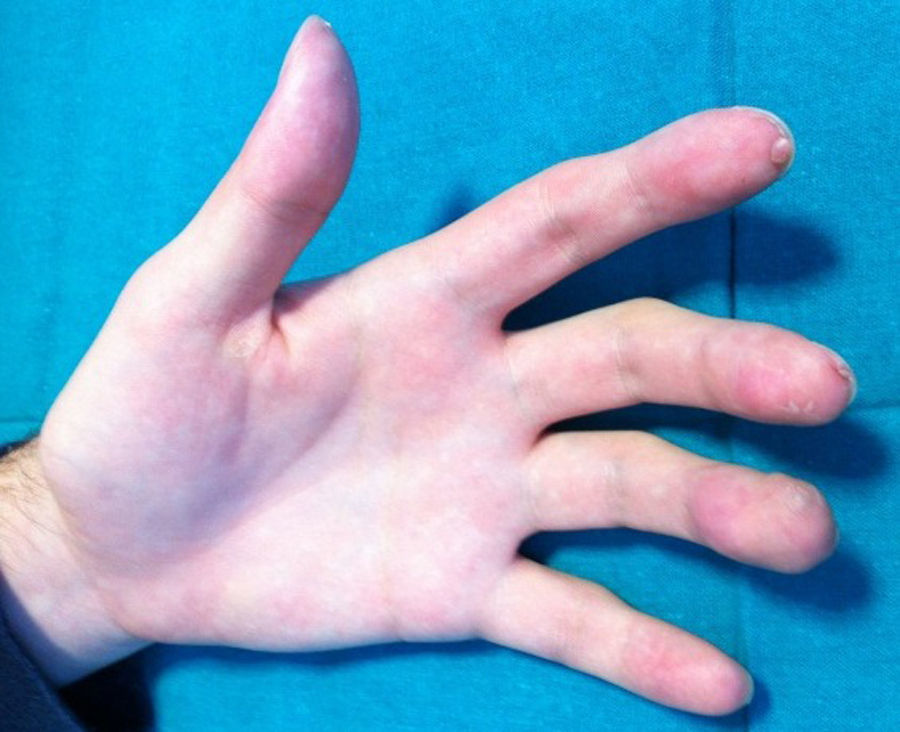
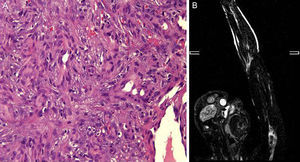
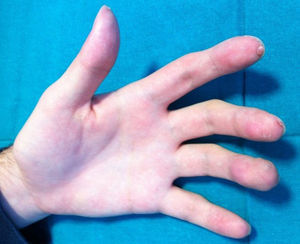
Un varón de 14 años, sin antecedentes patológicos de interés, consultó por la aparición progresiva de varias tumoraciones violáceas en el miembro superior izquierdo de 2 años de evolución. Nos refería un crecimiento lento y asintomático de las mismas, si bien en los últimos meses había presentado sangrado de algunas lesiones ante mínimos traumatismos. Cuando exploramos al paciente observamos la existencia de múltiples pápulas y tumores cutáneos y subcutáneos eritemato-violáceos distribuidos linealmente a lo largo de todo el miembro superior izquierdo (fig. 1), localizándose en la zona distal del segundo, tercero y cuarto dedo, algunos con costra superficial hemorrágica y acropaquias. Con la sospecha de lesiones de origen vascular realizamos biopsia para el estudio histológico, donde se evidenciaba una proliferación de células endoteliales revistiendo grandes espacios vasculares con infiltrado inflamatorio linfocítico y abundantes eosinófilos en la dermis (fig. 2A). La inmunohistoquímica presentó positividad para la tinción CD31 y CD34. Con estos datos se concluyó el diagnóstico de hemangioma epiteloide. Las pruebas complementarias que incluyeron analítica con hemograma, bioquímica general y coagulación estaban dentro de la normalidad, excepto la presencia de eosinofilia moderada en sangre periférica. Se solicitó estudio de imagen con RMN y arteriografía del miembro afecto, cuyos resultados apuntaban la existencia de una lesión aneurismática compleja en la arteria humeral proximal, con desestructuración de vasos y oclusión arterial, habiendo repermeabilización posterior a la dilatación aneurismática (fig. 2B). Se evidenciaron imágenes de nidos vasculares al nivel del codo y la mano, alimentados fundamentalmente por una rama emergente de la zona aneurismática, así como la existencia de retorno venoso anómalo. Se concluyó el diagnóstico de malformación arteriovenosa en el miembro superior izquierdo con pseudoaneurisma humeral, procediéndose a la resección de la lesión y by-pass con vena basílica del mismo brazo. A los 3 meses de la intervención pudimos comprobar una sorprendente reducción del tamaño de los HE, llegando a desaparecer completamente en algunos casos. Se apreciaban unos apéndices fibróticos residuales en la región distal de los dedos (fig. 3). Tras 6 meses de la cirugía el paciente ha continuado con tratamiento profiláctico antiagregante (AAS 100mg/día) sin recidivas de los HE.
El HE afecta principalmente a pacientes en la edad adulta de todas las razas, siendo poco frecuente en la población pediátrica. La participación del tronco y las extremidades es extremadamente rara2, y clínicamente se presentan como pápulas y tumores rojo-marronáceos asintomáticos, aunque en ocasiones pueden experimentar prurito, sangrado, ulceración o dolor, generalmente en relación con su crecimiento. Pueden ser superficiales o profundos, y se han descrito pocos casos de aparición múltiple o siguiendo un patrón zosteriforme3,4. Se observa eosinofilia periférica en menos del 20% de los casos, y más raramente adenopatía regional. Histológicamente, las lesiones se caracterizan por la proliferación de grandes células endoteliales de morfología epiteloide que cierran la luz vascular y variable componente inflamatorio linfoplasmocitario con abundantes eosinófilos. La inmunohistoquímica muestra positividad para marcadores endoteliales CD31 y CD34, y negatividad para marcadores epiteliales (citoqueratinas)5. El diagnóstico diferencial de la infancia incluye principalmente los granulomas piógenos6, cuya presentación eruptiva se ha relacionado con algunos medicamentos y traumatismos menores, la enfermedad de Kimura de predominio en orientales, que se acompaña de adenopatías periféricas, hipereosinofilia y aumento de IgE7 y también hay que considerar otros procesos con distinto grado de malignidad, tales como el hemangioendotelioma o el angiosarcoma, donde la presencia de mitosis, atipias celulares y alteraciones morfológicas nos orientarán el diagnóstico5. Respecto a su etiología se han postulado diferentes teorías, discutiéndose si es una verdadera neoplasia o un proceso reactivo, con origen traumático, infeccioso o secundario a una malformación vascular subyacente2. La existencia de comunicaciones arteriovenosas se pueden observar en algunas tinciones histológicas3. No obstante, puede ser necesario un dermatopatólogo experimentado para determinar su presencia en vénulas y capilares. Es recomendable un estudio de imagen con RMN o arteriografía para descartar anomalías arteriovenosas identificables, subsidiarias de tratamiento como en nuestro caso. Otras opciones de tratamiento recogidas en la literatura8 incluyen cirugía, corticoides, radioterapia, quimioterápicos intralesionales, crioterapia y láser, sin olvidar que están descritas las recurrencias en un 10% de los casos y la posibilidad de regresión espontánea9.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.